Rapport d'information n° 744 (2021-2022) de Mmes Chantal DESEYNE , Brigitte DEVÉSA et Michelle MEUNIER , fait au nom de la commission des affaires sociales, déposé le 29 juin 2022
Disponible au format PDF (4,4 Moctets)
Synthèse du rapport (1,1 Moctet)
-
L'ESSENTIEL
-
LISTE DES PROPOSITIONS
-
LISTE DES SIGLES
-
AVANT-PROPOS
-
I. L'OBÉSITÉ : UN
PHÉNOMÈNE INÉGALITAIRE EN CROISSANCE, GRAVE ET COMPLEXE
-
A. UNE MALADIE GRAVE, EN AUGMENTATION DU FAIT DE LA
CRISE SANITAIRE
-
1. Une maladie complexe, source de
discrimination
-
a) Une maladie difficile à guérir,
associée à de nombreuses pathologies et engendrant une diminution
de l'espérance de vie
-
(1) Une fois installée,
l'obésité est une maladie complexe à guérir
-
(2) Une vingtaine de pathologies sont
associées à l'obésité
-
(3) Conséquence de leur maladie et des
pathologies associées, les personnes atteintes d'obésité
ont une espérance de vie réduite
-
b) La double peine : quand les discriminations
s'ajoutent à la maladie
-
a) Une maladie difficile à guérir,
associée à de nombreuses pathologies et engendrant une diminution
de l'espérance de vie
-
2. Une « épidémie
mondiale » exacerbée par la crise sanitaire
-
3. En France : une prévalence stable
qui masque des inégalités sociales particulièrement
marquées
-
1. Une maladie complexe, source de
discrimination
-
B. UN PHÉNOMÈNE MULTIFACTORIEL :
UN ENVIRONNEMENT PROPICE À L'OBÉSITÉ COMBINÉ
À DE PRÉDISPOSITIONS INDIVIDUELLES
-
C. PRÉVENIR ET GUÉRIR
L'OBÉSITÉ : UNE ACTION PUBLIQUE À RENFORCER
-
A. UNE MALADIE GRAVE, EN AUGMENTATION DU FAIT DE LA
CRISE SANITAIRE
-
II. PROMOUVOIR DES PRÉFÉRENCES
INDIVIDUELLES FAVORABLES À LA SANTÉ SANS CULPABILISER LES
INDIVIDUS
-
A. ÉDUQUER LES ENFANTS À
L'ALIMENTATION DÈS LE PLUS JEUNE ÂGE
-
B. ASSISTER LES CONSOMMATEURS DANS LEURS CHOIX
SANS LES CULPABILISER
-
1. Tous les consommateurs, en leur donnant une
information fiable
-
a) Le Nutri-Score, une bataille salutaire
-
(1) La marche heurtée vers la mise en place
du Nutri-Score
-
(2) Des résultats encourageants au regard
des objectifs poursuivis
-
(3) Un déploiement du dispositif encore
incertain
-
b) Le Nutri-Score, un dispositif sans doute
perfectible
-
(1) Le Nutri-Score, un outil parmi d'autres
-
(2) Des alternatives écartées trop
rapidement ?
-
(3) Les pistes d'évolution du
Nutri-Score
-
a) Le Nutri-Score, une bataille salutaire
-
2. Les consommateurs les plus pauvres, en les
soutenant financièrement
-
1. Tous les consommateurs, en leur donnant une
information fiable
-
C. MIEUX FORMER LES CITOYENS
-
A. ÉDUQUER LES ENFANTS À
L'ALIMENTATION DÈS LE PLUS JEUNE ÂGE
-
III. RENDRE L'ENVIRONNEMENT ALIMENTAIRE PLUS
SAIN
-
A. RENFORCER LA RÉGLEMENTATION SUR LA
COMPOSITION NUTRITIONNELLE DES ALIMENTS
-
1. Les limites du volontariat des
industriels
-
a) Les efforts des industriels dissuadés
par la demande alimentaire
-
b) L'autorégulation de l'offre
alimentaire par les engagements volontaires : une
chimère ?
-
(1) Le principe d'engagement volontaire :
chartes et accords collectifs
-
(2) Le bilan peu probant du volontariat
-
(3) Une relance des accords collectifs certes plus
ambitieuse mais pour laquelle le scepticisme reste permis
-
a) Les efforts des industriels dissuadés
par la demande alimentaire
-
2. La réglementation : une piste
à ne plus écarter
-
1. Les limites du volontariat des
industriels
-
B. MIEUX MOBILISER LA FISCALITÉ SUR LES
PRODUITS ALIMENTAIRES
-
C. PLANIFIER UNE TRANSFORMATION LOCALE DE L'OFFRE
ALIMENTAIRE
-
A. RENFORCER LA RÉGLEMENTATION SUR LA
COMPOSITION NUTRITIONNELLE DES ALIMENTS
-
I. L'OBÉSITÉ : UN
PHÉNOMÈNE INÉGALITAIRE EN CROISSANCE, GRAVE ET COMPLEXE
-
EXAMEN EN COMMISSION
-
LISTE DES PERSONNES ENTENDUES
ET CONTRIBUTIONS ÉCRITES
N° 744
SÉNAT
SESSION ORDINAIRE DE 2021-2022
Enregistré à la Présidence du Sénat le 29 juin 2022
RAPPORT D'INFORMATION
FAIT
au nom de la commission des affaires sociales (1) sur la lutte contre l' obésité ,
Par Mmes Chantal DESEYNE, Brigitte DEVÉSA et Michelle MEUNIER,
Sénateur et Sénatrices
(1) Cette commission est composée de : Mme Catherine Deroche , présidente ; Mme Élisabeth Doineau , rapporteure générale ; M. Philippe Mouiller, Mme Chantal Deseyne, MM. Alain Milon, Bernard Jomier, Mme Monique Lubin, MM. Olivier Henno, Martin Lévrier, Mmes Laurence Cohen, Véronique Guillotin, M. Daniel Chasseing, Mme Raymonde Poncet Monge , vice-présidents ; Mmes Florence Lassarade, Frédérique Puissat, M. Jean Sol, Mmes Corinne Féret, Jocelyne Guidez , secrétaires ; Mme Cathy Apourceau-Poly, M. Stéphane Artano, Mme Christine Bonfanti-Dossat, MM. Bernard Bonne, Laurent Burgoa, Jean-Noël Cardoux, Mmes Catherine Conconne, Annie Delmont-Koropoulis, Brigitte Devésa, MM. Alain Duffourg, Jean-Luc Fichet, Mmes Frédérique Gerbaud, Pascale Gruny, M. Xavier Iacovelli, Mmes Corinne Imbert, Annick Jacquemet, Victoire Jasmin, Annie Le Houerou, Viviane Malet, Colette Mélot, Michelle Meunier, Brigitte Micouleau, Annick Petrus, Émilienne Poumirol, Catherine Procaccia, Daphné Ract-Madoux, Marie-Pierre Richer, Laurence Rossignol, M. René-Paul Savary, Mme Nadia Sollogoub, MM. Dominique Théophile, Jean-Marie Vanlerenberghe, Mme Mélanie Vogel .
L'ESSENTIEL
LE SURPOIDS ET L'OBÉSITÉ : UN PHÉNOMÈNE EN CROISSANCE, GRAVE ET INÉGALITAIRE
A. UNE MALADIE GRAVE ET EN CROISSANCE DU FAIT DE LA CRISE SANITAIRE
• Une maladie grave, et source de discriminations
L'obésité est une pathologie caractérisée par une accumulation excessive de graisse corporelle, doublée d'une modification du tissu adipeux, entrainant une détérioration de la santé. La guérison de cette maladie est complexe, car le tissu adipeux pathologique résiste à l'amaigrissement. De nombreuses pathologies associées compliquent souvent la prise en charge : maladies cardiovasculaires, diabète de type II, cancers, troubles musculo-squelettiques, etc . Dernièrement, l'obésité a multiplié par deux les risques d'entrée en réanimation des personnes atteintes du covid-19 et par un facteur compris entre deux et trois les risques de décès . Le surpoids et l'obésité sont reconnus comme la cinquième cause de mortalité par l'OMS, et l'OCDE estime que le surpoids et l'obésité réduisent de 2,3 ans la durée de vie moyenne des Français.
C'est en outre une maladie source de discriminations sur les plans scolaire, universitaire, professionnel, social et même sanitaire.
• Une épidémie mondiale exacerbée par la crise sanitaire
En 2016, près de 2 milliards d'adultes étaient en surpoids, dont 650 millions en situation d'obésité, soit respectivement 39 % et 13 % de la population mondiale.
La première alerte de l'OMS sur la « première épidémie non infectieuse de l'histoire de l'humanité » date de 1997. Au printemps 2022, l'organisation s'alarme à nouveau de la hausse de la prévalence du surpoids et de l'obésité en Europe dans le contexte post-covid, et constate l'impossibilité d'enrayer la progression du phénomène : pas un seul État européen n'est en voie d'atteindre cet objectif d'ici 2025 .
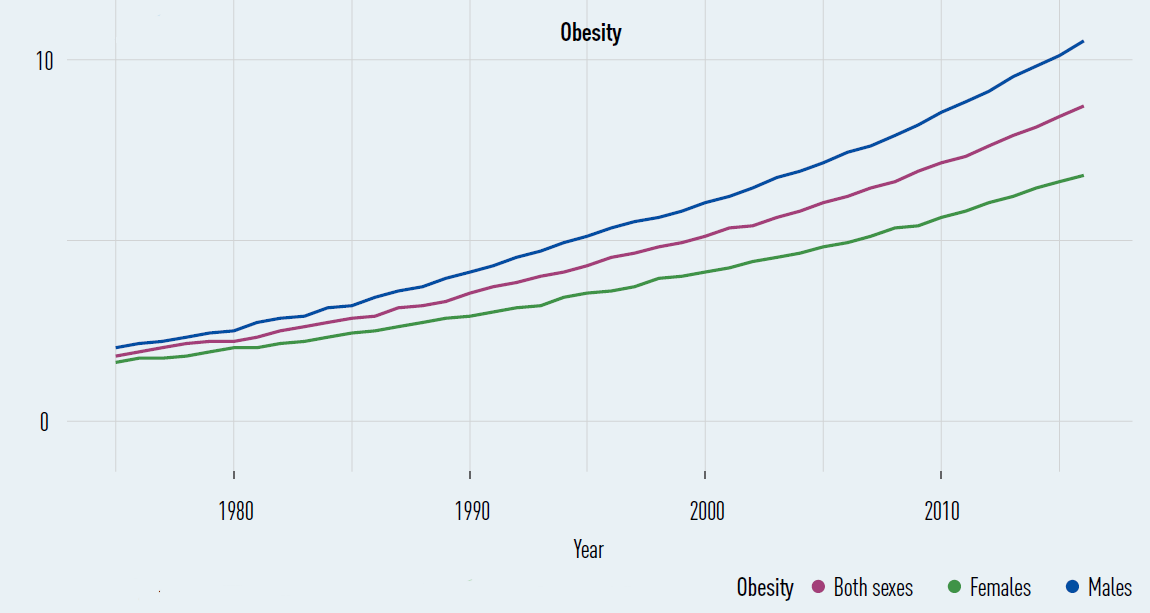
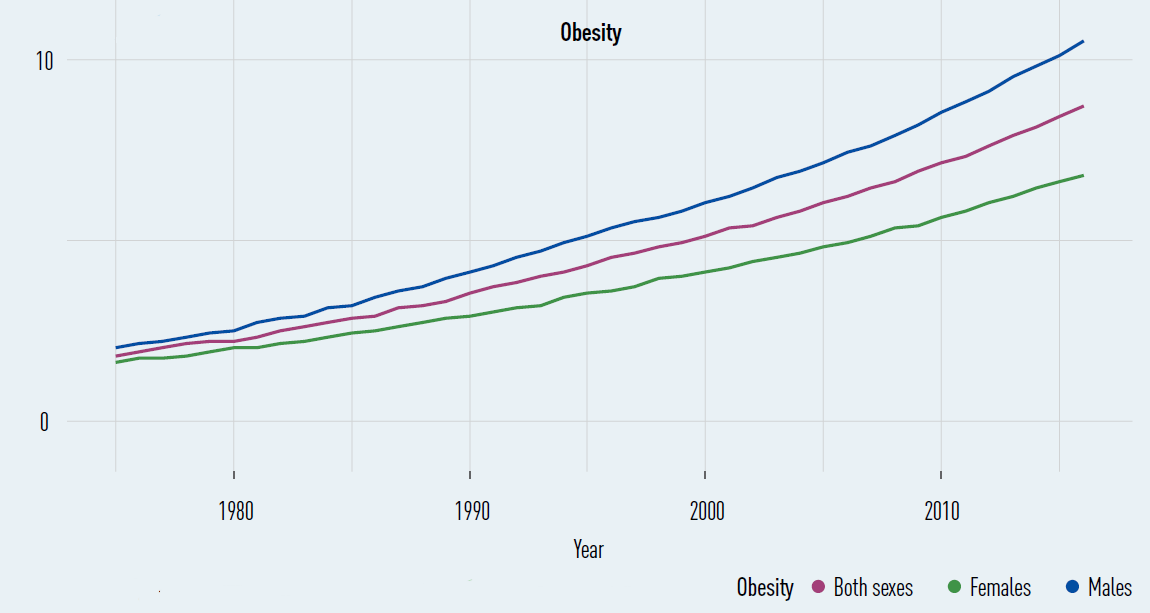
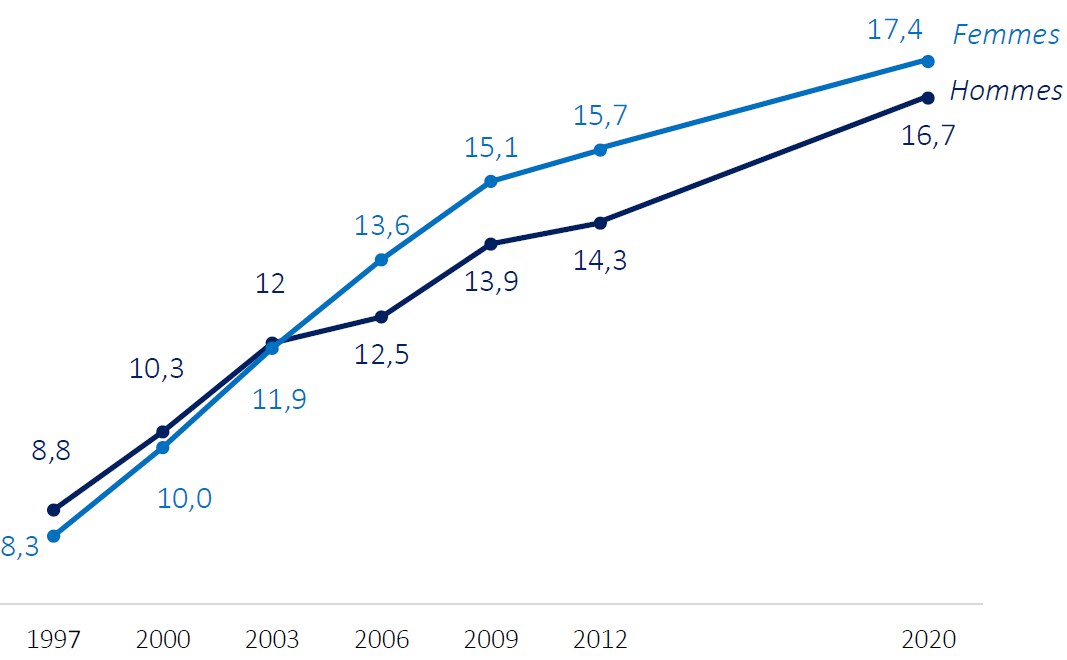
Prévalence de l'obésité parmi les
5-19 ans
dans la région européenne de l'OMS, par sexe
(1975-2016)
Source : OMS, Who European regional obesity, report 2022
• En France : une prévalence stable, des inégalités sociales très fortes
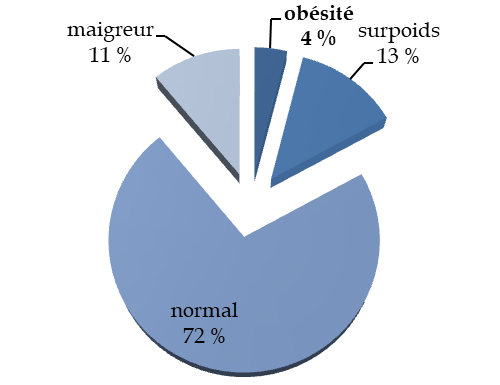
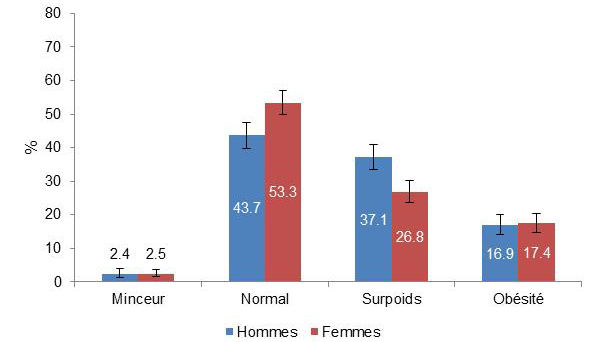
Si la position française en Europe et dans le monde est plutôt rassurante en matière de surcharge pondérale, et bien que le phénomène soit assez mal mesuré, il reste préoccupant : un adulte sur deux est en surpoids, et 17 % des adultes sont obèses.
Source : Enquête Obépi-Roche, 2020
La surcharge pondérale des enfants reste très difficile à mesurer. À l'indice de masse corporelle - trompeur puisque la corpulence varie physiologiquement au cours de la croissance - les médecins substituent le repérage d'un rebond d'adiposité précoce avant six ans. Le phénomène restant difficile à quantifier, la première recommandation de la commission consiste, pour les adultes comme pour les enfants, à financer des suivis de cohortes réguliers .
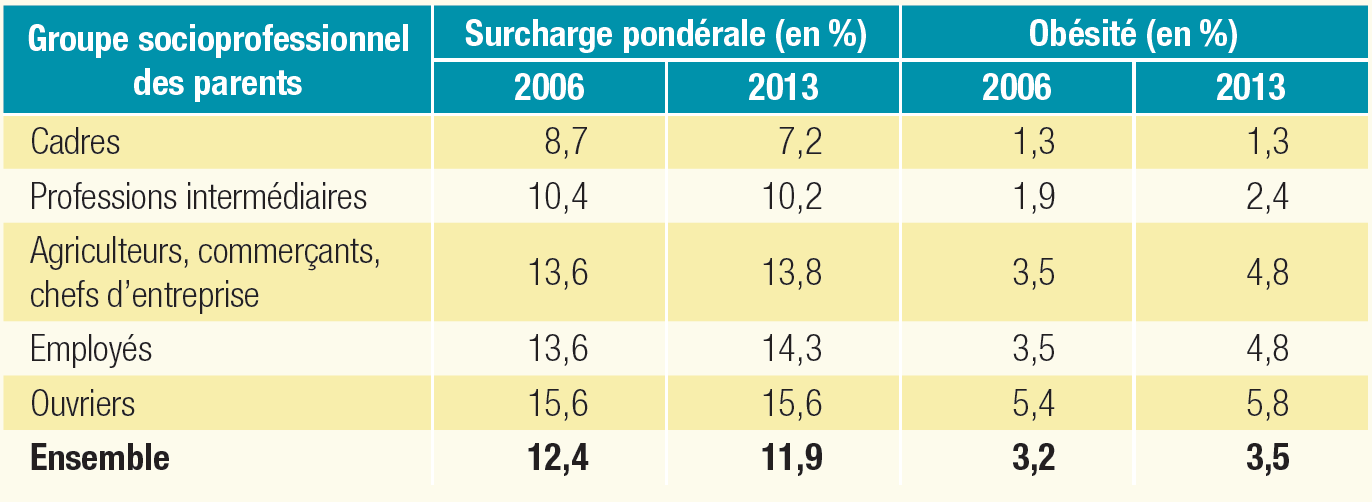
Le gradient social de la maladie est particulièrement élevé : elle est, partout, systématiquement plus fréquente en bas de l'échelle sociale . Dans l'Union européenne, note l'OCDE, les femmes et les hommes du groupe aux revenus les plus faibles sont respectivement 90 % et 50 % plus susceptibles d'être obèses que leurs homologues du groupe aux revenus les plus élevés. Cet écart s'est accru en France depuis les années 1990 : selon l'enquête Obépi-Roche de 2020, en 23 ans, le taux d'obésité s'est en effet accru de 4 points chez les cadres, mais de plus de 9 points chez les ouvriers et de 10 points chez les employés.
75 % des enfants en surpoids ou en obésité sont issus des catégories populaires et inactives ; les enfants d'ouvriers sont quatre fois plus touchés par l'obésité que les enfants de cadres.
Cette distribution sociale de la maladie s'explique par des facteurs économiques - la moitié des Français gagnant moins de 1 200 euros par mois assurent avoir des difficultés pour manger des fruits et légumes chaque jour -, mais aussi par la dimension sociale de l'alimentation : celle-ci compense affectivement les difficultés du quotidien, et correspond à d'autres représentations du corps que dans les milieux aisés.
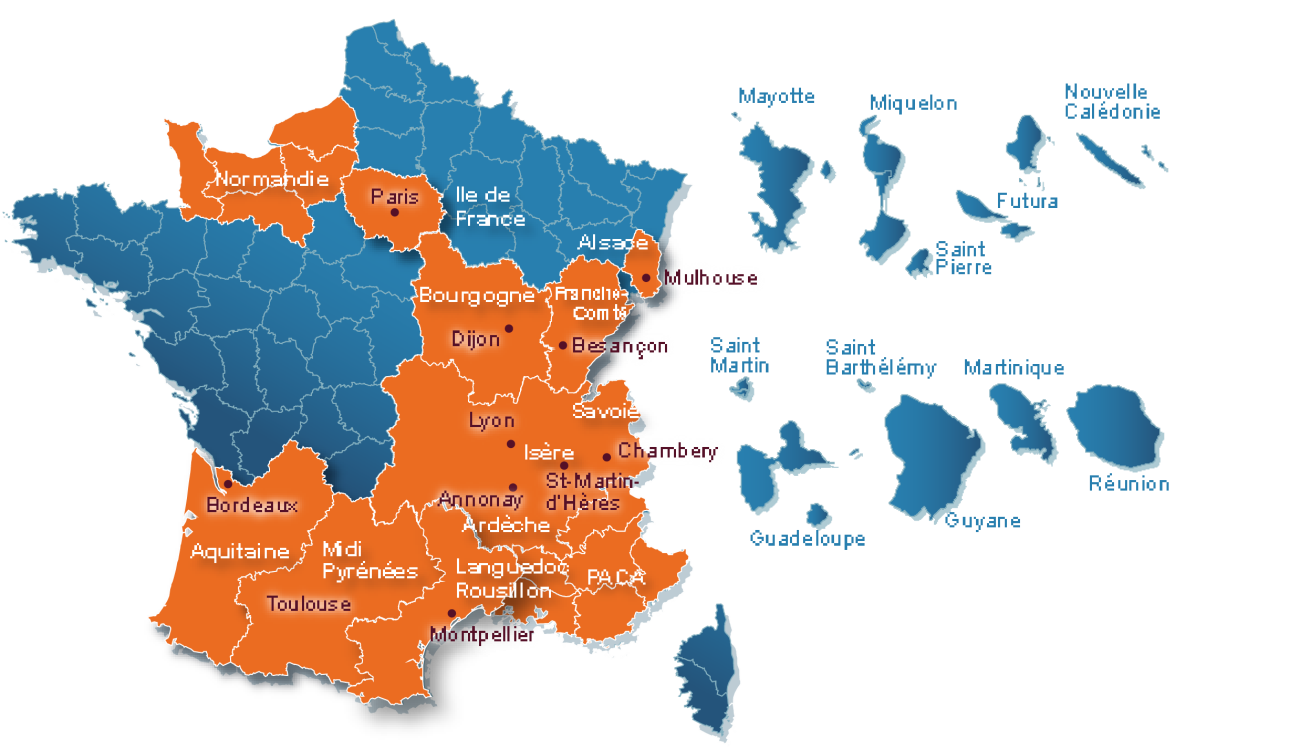
Il faut enfin observer que le phénomène n'est pas homogène géographiquement : le taux national d'obésité est de 17 %, mais il atteint 22 % dans les Hauts-de-France, 20 % dans le Grand Est, et 14,4 % en Pays de la Loire. Il est surtout très élevé dans certains territoires d'outre-mer : 31 % dans les Antilles, 47 % à Mayotte.
Répartition territoriale de l'obésité
Source : Étude Obépi-Roche, 2020
B. UN PHÉNOMÈNE MULTIFACTORIEL
• Des déterminants à première vue individuels
Le premier élément d'explication se
ramasse dans l'idée d'un déséquilibre de la balance
énergétique
: un apport excessif de calories, et
une dépense calorique insuffisante relativement à cet apport.
D'après la dernière étude INCA, nous consommons chaque
jour 2 200 kilocalories, soit un tiers de plus qu'en 1970, d'une
alimentation probablement trop grasse
- 80 % de plus
qu'en 1970 - et, surtout, trop sucrée.
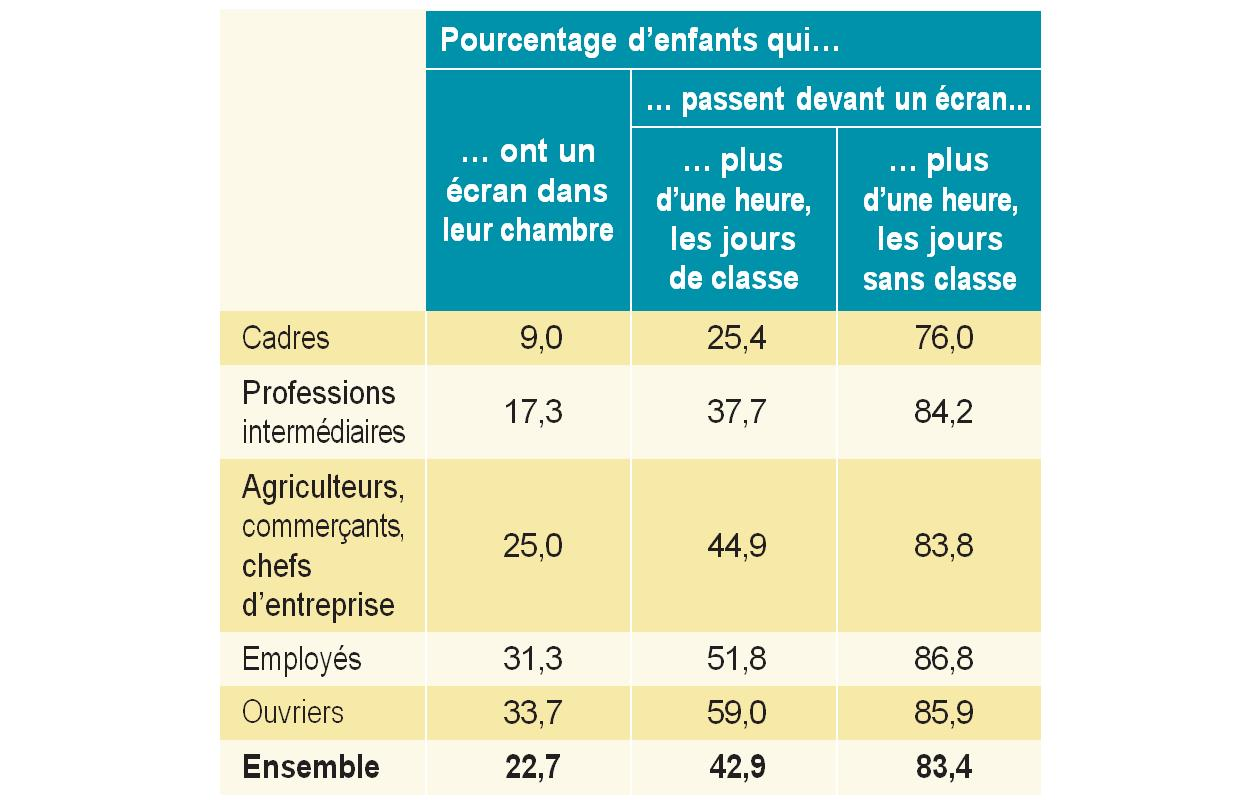
Sur l'autre plateau de la balance énergétique repose l'insuffisance de la dépense calorique , par le double effet d'un défaut d'activité physique et d'une sédentarité excessive. L'Anses estime que seuls 5 % des adultes ont une activité physique suffisante pour être protectrice . Mesurée généralement d'après le temps passé quotidiennement devant un écran, la sédentarité a considérablement augmenté et, chez les enfants, concerne davantage les enfants d'ouvriers que les enfants de cadres.
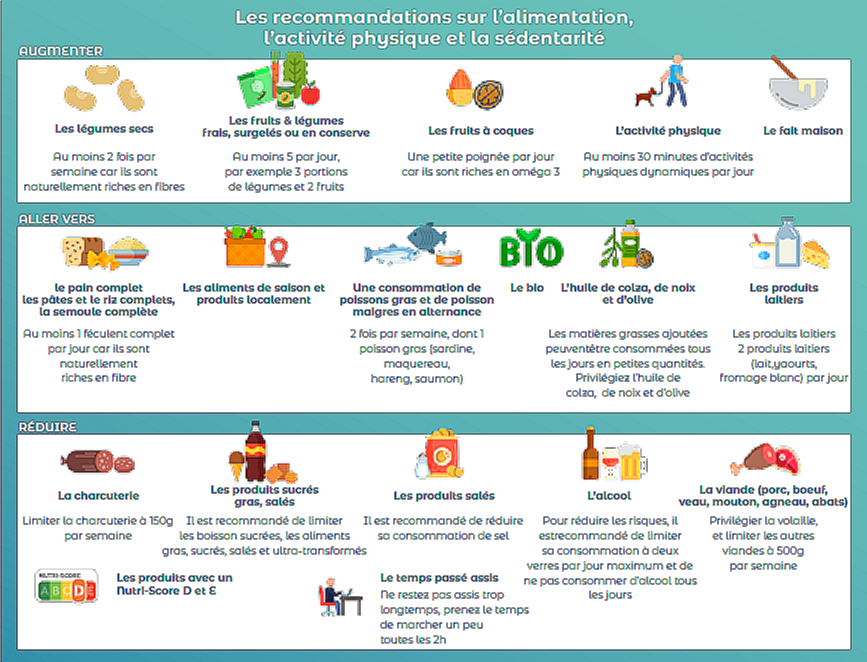
La sédentarité en France est trop élevée chez :
• Des facteurs environnementaux conditionnant l'expression des déterminants personnels
Le déséquilibre de la balance énergétique est lui-même déterminé par un environnement que l'on peut, dès lors, qualifier d'obésogène . Selon l'économiste Fabrice Etilé, le temps destiné à la préparation des repas ayant baissé de 25 % en un quart de siècle, l'industrie a enrichi l'offre alimentaire pour répondre à la demande d'une alimentation à moindre coût et à moindre perte de temps.
On estime que 36 % des calories ingérées par les adultes et 46 % de celles ingérées par les enfants proviennent d'aliments ultra-transformés (AUT) : dont la matrice a été affectée par des procédés industriels et/ou contenant des additifs ou substances industrielles.
Les AUT, en moyenne plus denses énergétiquement, contenant des additifs nocifs et agissant sur la biodisponibilité des nutriments et la vitesse de prise alimentaire, sont fortement soupçonnés d'entraîner des risques plus élevés de surpoids et d'obésité, mais aussi d'autres pathologies chroniques. Le rapport examine encore d'autres causes, tels les pesticides et les perturbateurs endocriniens, et plaide pour un soutien plus franc à la recherche sur ces dimensions.
Le rapport tâche enfin de balayer les facteurs individuels actualisant les déterminants environnementaux , tels que les déterminants génétiques - certains chercheurs estimant l'héritabilité de l'obésité à 70 % -, le rôle du microbiote, les facteurs psychologiques traumatiques, au premier rang desquels les violences sexuelles. Ces dernières pourraient porter les victimes à la prise de poids, selon différentes hypothèses, soit par souci de protection, soit à la suite d'un état dissociatif de l'ordre de celui provoquant des conduites addictives, ou bien encore par le jeu de mécanismes neurobiologiques déterminant le métabolisme.
C. UNE RÉPONSE DES POUVOIRS PUBLICS À RENFORCER
• Une prise en charge encore perfectible
La formation des professionnels de premier niveau est insuffisante : la réforme des études de médecine n'a guère amélioré la visibilité des spécialisations en nutrition, les médecins généralistes restent mal formés au repérage du rebond d'adiposité, et les réseaux de repérage insuffisamment soutenus. La commission plaide pour renforcer et généraliser les réseaux de prévention de l'obésité pédiatrique et pour assouplir les conditions de prise en charge des soins des personnes obèses .
• Une action publique en faveur de la prévention nutritionnelle qui manque encore de détermination
L'action publique contre le surpoids et l'obésité repose essentiellement sur le programme national nutrition santé (PNNS), lancé en 2001 pour cinq ans, puis reconduit trois fois. Le quatrième PNNS, lancé pour la période 2019-2024, prévoit 55 mesures pour « diminuer de 15 % l'obésité et stabiliser le surpoids chez les adultes », et « diminuer de 20 % le surpoids et de l'obésité chez les enfants et les adolescents » . Il est douteux que le dernier plan s'écarte franchement des constats qu'ont fait les évaluateurs des trois premiers plans, qui ont déploré le foisonnement des mesures, la mauvaise articulation avec les autres politiques publiques, la difficile déclinaison sur le terrain des actions menées et la difficulté à mesurer les résultats obtenus.
Il faut concéder que l'action publique en la matière est d'une redoutable complexité . D'abord car le caractère multifactoriel du phénomène invite plutôt à une action globale sur les déterminants environnementaux du surpoids plutôt que sur la responsabilisation des individus , dont l'autonomie est en réalité limitée. Ensuite car il existe une certaine difficulté à lire l'état du consensus scientifique à travers le brouillard des conflits d'intérêts entretenus par l'industrie agroalimentaire.
PROMOUVOIR DES PRÉFÉRENCES INDIVIDUELLES FAVORABLES À LA SANTÉ SANS CULPABILISER LES INDIVIDUS
A. ÉDUQUER LES ENFANTS À L'ALIMENTATION DÈS LE PLUS JEUNE ÂGE
• En éduquant le goût le plus tôt possible
La commission estime qu' il revient à l'école obligatoire d'éduquer les enfants sur le plan alimentaire , à la fois à la connaissance des aliments et à la reconnaissance des aliments ultra-transformés, mais aussi sur le plan pratique, par l'initiation à la cuisine.
En 2013, 87 % des 910 enfants interrogés en PACA par un réseau de 2 500 médecins ignoraient ce qu'est une betterave, un tiers ce que sont les poireaux, artichauts et courgettes, et seuls 28 % avaient une idée de la composition des pâtes.
Un tel enseignement obligatoire s'impose d'abord car l'alimentation est la fonction biologique et sociale la plus élémentaire qui soit, ensuite car l'enseignement ménager est un succès historique de l'école républicaine qui pourrait en outre servir, au XXI e siècle, à inculquer l'égalité entre les sexes et à réduire les inégalités de santé. Dans le pays dont le repas et ses rituels sont inscrits au patrimoine immatériel de l'Unesco, il convient de ne pas abandonner totalement l'alimentation à l'expérimentation individuelle sous bonne garde de l'industrie agroalimentaire.
• En protégeant les enfants des séductions de l'industrie agroalimentaire
L'exposition des enfants au marketing pour les produits de mauvaise qualité nutritionnelle est un phénomène dont l'ampleur et les conséquences sont bien connues et qui a déjà suscité de nombreuses recommandations du Haut Conseil de la santé publique, de l'Inspection des affaires sociales ou de Santé publique France.
D'autres pays ont pris des mesures courageuses en la matière, tel le Chili, que la commission propose d'imiter.
La Ley de alimentos entrée en vigueur en 2016, dont la mission d'information a auditionné l'auteur, l'ancien président du Sénat chilien Guido Girardi, a créé un dispositif modèle : elle a rendu obligatoire l'étiquette d'avertissement pour les produits dépassant les teneurs limites en sel, sucres et acides gras, et interdit le marketing dans les programmes destinés aux enfants de moins de 14 ans pour les produits qui utilisent un dispositif interactif, un jeu, un concours, promettent un jouet, utilisent des personnages, ou piquent la curiosité des enfants par tout autre moyen. Ces interdictions concernent bien sûr également la publicité télévisuelle.
Exemple : paquet de céréales de
petit-déjeuner
vendu au Chili avant et après la loi
de 2016
Source : Corvalan, Reyes, Garmendia, Uauy, 2018
B. ASSISTER LES CONSOMMATEURS SANS LES CULPABILISER
• Tous les consommateurs, en leur donnant une information fiable
L'outil le plus emblématique de la politique nutritionnelle est le Nutri-Score. Le 4 e PNNS fait d'ailleurs de la promotion de sa généralisation obligatoire à l'échelle européenne sa deuxième mesure prioritaire .
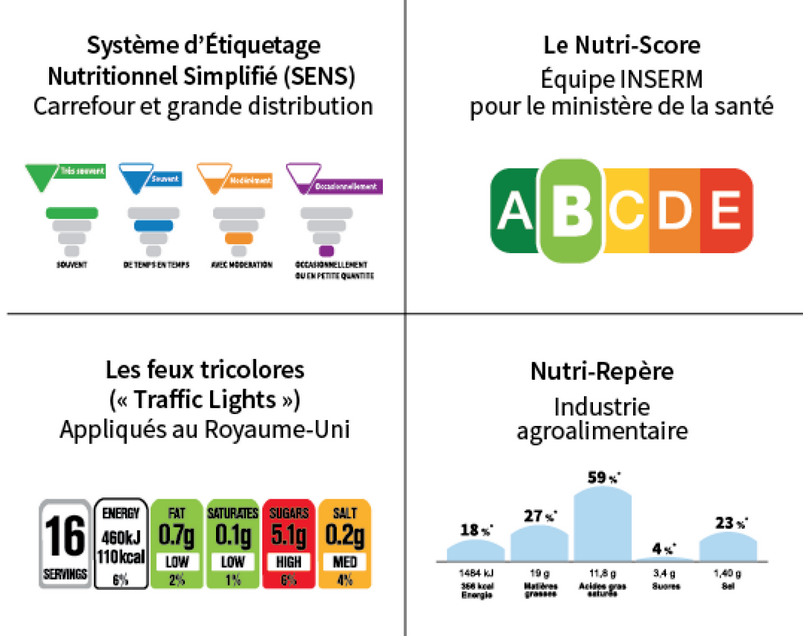
Lancé en octobre 2017, le Nutri-Score est attribué sur la base d'un score prenant en compte, pour 100 grammes ou 100 millilitres de produit, la teneur, d'une part, en nutriments et aliments à favoriser, tels les fibres, protéines, fruits, légumes, légumineuses, fruits à coques, et d'autre part en nutriments à limiter, tels les acides gras saturés, les sucres, le sel. Après calcul, le score obtenu par un produit permet de lui attribuer une lettre et une couleur. Son objectif est double : encourager les consommateurs à faire des choix plus sains au moment de leur acte d'achat, et inciter les industriels de l'agroalimentaire à reformuler leurs produits .
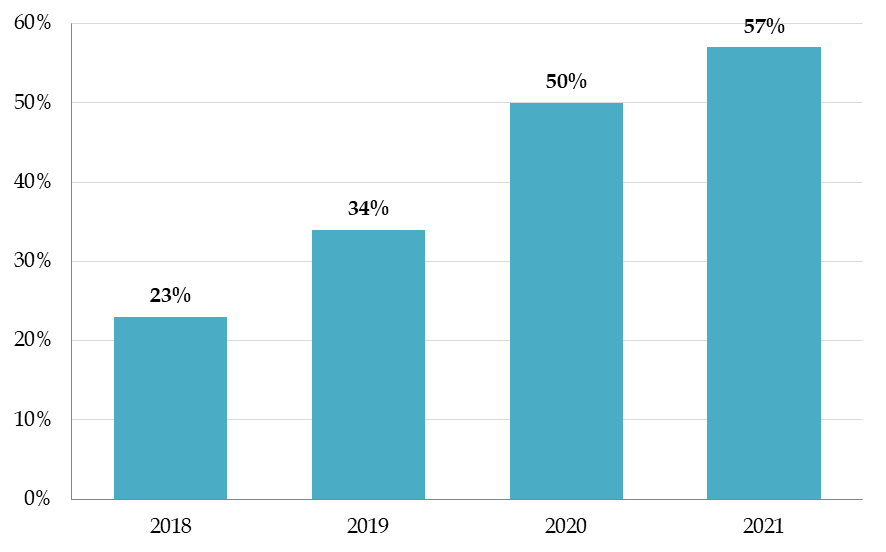
Les résultats du Nutri-Score sont encourageants : en juillet 2021, 700 entreprises étaient engagées, représentant une part de marché en volumes de vente estimée à environ 57 %, en croissance régulière ; le dispositif est bien connu et bien compris des utilisateurs, qui orientent leurs achats en conséquence ; de nombreux autres pays se sont engagés dans la démarche : Belgique, Allemagne, Pays-Bays, Luxembourg, Espagne, Suisse.
L'évaluation des effets exacts du dispositif n'est toutefois pas complète : si l'on sait que la majorité relative des étiquettes affichées volontairement portent un Nutri-Score A, on ignore encore son impact sur les habitudes de consommation et sur la reformulation des produits.
Les rapporteures voient dans le Nutri-Score un outil utile d'information des consommateurs, mais elles doutent de sa capacité à contribuer très significativement à la diminution de la surcharge pondérale dans la population .
D'abord, car le Nutri-Score ne mesure que les caractéristiques nutritionnelles d'un aliment, et fait donc l'impasse, par exemple, sur leur degré de transformation. Les grandes marques de l'agroalimentaire en tirent d'ailleurs déjà argument pour concevoir des produits entièrement industriels mais flanqués d'un score enviable. Ensuite car le Nutri-Score modifie les comportements mais non les préférences intimes des individus, ce qui le rend peu efficace pour les personnes qui font un usage moins hygiéniste qu'affectif de l'alimentation, par exemple, ou plus simplement qui arbitrent en fonction du prix - les plus modestes, ainsi. Enfin car mieux vaut, en définitive, miser sur l'éducation à une bonne alimentation et à la dimension sociale du repas plutôt qu'à la lecture des étiquettes.
Il semble aux rapporteurs qu'il serait possible d'obvier à la première critique, à tout le moins, en complétant l'algorithme du Nutri-Score pour tenir compte du degré d'ultra-transformation des aliments, par exemple en entourant le logo d'un bandeau noir, comme y incline aussi le Pr Serge Hercberg, concepteur du dispositif.
• Les consommateurs les plus pauvres, en les soutenant financièrement
Soucieuse de transférer le poids des changements d'habitudes alimentaires des épaules des seuls individus à l'effort collectif, la mission s'est intéressée aux dispositifs de soutien aux ménages modestes.
Le Programme Malin
Créé en 2012, il vise à favoriser l'accès des enfants en bas âge issus de familles en situation de fragilité socio-économique à une alimentation équilibrée et de qualité :
- Il propose des solutions pratiques pour améliorer la nutrition des jeunes enfants et de leurs familles en fournissant des conseils, recettes et astuces du quotidien à destination de toutes les familles, sans critère de revenu ;
- Il accompagne aussi les familles en difficulté financière par une aide budgétaire permettant d'acheter des produits spécifiques, adaptés et de qualité dans les circuits de consommation existants. Il fournit à cet effet des bons de réduction de 20 % à 50 % pour de l'alimentation infantile, des produits bruts - volaille, produits laitiers - ainsi que des opérations d'achat en ligne de petit électroménager et articles culinaires à prix réduit pour favoriser la pratique du repas « fait maison ».
Testé de 2012 à 2017 dans des villes puis les départements de Loire-Atlantique, de Savoie, d'Isère et de Seine-Saint-Denis, le Programme Malin s'est ouvert à trois nouveaux départements en 2019, quatre autres en 2020 et deux autres encore en 2021, pour atteindre quatorze départements actifs en 2021. Il a ensuite été déployé nationalement en juin 2021 grâce à l'implication de la CNAF.
Il accompagne en moyenne 80 000 familles par mois et s'est fixé l'objectif d'atteindre au moins 30 % des 480 000 enfants concernés en France soit 160 000 enfants d'ici 2024.
La commission juge sous ce rapport indispensable d'expérimenter la distribution de chèques alimentaires ciblés sur les ménages les plus précaires , afin de les aider à se procurer des produits frais et sains, selon des modalités qui restent toutefois à préciser.
C. MIEUX FORMER LES CITOYENS
• Par la précision des messages de prévention sanitaire
Le 4 e PNNS prévoit d'actualiser les recommandations sanitaires sur la base des derniers travaux scientifiques. Parmi les nouveautés figurent la place accordée aux légumes secs, fruits à coques et féculents complets, la prise en compte de l'impact de l'alimentation sur l'environnement et le Nutri-Score.
Le PNNS prévoit en outre l'actualisation des messages de promotion de ces recommandations. Pour l'heure, les messages « pour votre santé, mangez au moins cinq fruits et légumes par jour », « pour votre santé, pratiquez une activité physique régulière », « pour votre santé, évitez de manger trop gras, trop sucré, trop salé » et « pour votre santé, évitez de grignoter entre les repas », sont globalement bien connus, mais perçus différemment selon les milieux sociaux et les latitudes. Une logique d'universalisme proportionné serait préférable, qui consisterait à adapter plus franchement les messages aux publics - la tendance est à l'oeuvre - et aux spécificités locales.
D'une manière plus générale, se pose la question de savoir ce que peuvent les campagnes d'information et de marketing social de Santé publique France, qui n'y consacre que quelques millions d'euros, quand le budget publicitaire de l'industrie agroalimentaire s'élève à près de 2 milliards d'euros, ce qui en fait, avec 18 % des investissements totaux, le premier secteur en termes d'investissement publicitaire télévisuel.
• Par une lutte plus ambitieuse contre la sédentarité
Tous les acteurs doivent être mobilisés pour encourager l'activité physique. Les entreprises peuvent contractualiser avec les ARS leurs engagements en signant et en mettant en place la charte « entreprise active du PNNS » prévue dans le PNNS 4 ; les collectivités territoriales ont un rôle prépondérant dans l'aménagement urbain. Il est regrettable qu'il ait fallu attendre la perspective des Jeux olympiques pour formaliser les partenariats avec les clubs et l'objectif d'une activité physique de trente minutes par jour à l'école.
RENDRE L'ENVIRONNEMENT ALIMENTAIRE PLUS SAIN
A. RENFORCER LA RÉGLEMENTATION SUR LA COMPOSITION NUTRITIONNELLE DES ALIMENTS
Les industriels n'ont que peu d'intérêt à s'engager individuellement dans une reformulation de leurs produits pour améliorer l'offre alimentaire. Avec des préférences pouvant être à rebours des recommandations nutritionnelles, la demande des consommateurs peut déjouer ces recompositions en se reportant vers des produits plus sucrés ou plus gras et ne pas agir comme une force motrice de l'amélioration de l'alimentation.
• Les limites du volontariat des industriels
À compter du second volet du PNNS, la voie retenue pour transformer l'offre a été celle d'une incitation des industriels à s'engager de plein gré. À cette fin, les chartes d'engagement volontaire formalisent les efforts d'une entreprise tandis que les accords collectifs doivent entraîner de plus grandes parts de marché d'un secteur vers une reformulation des produits.
Le bilan de l'autorégulation de l'offre se révèle toutefois très mitigé . Après une vague de contractualisation entre les pouvoirs publics et les entreprises, le mouvement s'est essoufflé. Les résultats obtenus en termes de reformulation des produits alimentaires ont été limités par le manque d'ambition des objectifs originellement fixés et par un nombre d'entreprises concernées trop faible pour représenter des parts de marché significatives. En outre, l'évaluation des accords collectifs, confiée à l'Oqali, a été quasiment inexistante.
Les nouveaux PNNS et PNA ambitionnent de mettre en place une nouvelle génération d'accords collectifs avec une approche plus volontariste. Un premier accord a été signé en 2022 sur la réduction du sel dans le secteur de la boulangerie, après toutefois de longues négociations. En cas d'échec, le ministère de l'agriculture et de l'alimentation envisage de fixer des teneurs limites.
L'optimisme affiché par le Gouvernement après un bilan si mitigé de la démarche d'engagement volontaire peut laisser sceptique. Compte tenu de l'urgence, les pouvoirs publics doivent envisager dès à présent de fixer des teneurs limites en nutriments.
• La réglementation : une piste à ne plus écarter
La commission est favorable à la fixation par voie législative et réglementaire de teneurs maximales en acides gras saturés et en sucres ajoutés pour forcer la reformulation des produits industriels . Cette définition pourra se fonder sur l'expertise de l'Anses, laquelle a produit des recommandations de consommations maximales et des scénarios intégrant les différentes options de seuils nutritionnels. Elle devra cibler en priorité les secteurs les plus contributeurs aux apports en sucre et gras, et les familles de produits pour lesquelles une marge de manoeuvre existe. La substitution des sucres et matières grasses par des additifs ne devra pas être possible.
Même sensibilisés à la nutrition, les consommateurs font face à un environnement marketing qui biaise leur rationalité.
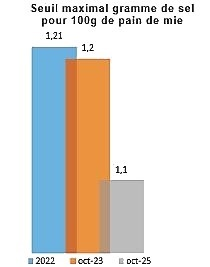
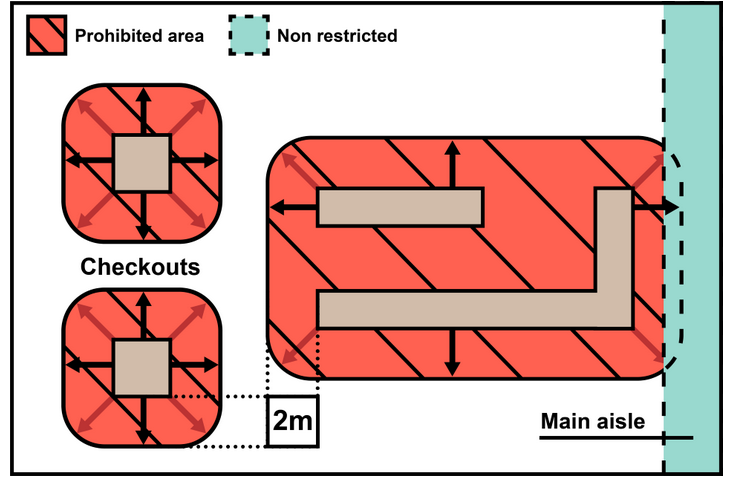
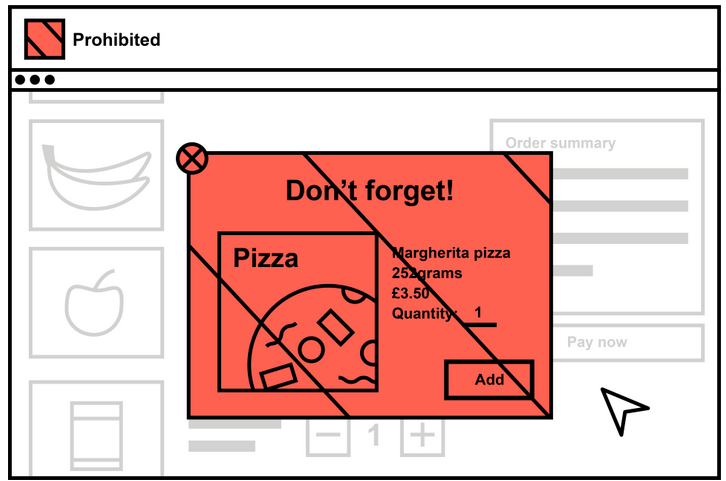
La France pourrait s'inspirer de l'exemple anglais dans la lutte menée contre l'obésité en restreignant les stratégies commerciales les plus offensives . Le plan du gouvernement de Boris Johnson pour l'Angleterre prévoit d'interdire la vente de produits malsains aux abords des caisses de paiement, qui incitent aux achats impulsifs. De même, les promotions commerciales, à l'instar des offres affichant « 1 paquet acheté 1 paquet gratuit », sur les produits trop gras et trop sucrés devaient être prohibées à compter d'octobre 2022. L'application de cette interdiction a été cependant reportée en raison de l'inflation.
Exemple d'application de l'encadrement
des
emplacements des produits trop gras, sucrés ou salés en
Angleterre
Source : Guide d'application du gouvernement britannique
B. MIEUX MOBILISER LA FISCALITÉ SUR LES PRODUITS ALIMENTAIRES
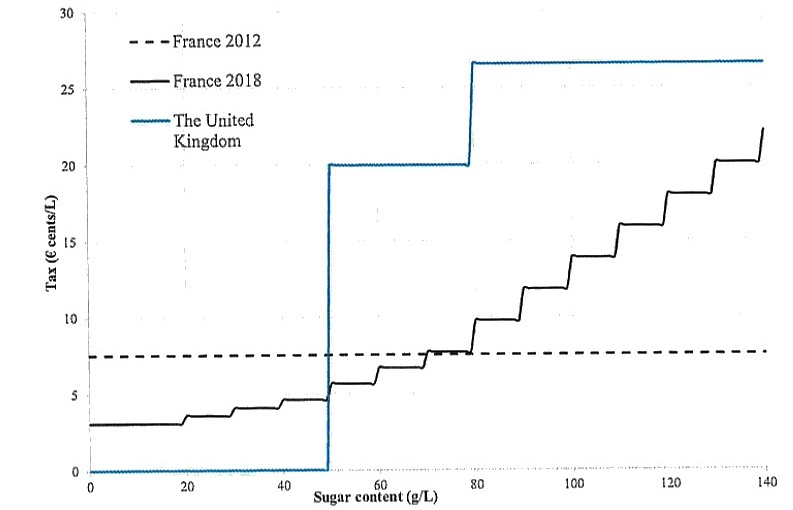
À la suite de plusieurs pays, la France a fait le choix en 2012 de taxer les sucres ajoutés des boissons sucrées non alcoolisées . Une réforme en 2018 a rendu le barème progressif des taux de la taxe en fonction de la quantité de sucres présente dans la boisson. L'intérêt d'une fiscalité nutritionnelle dans la lutte à long terme contre l'obésité a été bien documenté par la littérature économique. De nombreuses études démontrent que la fiscalité permet de réduire le volume des ventes de denrées alimentaires de faible qualité nutritionnelle. Les effets dépendent toutefois du taux de la taxe, lequel doit être suffisamment élevé, et des comportements de substitution opérés par les consommateurs. Le principal effet indésirable de la fiscalité nutritionnelle demeure en outre son caractère régressif. Le quatrième volet du PNNS prévoit une évaluation de la taxe nutritionnelle française, dont les résultats ne sont pas encore connus.
La commission des affaires sociales s'était déjà saisie de la fiscalité comportementale en 2014. Dans leur rapport fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale, Yves Daudigny et Catherine Deroche dressaient des constats et formulaient des propositions qui conservent toute leur pertinence 1 ( * ) . Le rapport pointait l'incohérence du régime de la taxe sur la valeur ajoutée (TVA) qui offre des avantages fiscaux - à travers un taux réduit de 5,5 % - à des produits pourtant malsains comme les boissons trop sucrées frappées par ailleurs de la taxe nutritionnelle depuis 2012. En dépit des réformes de la fiscalité nutritionnelle, cette situation absurde n'a pas été corrigée.
Il est plus que regrettable que des recommandations de 2014, pourtant prioritaires, soient toujours inappliquées aujourd'hui.
D'autres innovations fiscales pourraient voir le jour. Si la responsabilité de l'ultra-transformation dans l'épidémie de surpoids et d'obésité se confirme par les travaux de recherche que les rapporteures appellent de leurs voeux, il conviendrait d' envisager une taxe sur les aliments ultra-transformés (AUT) progressive selon les marqueurs présents de l'ultra-transformation . Les AUT bénéficient d'un avantage prix, acquis grâce à l'innovation, en comparaison des aliments peu transformés. Cette taxe permettrait donc de rééquilibrer les prix en faveur des aliments bruts.
D'autre part, en étant progressive, elle inciterait les industriels à une reformulation des produits en réduisant les marqueurs de l'ultra-transformation. Dans un contexte inflationniste, une telle fiscalité ne pourrait toutefois être mise en place que comme corollaire à un chèque en faveur des produits frais de bonne qualité nutritionnelle.
C. PLANIFIER UNE TRANSFORMATION LOCALE DE L'OFFRE ALIMENTAIRE
• Faire des collectivités territoriales des moteurs d'une offre alimentaire saine
Créés par la loi du 13 octobre 2014 d'avenir pour l'agriculture, l'alimentation et la forêt, les projets alimentaires territoriaux (PAT) ont pour objectif de « rapprocher les producteurs, les transformateurs, les distributeurs, les collectivités territoriales et les consommateurs et [de] développer l'agriculture sur les territoires et la qualité de l'alimentation ».
À l'aide de ces PAT, les collectivités territoriales disposent d'un levier efficace de transformation de l'offre alimentaire locale. Ces PAT pourraient ainsi prévoir des objectifs de qualité des aliments au regard de leurs compositions nutritionnelles ou de leur degré d'ultra-transformation .
La restauration scolaire constitue un second moyen à la disposition des collectivités territoriales. Ces dernières peuvent se saisir des politiques d'achat, d'organisation et d'élaboration des menus et fixer des clauses ambitieuses de qualité nutritionnelle des produits dans les cahiers des charges établis pour les prestataires. Néanmoins, il ressort des auditions menées par les rapporteures que ne sont plus exceptionnels les cas de lycéens voire de collégiens déjeunant régulièrement dans des établissements de restauration rapide de faible qualité nutritionnelle au lieu de la cantine scolaire. Les efforts menés à l'intérieur des établissements scolaires risquent de se trouver neutralisés par la baisse de la fréquentation scolaire si une réflexion n'est pas menée pour réguler l'offre de fast-foods à proximité des écoles .
• Prendre en compte la spécificité de l'offre alimentaire ultra-marine
L'offre alimentaire en outre-mer paraît particulièrement dégradée. D'abord, en raison de la contamination au chlordécone, la culture locale de produits frais est rendue difficile. Ensuite, l'offre de produits transformés est généralement suspectée d'être plus sucrée que dans l'Hexagone. Selon l'Inrae, les produits laitiers frais seraient par exemple 13 % plus sucrés en moyenne aux Antilles qu'en France hexagonale. La loi Lurel de 2013 a eu le mérite de s'attaquer à cette question. Elle garantit que les produits vendus en outre-mer ne dépassent pas les teneurs en sucres ajoutés des produits similaires les plus sucrés vendus dans l'Hexagone.
À l'offre disponible s'ajoute un problème de préférences locales plus marquées pour certains produits sucrés. Ainsi, les consommations journalières moyennes de boissons sucrées en Martinique et Guadeloupe sont près de trois fois supérieures à celles de la France hexagonale.
Les effets obésogènes de certains produits populaires en outre-mer présentant une teneur moyenne en sucres légèrement supérieure que dans l'Hexagone sont démultipliés par une fréquence moyenne de consommation plus élevée.
À elle seule, la loi Lurel ne permet pas d'assurer aux territoires ultra-marins une offre de produits sucrés n'accroissant pas les inégalités de santé entre les populations ultra-marines et hexagonales. La DGCCRF, qui a évalué la loi sur les boissons sucrées sans constater d'inapplication, a indiqué plusieurs difficultés dans le mécanisme du dispositif. La fixation par voie législative et réglementaire de seuils maximaux de teneurs en sucres et en matières grasses, sans possibilité de les substituer par des additifs, serait plus efficace et appropriée.
• À l'échelle des territoires, lutter contre la sédentarité
L 'urbanisme en soi est un puissant vecteur de la promotion de l'activité physique . En premier lieu, il s'agit de favoriser les mobilités actives ou douces . L'aménagement de pistes cyclables mais également d' espaces réservés et sécurisés pour les piétons (trottoirs larges, éclairage public) sont des éléments cruciaux. Certains aspects, à première vue éloignés de la lutte contre l'obésité, comme la mise en place du mobilier urbain (bancs, assises, toilettes publiques) ou la gestion des trottoirs (encombrement par des déchets, des poubelles, etc .) peuvent pourtant avoir une incidence sur l'activité physique des populations.
Réunie le 29 juin 2022 sous la présidence de
Catherine Deroche,
la commission a adopté le rapport et les
recommandations
présentés par Chantal Deseyne, Michelle
Meunier et Brigitte Devésa, rapporteures,
et en a autorisé la
publication sous la forme d'un rapport d'information.
LISTE DES PROPOSITIONS
Proposition n° 1 : réaliser des suivis de cohortes réguliers et détaillés selon l'origine géographique, le sexe et l'âge afin de documenter plus finement les dynamiques du surpoids et de l'obésité en France. (Santé publique France)
Proposition n° 2 : financer de nouveaux travaux de recherche en précisant les axes de l'ANR ou du PHRC, notamment pour évaluer les liens entre la consommation d'aliments ultra-transformés et l'obésité. (Ministère chargé de la santé, Santé publique France)
Proposition n° 3 : revoir la place de la formation à la nutrition dans les études de santé, en particulier en rendant la FST « nutrition appliquée » plus accessible pour les médecins généralistes. (Ministère chargé de la santé)
Proposition n° 4 : mieux coordonner les outils d'orientation et de prise en charge, en généralisant notamment les Répop et en sécurisant leur base légale. (Parlement, Gouvernement)
Proposition n° 5 : pérenniser le parcours de prise en charge de l'obésité créé en 2021. (Parlement, Gouvernement)
Proposition n° 6 : assouplir la liste des ALD pour mieux solvabiliser les patients atteints d'obésité. (Gouvernement)
Proposition n° 7 : confier à l'éducation nationale la conception d'un module de formation obligatoire au goût et à la pratique de la cuisine dès l'école primaire. (Ministère chargé de l'éducation nationale)
Proposition n° 8 : encadrer strictement la publicité visant les enfants à la télévision. (Parlement, Gouvernement)
Proposition n° 9 : interdire tous dispositifs marketing ludiques visant à capter l'attention des enfants (jeux, concours, mascottes), conformément aux recommandations du HCSP. (Parlement, Gouvernement)
Proposition n° 10 : faire évoluer l'algorithme et l'affichage du Nutri-Score pour mieux prendre en compte les aliments ultra-transformés. (Santé publique France, comité de pilotage européen du Nutri-Score)
Proposition n° 11 : expérimenter la distribution de chèques alimentation ciblés sur les ménages les plus précaires. (Parlement, Gouvernement)
Proposition n° 12 : réglementer les teneurs en nutriments (sucres ajoutés, acides gras saturés et sel) de produits ciblés en raison de leur rôle dans le dépassement des apports recommandés et selon la marge de manoeuvre possible. (Parlement, Gouvernement)
Proposition n° 13 : interdire, sur l'exemple anglais, les promotions commerciales en grande distribution sur une liste de produits trop sucrés, salés ou gras ainsi que les stratégies marketing incitant à leur achat (emplacements délibérés dans les magasins). (Parlement, Gouvernement)
Proposition n° 14 : mettre fin aux incohérences fiscales, en particulier liées à la TVA, au regard des caractéristiques nutritionnelles des denrées alimentaires, comme le préconisait le rapport Daudigny-Deroche de 2014. (Parlement)
Proposition n° 15 : envisager l'instauration d'une taxe sur les aliments ultra-transformés comme corollaire à la subvention des produits bruts à destination des ménages aux revenus modestes. (Parlement)
Proposition n° 16 : intégrer plus explicitement les leviers de la lutte contre l'obésité (qualité de la composition nutritionnelle des repas en restauration collective, réduction des offres de produits ultra-transformés) aux cahiers des charges pour la reconnaissance des projets alimentaires territoriaux. (Ministère chargé de l'alimentation)
Proposition n° 17 : réguler l'installation des nouveaux restaurants de restauration rapide (« fast-foods ») à proximité des écoles, collèges et lycées. (Parlement)
Proposition n° 18 : au sein des travaux de définition de seuils nutritionnels maximaux pour les denrées alimentaires, fixer des teneurs limites aux produits spécifiques aux outre-mer sans équivalent dans l'Hexagone en prenant en compte leur spécificité et leur responsabilité dans l'excès d'apport en sucres constaté localement. (Parlement, Gouvernement)
Proposition n° 19 : rendre accessible l'activité physique et sportive sur tout le territoire par des engagements au sein des contrats locaux de santé (horaires d'ouverture des équipements élargis, aides financières pour les licences sportives, etc .). (Collectivités territoriales, agences régionales de santé)
LISTE DES SIGLES
|
Adeic |
Association de défense, d'éducation et d'information du consommateur |
|
ALD |
Affection de longue durée |
|
AMF |
Association des maires de France et des présidents d'intercommunalité |
|
ANIA |
Association nationale des industries alimentaires |
|
Anses |
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail |
|
AOC |
Appellation d'origine contrôlée |
|
AOP |
Appellation d'origine protégée |
|
APA |
Activité physique adaptée |
|
Arcom |
Autorité de régulation de la communication audiovisuelle et numérique |
|
ARPP |
Autorité de régulation professionnelle de la publicité |
|
ARS |
Agence régionale de santé |
|
AUT |
Aliments ultra-transformés |
|
CGAAER |
Conseil général de l'alimentation, de l'agriculture et des espaces ruraux |
|
CHRU |
Centre hospitalier régional universitaire |
|
CIRC |
Centre international de recherche sur le cancer |
|
CIS |
Comité interministériel pour la santé |
|
CNAF |
Caisse nationale des allocations familiales |
|
CNAM |
Caisse nationale d'assurance maladie |
|
CNAO |
Collectif national des associations d'obèses |
|
CSO |
Centre spécialisé d'obésité |
|
CTRN |
Comités techniques régionaux nutrition |
|
DES |
Diplôme d'études spécialisées |
|
DESC |
Diplômes d'études spécialisés complémentaires |
|
DGAL |
Direction générale de l'alimentation |
|
DGCCRF |
Direction générale de concurrence, de la consommation et de la répression des fraudes |
|
Dgesco |
Direction générale de l'enseignement scolaire |
|
DGOM |
Direction générale des outre-mer |
|
DGS |
Direction générale de la santé |
|
DSR |
Dispositifs spécifiques régionaux |
|
EFSA |
Autorité européenne de sécurité des aliments ( European Food Safety Authority ) |
|
ENNS |
Étude nationale nutrition santé |
|
FFAS |
Fonds français pour l'alimentation et la santé |
|
FST |
Formation spécialisée transversale |
|
GEM-RCN |
Groupe d'étude des marchés de restauration collective et de nutrition |
|
GPSO |
Gestion du parcours de santé dans l'obésité |
|
HAS |
Haute Autorité de santé |
|
HCSP |
Haut conseil de la santé publique |
|
IMC |
Indice de masse corporelle |
|
Inrae |
Institut national de recherche pour l'agriculture, l'alimentation et l'environnement |
|
IGAS |
Inspection générale des affaires sociales |
|
IGF |
Inspection générale des finances |
|
MSS |
Maisons sports-santé |
|
MRTC |
Mission : retrouve ton cap |
|
OCDE |
Organisation de coopération et de développement économiques |
|
OMS |
Organisation mondiale de la santé |
|
Oqali |
Observatoire de la qualité de l'alimentation |
|
PAT |
Projet alimentaire territorial |
|
PMI |
Protection maternelle et infantile |
|
PNA |
Programme national pour l'alimentation |
|
PNAN |
Plan national pour l'alimentation et la nutrition |
|
PNNS |
Programme national nutrition santé |
|
PTA |
Plateformes territoriales d'appui |
|
Répop |
Réseaux de prévention et de prise en charge de l'obésité pédiatrique |
|
SENS |
Système d'étiquetage nutritionnel simplifié |
|
SPF |
Santé publique France |
|
STG |
Spécialité traditionnelle garantie |
|
TCA |
Troubles des conduites alimentaires |
|
TVA |
Taxe sur la valeur ajoutée |
|
VIF |
Vivons en forme |
AVANT-PROPOS
« L'obésité est une maladie multifactorielle complexe définie par l'accumulation excessive ou anormale de gras présentant un risque pour la santé. » rappelle sobrement l'OMS.
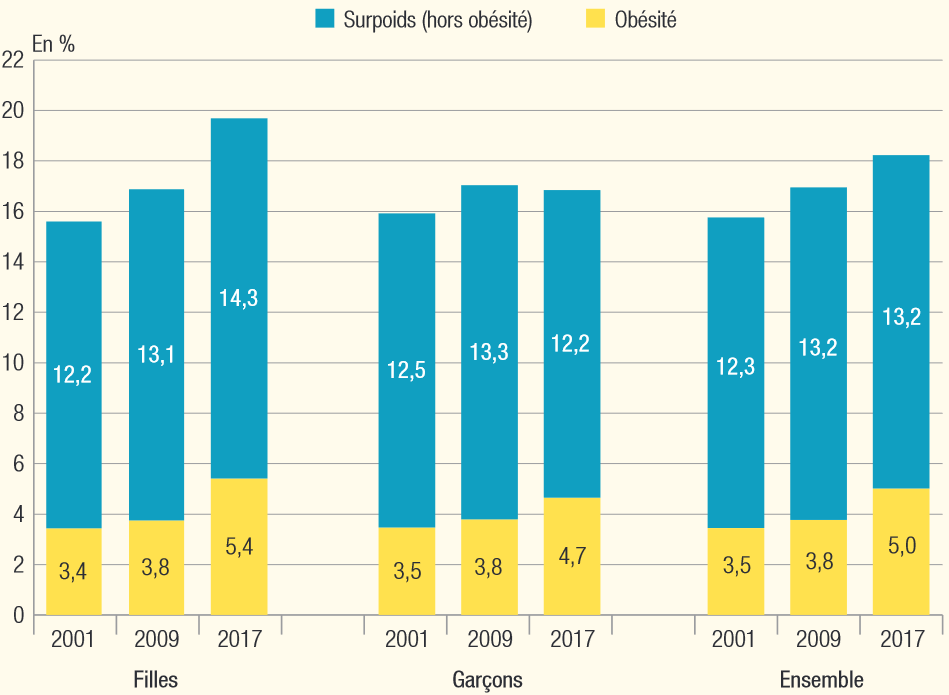
En France, en 2015, près d'un adulte sur deux est en surpoids, et presque un sur cinq - 17 % - est obèse. Chez les enfants âgés de 6 à 17 ans, les prévalences observées étaient de 17 % de surpoids, dont 4 % d'obésité. Si ces proportions sont relativement stables depuis quelques années, la tendance de moyen et long terme est à la hausse, en France comme dans le monde, et le confinement imposé par la propagation du Sars-Cov-2, d'après les premières études publiées depuis, n'inversera hélas pas la tendance.
La crise sanitaire a en outre mis en lumière que près de la moitié des patients infectés admis en réanimation en 2020 étaient en situation d'obésité, laquelle multiplie le risque d'intubation par deux, et le risque de décès par un facteur compris entre deux et trois. La vingtaine de pathologies associées à la surcharge pondérale n'étaient ignorées de personne, mais le covid l'a dit plus uniment : l'obésité tue.
Si les facteurs précis conduisant à l'accumulation de gras dans l'organisme font encore débat dans la communauté scientifique, ils peuvent avant plus ample examen se laisser ramener, pour les besoins du tableau introductif d'ensemble, à une proposition relativement triviale pour les anthropologues et les historiens : l'épidémie d'obésité est le dernier effet collatéral du bouleversement des modes de vie causé par le développement de la société industrielle. L'essor du capitalisme a été rendu possible par une organisation nouvelle du travail des hommes, laquelle a requis pour eux des apports énergétiques adaptés.
Comme le résume Sidney Mintz, anthropologue étatsunien auteur d'une histoire du sucre devenue un classique des sciences sociales : « En l'an 1000 de notre ère, peu d'Européens connaissaient l'existence du saccharose ou de la canne à sucre. En 1650, les Anglais riches et les nobles étaient de grands amateurs de sucre, lequel figurait tant dans les médicaments, l'imagerie littéraire que pour afficher son rang. En 1800, le sucre était devenu une nécessité - certes rare et coûteuse - et en 1900, il constituait près du cinquième de l'apport en calories du régime alimentaire d'un Britannique . » Et d'ajouter, avec des accents rousseauistes : « la première tasse de thé sucré bue par un ouvrier anglais [...] a préfiguré la transformation de toute une société, le remaniement total de sa base économique et sociale » 2 ( * ) .
Nous pouvons désormais ajouter : et de la santé des populations.
En effet, « de 1900 à 1970, la production mondiale de sucre centrifugé aurait augmenté de 500 % ; certains même avancent le chiffre de 800 % », sans compter que, depuis les travaux de Mintz, ont été inventés les édulcorants de synthèse, à commencer par le high fructose corn syrup (HFCS), ou sirop de glucose à forte teneur en fructose. Développé par l'industrie étatsunienne pour remédier aux effets de son propre embargo sur le sucre cubain après 1962, cet édulcorant, si discret qu'il est rapidement devenu omniprésent dans l'industrie agroalimentaire, est principalement métabolisé en graisse dans le foie et est donc soupçonné d'être la cause essentielle des maladies chroniques contemporaines 3 ( * ) . Quant aux substituts à base de saccharose qui ont commencé à le remplacer, il est douteux qu'ils soient plus sains.
Pourquoi ces évolutions ? Mintz encore : « Le sucre et d'autres aliments énergétiques, en nourrissant, rassasiant - voire en droguant - les ouvriers des fermes et des usines, ont considérablement réduit les coûts engendrés par la création et la reproduction du prolétariat métropolitain. [...] L'empressement des ouvriers à travailler plus dur de façon à gagner - donc à consommer - davantage représente un trait fondamental de l'évolution des modes d'alimentation moderne. [...] De ce point de vue, le sucre s'est avéré le produit idéal [...] il procure un sentiment de satiété et de satisfaction plus rapidement qu'aucun glucide complexe . [...] cet amenuisement du rôle des glucides complexes témoigne du changement dans le rapport entre plat principal / féculents et garniture / assaisonnement. [...] La consommation accrue de sucre est allée de pair avec l'augmentation frappante de celle des matières grasses . »
C'est donc au bout de cette histoire inextricablement économique, sociale et culturelle que prend place cette épidémie contemporaine . L'enrichissement du régime alimentaire occidental en calories rapidement métabolisées est, sur la longue période, l'effet de la place croissante du goût sucré dans notre alimentation - qu'il s'agisse du sucre extrait de la canne produite par le système esclavagiste naguère ou des édulcorants de synthèse -, laquelle va de pair avec l'organisation sociale née de la révolution industrielle. Et d'ailleurs, dans la nouvelle histoire du sucre, remarquée, que vient de publier l'historien britannique James Walvin à la suite de Mintz, et qui court de l'Antiquité à nos jours, les quatre derniers chapitres - sur seize - sont précisément consacrés au phénomène de surpoids et d'obésité 4 ( * ) .
C'est assez dire, si les sciences sociales voient juste, la difficulté du défi auquel est confrontée la politique de santé publique : car que peut l'administration, ou même le législateur, contre un changement anthropologique qui plonge ses racines dans l'organisation même de la société moderne ?
L'action publique peut, précisément, s'ouvrir aux dimensions extra-sanitaires du problème . Les auteurs du présent rapport partagent la conviction de Jean-Marie Le Guen, auteur d'un état des lieux ambitieux il y a près de vingt ans : « La médecine, qui permet de comprendre et de traiter les cas individuels, semble impuissante à modifier à elle seule les causes de la maladie, parce qu'elles dépendent largement de l'évolution de la société. C'est au politique d'agir pour changer le cours des événements » 5 ( * ) . Et, à vrai dire, les réflexions sur les différentes facettes de la question commencent à être nombreuses 6 ( * ) .
Le Sénat lui-même s'était penché sur le problème dès le lancement du premier plan national nutrition santé. En 2005, notre ancien collègue Gérard Dériot avait, au nom de l'Office parlementaire d'évaluation des politiques de santé, parfaitement identifié les pistes d'action ouvertes aux pouvoirs publics : le rôle de la distribution et de l'industrie agroalimentaire en améliorant l'information des consommateurs par l'étiquetage des produits et en encourageant à la reformulation des aliments industriels peu équilibrés, la distribution d'aliments sains aux ménages les plus modestes, l'encouragement d'un mode de vie plus favorable à l'activité physique en intégrant la lutte contre l'obésité dans la politique de la ville et des transports et en rendant les équipements sportifs plus accessibles.
Le présent rapport ne s'écartera pas de ces grandes lignes mais ses auteures tâcheront de les reconsidérer en conservant de leurs nombreuses auditions la conviction que les différents dispositifs déployés depuis une quinzaine d'années maintenant ont placé un poids excessif sur les épaules des individus, réputés principalement responsables de leur niveau de masse graisseuse et encouragés, dans le meilleur des cas, à changer de comportement pour la réduire.
Si la prise en charge des personnes obèses et la promotion de l'activité sportive sont des enjeux majeurs, la mission a souhaité examiner plus en détail les moyens de prévention du surpoids et de l'obésité par la promotion d'un environnement alimentaire de qualité - et note à cet égard le signal envoyé il y a peu par un ministère de la santé qui serait aussi, pour la première fois, celui « de la prévention » 7 ( * ) .
La France, pays mondialement connu pour son art de vivre et dont, en particulier, le repas gastronomique et ses rituels sont inscrits au patrimoine culturel immatériel de l'Unesco depuis 2010 , ne saurait se satisfaire de ce que le mode de vie contemporain et la « technologie alimentaire » - pour reprendre le terme par lequel Sidney Mintz désigne l'adaptation qu'il impose à l'offre de nourriture - sapent ses fondements même, et doit donc tout faire pour inverser la tendance à l'oeuvre.
« Que ton aliment soit ta meilleure médecine », attribue-t-on fréquemment à Hippocrate 8 ( * ) , généralement pour inciter les individus auxquels on prétend s'adresser à manger mieux. C'est insuffisant, par oubli de la seconde partie de l'aphorisme qui, en version originale, à « dans l'aliment, médication excellente » oppose « dans l'aliment, médication mauvaise », pour conclure : « mauvaise et excellente, relativement » 9 ( * ) . En effet, manger s'apprend et , bien que cette fonction biologique soit toujours exercée par un seul organisme à la fois, c'est aussi un acte de culture, donc une activité sociale dont il nous revient collectivement de (re)dessiner les contours.
I. L'OBÉSITÉ : UN PHÉNOMÈNE INÉGALITAIRE EN CROISSANCE, GRAVE ET COMPLEXE
A. UNE MALADIE GRAVE, EN AUGMENTATION DU FAIT DE LA CRISE SANITAIRE
1. Une maladie complexe, source de discrimination
a) Une maladie difficile à guérir, associée à de nombreuses pathologies et engendrant une diminution de l'espérance de vie
(1) Une fois installée, l'obésité est une maladie complexe à guérir
Le tissu adipeux se modifie au fur et à mesure de la prise de poids ; il devient pathologique et résistant à l'amaigrissement . Son inflammation et la transformation de son contenu expliquent partiellement les complications de l'obésité.
La prise en charge de l'obésité, très loin de se limiter à perdre du poids, consiste à accompagner une personne atteinte d'une maladie chronique. En cas de perte de plus d'un kilogramme par mois, le corps met en place des mécanismes pour stopper la perte de poids. Les recommandations dans la prise en charge de l'obésité consistent donc généralement à ne pas perdre plus de 5 % de son poids en une année. Les réponses pondérales à la prise en charge de l'obésité sont variables, en lien notamment avec l'altération du tissu adipeux, la génétique, le microbiote intestinal.
Tous les professionnels de santé auditionnés ont insisté sur le fait que plus la pathologie est prise en charge tôt, plus les soins seront efficaces.
(2) Une vingtaine de pathologies sont associées à l'obésité
Dix-huit pathologies sont associées à la survenue d'une obésité. Sans faire preuve d'exhaustivité, on peut évoquer :
- des maladies cardiovasculaires (cardiopathies, accidents vasculaires cérébraux) dont 23 % des cas sont imputables à l'obésité dans le monde selon l'OMS ;
- le diabète de type II : chez la personne obèse, l'insuline n'agit plus correctement et l'utilisation du glucose par les cellules est perturbée, provoquant une augmentation de la concentration du glucose dans le sang et une hyperglycémie. 44 % des cas mondiaux de diabète de type II seraient imputables au surpoids et à l'obésité selon l'OMS .
- des cancers : l'obésité est un facteur de risque majeur de treize sortes de cancer, notamment de l'endomètre, du sein, des ovaires, de la prostate, du foie, de la vésicule biliaire, du rein et du côlon. Dans le monde, près d'un demi-million de nouveaux cas annuels de cancer peuvent être attribués au surpoids et à l'obésité, estime une étude conduite par le Centre international de recherche sur le cancer (CIRC/IARC). L'agence pour le cancer de l'OMS fait la même estimation en calculant que le surpoids et l'obésité sont responsables de 3,6 % (environ 481 000 cas) de l'ensemble des nouveaux cas de cancers des adultes en 2012 10 ( * ) . Le rapport de l'OMS sur l'obésité en Europe de mai 2022 indique que, dans certains pays, « l'obésité dépassera le tabagisme en tant que principal facteur de risque de cancer évitable » dans les années à venir. En France, on estime que 5,4 % des cancers sont attribuables à l'excès de poids en 2015, soit 18 600 cas dont 3 400 cancers du côlon, 2 600 cancers du rein, 4 500 cancers du sein et 2 500 cancers de l'endomètre 11 ( * ) .
- des troubles musculo-squelettiques , dont l'arthrose ;
- des troubles psychiques : l'obésité augmente le risque de 55 % de développer une dépression au cours d'une vie ;
- des troubles hormonaux ;
- des maladies respiratoires (apnée du sommeil, hypoventilation, asthme). L'obésité induit une diminution de la force des muscles respiratoires ainsi qu'une réduction des volumes pulmonaires efficaces.
Le covid-19 est la dernière pathologie associée à l'obésité . Les données issues des études successivement conduites ont confirmé les résultats que recueillaient, dès le début de l'épidémie en avril 2020, les équipes du CHRU de Lille 12 ( * ) : plus de 47 % des patients infectés entrant en réanimation étaient en situation d'obésité, et une forme sévère d'obésité augmentait significativement le risque d'être placé sous respiration mécanique invasive, indépendamment de l'âge, de l'hypertension artérielle ou d'un diabète. Le risque de décès par covid-19 est également fortement accru pour les patients atteints d'obésité. La relation entre obésité et forme sévère de covid-19 est plus marquée chez les patients jeunes.
|
Multiplication
|
Multiplication
|
|
|
Surpoids |
1,65 |
1,41 |
|
Obésité modérée |
1,93 |
1,89 |
|
Obésité sévère |
1,98 |
2,79 |
|
Obésité massive |
1,98 |
2,55 |
Source : Commission des affaires sociales du Sénat
Plusieurs facteurs expliquent que le covid-19 frappe durement les personnes atteintes d'obésité : leurs performances ventilatoires sont abaissées, elles présentent des troubles des réactions immunologiques, des phénomènes inflammatoires (puisque l'obésité est caractérisée par un état inflammatoire chronique de bas niveau, le tissu adipeux étant le site d'une inflammation). Enfin, le tissu adipeux pourrait servir de réservoir au virus.
(3) Conséquence de leur maladie et des pathologies associées, les personnes atteintes d'obésité ont une espérance de vie réduite
Le surpoids et l'obésité sont reconnus comme la cinquième cause de mortalité par l'OMS ; ils entraînent le décès d'au moins 2,8 millions de personne chaque année . L'obésité et ses pathologies associées réduisent l'espérance de vie de 0,9 à 4,2 ans selon les pays de l'OCDE 15 ( * ) , qui estime que les Français vivent en moyenne 2,3 ans de moins à cause du niveau de surpoids et d'obésité de l'ensemble de la population .
Une étude du Lancet 16 ( * ) (2016), réalisée à partir de l'analyse de données concernant près de quatre millions d'adultes à travers le monde, estime que les personnes en surcharge pondérale perdent en moyenne un an d'espérance de vie . Cette perte d'espérance de vie s'accroît avec les kilos en trop : les personnes atteintes d'obésité modérée perdent en moyenne trois ans d'espérance de vie et celles présentant une obésité sévère, dix ans. Alors que le risque de mourir avant 70 ans est de 19 % pour les hommes et de 11 % pour les femmes ayant un IMC normal, il grimpe à 29,5 % pour les hommes et 14,6 % pour les femmes modérément obèses.
b) La double peine : quand les discriminations s'ajoutent à la maladie
L'obésité est un facteur de discrimination d'une part, et d'appauvrissement d'autre part.
Les causes génétiques et environnementales de l'obésité demeurant extrêmement méconnues, l'obésité est trop souvent considérée comme un choix de vie et non comme une pathologie . Dans la lignée du sociologue américain Erving Goffman, le Pr Jean-Pierre Poulain montre que l'obésité agit comme un stigmate 17 ( * ) : une étiquette est collée à une personne, laquelle est ensuite réduite à son étiquette. Cette étiquette justifie une série de discriminations sociales. Le piège se referme lorsque le stigmatisé trouve normal d'être considéré de la sorte.
Les effets discriminants de l'obésité sont particulièrement bien documentés outre-atlantique, les études françaises étant à la fois plus récentes et moins complètes.
Concernant les parcours scolaire et universitaire : dès 1968, des études étatsuniennes montrent que ceux qui étudient à l'université sont plus minces que ceux qui n'ont pas accès aux études supérieures. Plus récemment, l'OCDE déplore que « les enfants ayant un IMC standard sont 13 % plus susceptibles d'obtenir de bons résultats scolaires que les enfants obèses ; ces écarts sont plus marqués chez les filles, puisqu'elles ont 27 % de chance d'obtenir de meilleurs résultats scolaires lorsqu'elles ne sont pas obèses. Les élèves atteints d'obésité ont une probabilité d'absentéisme plus élevée et des périodes d'absentéisme plus longues. Les enfants en surpoids ont un niveau d'instruction inférieur et une probabilité plus élevée de ne pas terminer leurs études supérieures. Les garçons et les filles atteints d'obésité sont, respectivement, deux et trois fois plus susceptibles d'être victimes de harcèlement » 18 ( * ) .
S'agissant des revenus et de l'emploi : à qualifications égales, ceux qui ont un IMC plus important trouvent plus difficilement du travail. À expérience égale, les femmes ont 3,5 fois moins de chances d'accéder à un entretien d'embauche si elles présentent une surcharge pondérale. À l'échelle des pays de l'OCDE, les adultes atteints d'au moins une maladie chronique associée à la surcharge pondérale ont 8 % moins de chances d'être en emploi l'année suivante 19 ( * ) . S'agissant des discriminations, la 9 e édition du physique de l'emploi 20 ( * ) , publié par le Défenseur des droits et l'Organisation internationale du travail, énonce : « Avoir une corpulence hors normes constitue un inconvénient majeur pour être embauché et peut inciter les employeurs à questionner les candidats sur leur poids lors des entretiens d'embauche. [...] La discrimination à l'embauche liée à l'apparence physique est plus fréquemment rapportée par les personnes obèses [...] Les normes d'attractivité physique et de corpulence admises en France, valorisant la minceur pour les femmes, semblent s'étendre jusqu'aux conditions de recrutement. [...] Les femmes obèses rapportent 8 fois plus souvent que les femmes d'IMC « normal » avoir été discriminées à cause de leur apparence physique. Les hommes obèses le déclarent trois fois plus que les hommes d'IMC « normal ». [...] Le moment privilégié de la discrimination rapportée par les chômeurs est l'entretien d'embauche. »
Les associations de personnes obèses dénoncent en outre la discrimination dont elles font l'objet dans le système de soins . Elles déplorent que tout problème de santé de la personne obèse soit renvoyé à son poids et à sa responsabilité personnelle. Les professionnels participant au programme « Mission : retrouve ton cap » (MRTC) ont d'ailleurs indiqué aux rapporteures que les familles évitaient souvent de consulter pour les problèmes de poids de leur enfant par crainte des jugements moraux et moralisateurs. Le harcèlement à l'école peut alors constituer un motif de première consultation, une fois que l'obésité est installée.
Jean-Pierre Poulain évoque également la trajectoire sociale des personnes atteintes d'obésité en étudiant les mariages : « Les femmes dotées d'un IMC en dessous de 25 font plus souvent des mariages ascendants (avec un mari qui a une position sociale plus élevée que le père) que les filles qui ont des IMC importants. »
2. Une « épidémie mondiale » exacerbée par la crise sanitaire
a) Une dynamique mondiale mise en lumière à la fin des années 1990 par l'OMS et ininterrompue depuis
L'obésité est une pathologie caractérisée par une accumulation anormale ou excessive de graisse corporelle, doublée d'une modification du tissu adipeux , entraînant une détérioration de la santé et pouvant réduire l'espérance de vie.
La prévalence de cette pathologie a commencé à augmenter dans les années 1980 mais s'est surtout amplifiée au cours de la décennie 1990 dans les pays développés, avant de se répandre sur tous les continents.
L'obésité est généralement appréhendée grâce à l'indice de masse corporelle (IMC), obtenu par la division de la masse de la personne par le carré de la taille et exprimé en kilogramme par mètre carré (kg/m²). On distingue différentes catégories de corpulence en fonction du chiffre obtenu. La surcharge pondérale désigne à la fois le surpoids et l'obésité.
Source : Commission des affaires sociales
C'est dans son rapport de 1997 21 ( * ) que l'organisation mondiale de la santé (OMS) a lancé la première alerte globale en évoquant une « épidémie d'obésité ». L'institution internationale évoque alors la « première épidémie non infectieuse de l'histoire de l'humanité » : « On peut considérer l'obésité simplement comme l'une des maladies non transmissibles désormais rencontrées aussi bien dans les pays développés que dans les pays en développement. L'épidémie mondiale d'obésité n'est que le reflet des problèmes sociaux, économiques et culturels majeurs auxquels sont actuellement confrontés les pays en développement et les pays nouvellement industrialisés, ainsi que les minorités ethniques et les populations défavorisées des pays développés . » Ce document marque un important changement de paradigme : l'obésité n'est plus considérée comme un simple facteur de risque, susceptible d'engendrer des pathologies, mais comme une maladie à part entière et en plein essor .
D'après les chiffres de l'OMS, à l'échelle mondiale, le nombre de cas d'obésité a triplé entre 1975 et 2016. Ainsi, en 2016 :
- près de 2 milliards d'adultes (39 %) étaient en surpoids et, sur ce total, plus de 650 millions étaient obèses , soit 13 % de la population mondiale . Les prévalences sont néanmoins très diverses en fonction des régions du globe : 40 % des États-uniens sont obèses, mais seulement 4,2 % des Japonais sont touchés ;
- plus de 340 millions d'enfants et d'adolescents âgés de 5 à 19 ans étaient en surpoids ou obèses, dont 10 % d'enfants de moins de 5 ans.
L'IMC : un indicateur statistique généralisé mais imparfait
Plusieurs indicateurs permettent de mesurer le surpoids et l'obésité chez une personne ou au sein d'une population : différentes versions du rapport entre la taille et le poids (dont l'IMC), le rapport entre tour de taille et tour de hanches, l'étude des plis cutanés, etc .
En 1997, l'OMS estime que « l'on peut considérer que l'IMC offre la mesure la plus utile, même si elle est grossière, de l'obésité dans une population ». L'OMS évoque néanmoins les limites de cet indicateur : « L'IMC ne permet pas de prendre en compte la grande variation, qui existe dans la nature d'obésité rencontrée chez différents sujets et dans différentes populations. »
En 1998, les critères de poids normal sont modifiés. Auparavant, le surpoids était défini par un IMC supérieur à 27,3 pour les femmes et à 27,6 pour les hommes. Depuis 1998, toute personne dont l'IMC dépasse 25 est considérée en surpoids. Le seuil de l'obésité (IMC supérieur à 30) n'est pas modifié lors de cette requalification. Cette standardisation ne tient plus compte des différences entre hommes et femmes ; elle n'intègre plus, non plus, les différences de corpulences en fonction des régions du globe. Or, d'après le généticien Philippe Froguel, « il y a consensus pour dire que les classes de corpulences ne sont pas les mêmes d'une ethnicité à l'autre - par exemple l'obésité en Asie devrait commencer à un IMC à 27 et non à 30. »
Ces évolutions sont retracées par le sociologue Jean-Pierre Poulain 22 ( * ) : « En 2000, l'indice de masse corporelle a été posé par l'OMS comme mesure universelle de l'obésité . Ce faisant, le monde de l'obésité scientifique sortait d'une période de relative cacophonie dans la mesure de la corpulence, car non seulement les méthodes étaient variables d'un pays à l'autre, parfois d'une équipe de recherche à l'autre, mais même lorsque l'on utilisait l'IMC, les seuils différaient d'une région du monde à l'autre. On imagine aisément les difficultés pour opérer des comparaisons internationales dans un tel contexte. L'uniformisation fut une étape importante du développement de la recherche en épidémiologie. »
Si cette standardisation des seuils d'IMC avait, d'après le sociologue Thibault de Saint-Pol, une visée essentiellement statistique et globale, l'IMC a par la suite été « détourné » pour caractériser une pathologie à l'échelle d'un individu. Pourtant, l'IMC a plusieurs limites et ne donne qu'une indication approximative de la surcharge pondérale d'un individu :
- d'une part, il ne permet pas de connaître la part de masse maigre et de masse grasse . Ainsi, l'IMC d'un athlète de haut niveau peut être supérieur à 30 sans que ce dernier soit considéré comme obèse ;
- d'autre part, il ne permet pas d'apprécier la distribution du tissu adipeux : on sait pourtant que l'excès de masse grasse dans la région abdominale est associé à un risque accru de maladies associées, indépendamment de l'IMC. La notion d'obésité abdominale, définie par un tour de taille supérieur à 88 cm chez la femme et à 100 cm chez l'homme permet de définir « l'obésité abdominale » et de distinguer la « graisse viscérale », qui atteint les organes, de la graisse « sous-cutanée ».
b) Une épidémie aggravée par la crise sanitaire
Au printemps 2022, vingt-cinq ans après sa première mise en garde contre une épidémie d'une nature nouvelle, l'OMS-Europe alerte à nouveau sur la hausse de la prévalence du surpoids et de l'obésité dans le contexte post-covid, à l'occasion de la publication de son rapport 23 ( * ) sur l'obésité dans la région européenne de l'OMS 24 ( * ) .
L'OMS-Europe constate l'impossibilité d'enrayer la progression de l'obésité . L'augmentation de la prévalence du surpoids et de l'obésité a été constante ces dernières années, et pas un seul état de la région n'est en voie d'atteindre l'objectif de diminuer l'augmentation de cette prévalence d'ici 2025 . Les taux de surpoids et d'obésité ont atteint des proportions épidémiques et continuent de grimper puisque 59 % des adultes et 28 % des enfants sont en surcharge pondérale . Le surpoids et l'obésité sont à l'origine de 13 % de la mortalité globale européenne, soit 1,2 million de décès annuels, et la surcharge pondérale est le principal facteur de risque d'invalidité.
Prévalence de l'obésité parmi les
5-19 ans
dans la région européenne de l'OMS, par sexe
(1975-2016)
Source : OMS, Who European regional obesity, report 2022
L'OMS indique que la pandémie de covid-19 a entraîné des changements défavorables dans les habitudes de consommation alimentaire et d'activité physique qui ne seront « réversibles qu'au prix d'effort considérables » .
Cette vaste étude internationale peut être mise en perspective avec une étude microsociologique réalisée par Santé publique France en avril 2021 dans le Val-de-Marne 25 ( * ) qui illustre l'augmentation significative, à la suite de la crise sanitaire et des mesures anti-covid, de la prise de poids chez des enfants de moyenne section de maternelle. La part des enfants obèses a en effet presque doublé entre 2018-2019 et 2020-2021, pour atteindre 4,6 % des élèves. L'étude souligne le rôle délétère des mesures prises pour freiner l'épidémie de covid : confinement, fermeture des écoles, fermeture des cantines scolaires, cessation des activités sportives, etc .
La pandémie de covid-19 a en outre aggravé certaines des causes de l'obésité . Une étude 26 ( * ) de santé publique France a montré comment le confinement du printemps 2020 avait eu un impact sur les comportements alimentaires : recours à une alimentation émotionnelle - consistant à manger en réponse à des émotions comme le stress ou l'anxiété -, consommation d'aliments plus caloriques, déstructuration des repas et grignotage. Simultanément, la sédentarité a augmenté et l'activité physique a décru. Une situation financière difficile, une santé mentale dégradée et une augmentation de l'apport énergétique étaient des facteurs associés à la prise de poids, qui touchait plus d'un quart des répondants. L'étude concluait « qu'un confinement de longue durée ou des confinements répétés risqueraient d'exacerber certains problèmes de santé, comme peuvent l'être le surpoids et l'obésité, et risqueraient aussi d'aggraver les inégalités sociales de santé ».
3. En France : une prévalence stable qui masque des inégalités sociales particulièrement marquées
La prévalence de l'obésité peut être mesurée à partir :
- de données déclaratives : chaque individu déclare son poids et sa taille. Le poids a tendance à être sous-estimé alors que la taille a tendance à être surestimée par les déclarants ;
- de données mesurées par une tierce personne, plus fiables.
Pour un même échantillon de personnes, la méthodologie de l'enquête entraînera donc des résultats différents, dont il faut tenir compte en analysant les études.
Des comparaisons européennes sont rendues possibles grâce aux données d'Eurostat, qui recueille tous les six ans, dans l'ensemble de l'Union européenne, dans le cadre de son enquête « European Health Interview Survey », une mesure déclarative du poids et de la taille des Européens 27 ( * ) .
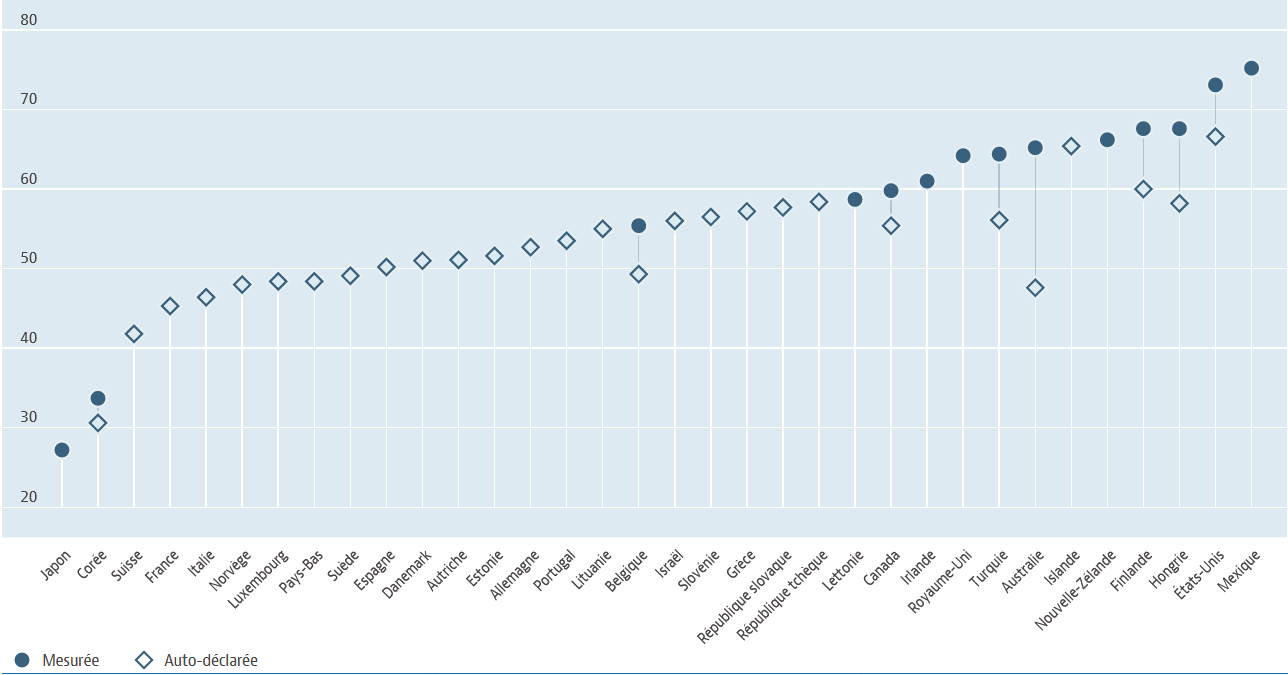
Sur la base de ces données, la France est le quatrième pays le moins touché de l'OCDE, et le pays le moins touché de toute l'Union européenne en matière de surcharge pondérale.
Pourcentage de la population de 15 ans ou plus en
surcharge pondérale
dans les pays de l'OCDE
Source : OCDE
Selon l'OCDE, le taux d'obésité chez les adultes a augmenté plus faiblement en France que dans les autres pays, passant de 9 % en 2000 à 14 % en 2019. Si l'on se réfère à des données mesurées, le taux d'obésité est également stable et s'élève à 17 %.
a) Des études nationales de prévalence parcellaires et lacunaires
Les données relatives à la prévalence de l'obésité en France sont parsemées dans différentes études, dont la périodicité est insuffisante, et la méthodologie parfois approximative.
L'obésité en population adulte en France
L'étude de référence est l'étude Esteban, menée par Santé publique France dans le cadre du programme national nutrition santé (PNNS). Il s'agit d'une étude transversale en population générale portant sur un échantillon aléatoire national d'adultes et d'enfants dont l'IMC est mesuré.
L'enquête Esteban a pris le relais de l'étude nationale nutrition santé (ENNS) menée en 2006. Cette périodicité d'une dizaine d'années semble tout à fait insuffisante pour suivre avec précision et efficacité l'évolution d'un problème de santé publique majeur tel que l'obésité.
L'étude Esteban publiée en 2017 présente des données recueillies en 2014 et 2015 qui suggèrent une relative stabilité du surpoids et de l'obésité en population générale :
- 49 % des adultes sont en surcharge pondérale (- 0,3 point depuis 2006) ;
- Parmi eux, 17 % des adultes sont en situation d'obésité (+ 0,1 point depuis 2006).
Surpoids et obésité dans la population française adulte
Source : Commission des affaires sociales, d'après les données de l'enquête Esteban de 2017
D'autres études, plus récentes mais moins fiables, ont été menées à propos de l'évolution de la prévalence de l'obésité chez les adultes en France.
L'enquête épidémiologique nationale sur le surpoids et l'obésité, dite Obépi-Roche , a été menée tous les trois ans depuis 1997 - à l'exception de la période 2012-2020, faute de financement. Elle est réalisée auprès d'un échantillon d'environ 12 000 Français interrogés par Internet et présente une extrapolation des résultats en nombre de Français. Les données sont déclarées et non mesurées. Sous cette réserve, cette étude indique que l'IMC moyen est presque stable chez l'adulte entre 2012 et 2020 , puisqu'il passe de 25,4 à 25,5. La prévalence de l'obésité augmente quant à elle de deux points, en passant de 15 % en 2012 à 17 % en 2020 . Parmi les trois catégories d'obésité, notons la forte augmentation de l'obésité massive (IMC > 40) qui passe de 1,2 % de la population à 2 % en huit ans.
Évolution de la prévalence du surpoids et de l'obésité en France
Évolution de la prévalence de l'obésité en France
Source : Enquête Obépi-Roche, 2020
Une augmentation de la prévalence de l'obésité a été mise en lumière en 2021, lors de la publication de résultats relatifs au statut pondéral des Français participant à la cohorte « Constances » . Il s'agit d'une cohorte pilotée depuis 2009 par l' Institut national de la santé et de la recherche médicale (Inserm) et la Caisse nationale de l'assurance maladie , visant à inclure 200 000 volontaires âgés de 18 à 69 ans, tirés au sort parmi les assurés du régime général de la sécurité sociale et auxquels il est demandé de réaliser un examen de santé tous les cinq ans et de répondre à un questionnaire tous les ans. Dès 2016, on constate que l'obésité abdominale touche 41,6 % des hommes et 48,5 % des femmes de la cohorte. En juillet 2021, des résultats préoccupants sont publiés 28 ( * ) : entre 2013 et 2016, la prévalence de l'obésité de classe I (IMC compris entre 30 et 35) a augmenté de manière significative chez les femmes passant de 9,1 à 10,6 % et chez les hommes, passant de 10,7 à 12,3 % . Aucune augmentation significative concernant les obésités de classes II et III n'a été décelée. Autre motif d'inquiétude, la prévalence de l'obésité chez les jeunes adultes de la cohorte (18-29 ans) a augmenté de 93 % chez les hommes et de 50 % chez les femmes, en seulement quatre ans.
L'obésité infantile en France
Les données relatives à la prévalence de l'obésité infantile en France ne sont pas beaucoup plus simples à recueillir et à analyser. Ce graphique illustre la multiplicité et l'irrégularité des sources relatives à la prévalence de l'obésité infantile.
Prévalence de la surcharge pondérale en
France entre 1965 et 2000
chez des enfants de 5 à
12 ans
ERF : étude de référence française ; RP : étude région parisienne ; C-O : étude centre Ouest ; ELP : étude longitudinale parisienne ; FLVS : étude Fleurbaix-Laventie Ville Santé ; INCA : enquête individuelle et nationale des consommations alimentaires
Source : Enquête Obépi-Roche 2020
La mesure de l'obésité infantile grâce aux courbes de croissance
La seule utilisation de l'IMC ne permet pas de caractériser une surcharge pondérale chez l'enfant. En effet, au cours de la croissance, la corpulence varie de manière physiologique. En moyenne, elle croît la première année de la vie, puis diminue jusqu'à l'âge de 6 ans, et augmente à nouveau jusqu'à la fin de la croissance du jeune. Du fait de ces variations d'IMC durant l'enfance, il n'est pas possible de se reporter, comme chez l'adulte, à une valeur de référence unique de l'IMC . Des courbes de référence représentant, pour chaque sexe, les valeurs d'IMC en fonction de l'âge permettent de suivre l'évolution de la corpulence au cours de la croissance. Différentes courbes de corpulence sont disponibles, les plus utilisées en France étant les courbes de corpulence françaises et les seuils de l'International Obesity Task Force (IOTF).
La remontée de la courbe de l'IMC observée en moyenne à l'âge de 6 ans est appelée rebond d'adiposité . Plus le rebond d'adiposité est précoce, plus le risque d'obésité à l'âge adulte est élevé .
La proportion d'enfants en surcharge pondérale (= 97 e percentile des références françaises) a progressé depuis les années 1970 mais s'est stabilisée ces dernières années :
- 6 % des enfants avaient un poids supérieur au 97 e percentile à la fin des années 1970 ;
- en 1996, cette proportion avait doublé : 13 % des enfants présentaient une surcharge pondérale ;
- en 2006 (enquête ENNS), 18 % des enfants étaient en surcharge pondérale. Parmi ceux-ci, 3,5 % présentaient une obésité ;
- l'enquête Esteban de 2017 indiquait une stabilisation de la prévalence de la surcharge pondérale et de l'obésité : 17 % d'enfants en surcharge pondérale, dont 4 % obèses .
Part du surpoids et de l'obésité chez les enfants
Source : Commission des affaires sociales, d'après les données de l'enquête Esteban de 2017
Évolution du surpoids et de l'obésité des enfants de 6-17 ans en %
Comparaison ENNS 2006 / Esteban 2015
Source : Commission des affaires sociales
Les enquêtes nationales de santé en milieu scolaire, pilotées par la Drees, fournissent également des statistiques concernant le développement staturo-pondéral des enfants et des adolescents.
L'étude 29 ( * ) sur les élèves scolarisés en grande section de maternelle montre une stabilité de la prévalence de l'obésité . Entre 2000 et 2013, « la proportion d'enfants présentant une surcharge pondérale a reculé significativement, tandis que celle d'enfants obèses est relativement stable, entre 3 et 4 % ».
Une étude menée par Santé publique France en 2016 sur la corpulence des enfants de 7 à 9 ans montrait également une stabilité quant à la prévalence de l'obésité entre 2000 et 2016.
Évolution du surpoids et de
l'obésité des enfants de 7-9 ans en %
entre 2010 et
2016
|
2000 |
2007 |
2016 |
|
|
Surpoids (dont obésité) |
18,7 % |
19,5 % |
16,5 % |
|
Obésité |
4 % |
4,5 % |
4,4 % |
Source : Commission des affaires sociales
L'étude 30 ( * ) sur les élèves de fin de collège indique quant à elle une hausse continue de la surcharge pondérale entre 2009 et 2017 , qui affecte 15,8 % des adolescents en 2001, 17 % en 2009 et 18,2 % en 2017. Cette augmentation est plus marquée chez les filles. Le taux d'obésité augmente aussi continuellement ; il est de 3,5 % en 2001, 3,8 % en 2009 et 5 % en 2017.
Prévalence de la surcharge pondérale et
de l'obésité des adolescents
des classes de troisième,
selon le sexe, entre 2001 et 2017
Source : Drees
Moins optimiste, la dernière édition de l'enquête Obépi-Roche précitée (2020) estime que 18 % des enfants de 2 à 7 ans et 6 % des enfants de 8 à 17 ans présentent désormais une obésité. Malheureusement, la pénultième enquête Obépi-Roche de 2012 ne comportait pas de données sur l'obésité infantile ; ces récentes données ne sauraient donc donner lieu à une analyse évolutive. Ces prévalences semblent plus élevées que celles issues de l'enquête Esteban en 2017, qui ne comportait toutefois pas de données pour les enfants de moins de 6 ans .
Vers une refonte des modes de mesure de la prévalence de l'obésité en France
Qu'il s'agisse de l'obésité en population adulte ou infantile, toutes ces enquêtes et ces études se révèlent parcellaires et lacunaires, inaptes à offrir une vision claire de l'évolution de la prévalence du surpoids et de l'obésité . Les rapporteures ne peuvent que partager le constat formulé par la Cour des comptes dans son rapport de 2019 qui déplorait que : « les outils de surveillance des taux de prévalence de l'obésité sont incomplets : ces enquêtes nationales, trop espacées dans le temps, ne permettent pas de réaliser des analyses fines, ni sur le plan territorial, ni sur l'impact de l'environnement socio-économique. Le dispositif de surveillance reste insuffisant pour une analyse exhaustive et continue. De plus, la coexistence d'enquêtes déclaratives et de travaux reposant sur des mesures anthropométriques (taille et poids) est source de confusion. [...] On ne dispose en France d'aucune donnée de médecine de ville. [...] Il n'existe pas non plus de système de collecte régulière et de traitement des données concernant les enfants. » La Cour des comptes recommandait d'une part de « réaliser, dans le cadre de l'enquête nationale sur la nutrition prévue à l'issue du PNNS 4, des analyses régionales » et de « prévoir des enquêtes spécifiques aux DOM ». Et d'autre part de « définir une périodicité plus rapprochée des études nationales et régionales ainsi que des études menées en milieu scolaire (DGS, SPF, Drees, Dgesco) ».
Le collectif national des associations d'obèses (CNAO) a déploré également, lors de son audition par les rapporteures, que le phénomène de l'obésité « reste insuffisamment documenté. Si des enquêtes épidémiologiques sur le surpoids et l'obésité sont réalisées, à l'image de l'étude Obépi-Roche, un recensement de la population tous les 5 ans serait nécessaire pour obtenir une bonne visibilité de la prévalence du surpoids et de l'obésité au sein de la population française . »
Lors de son audition, l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) a regretté la trop lente périodicité des enquêtes sur l'état de santé de la population française. Elle note que « pour des questions de complexité et de moyens, des enquêtes périodiques et rigoureuses sont à la fois coûteuses et consommatrices de moyens humains qui conduisent à une périodicité assez longue (entre 5 et 10 ans). Il serait souhaitable d'introduire des mécanismes d'actualisation entre deux éditions. »
En revanche, Santé publique France estime que « les données disponibles sur la prévalence du surpoids et de l'obésité peuvent être jugées insuffisantes mais qu'elles sont déjà suffisamment robustes et convergentes pour permettre de promouvoir les politiques publiques en la matière, suivre l'impact des actions mises en place dans le cadre du PNNS et orienter les actions de prévention vers des populations ciblées ».
Santé publique France précise surtout qu'elle travaille actuellement, en collaboration avec l'Anses, à modifier les recueils de données afin d'avoir des chiffres actualisés tous les quatre ans, de manière plus détaillée géographiquement, et en affinant les prévalences en fonction de l'âge : « la réflexion actuelle menée conjointement entre SPF et l'Anses pour mettre en place une étude multi-cycles de biosurveillance, de nutrition avec examen de santé qui fonctionne en continu, avec la répétition de périodes de collecte sur des cyles d'une ou deux années, permettra de disposer d'informations plus fines et régulières au niveau national, et par cumul de plusieurs cycles, également au niveau régional à terme ». Cette réforme semble tout à fait pertinente et urgente aux rapporteures qui estiment que les évolutions de la maladie doivent être suivies en temps réel, condition nécessaire pour bâtir une politique efficace de prévention nutritionnelle .
Proposition n° 1 : réaliser des suivis de cohortes réguliers et détaillés selon l'origine géographique, le sexe et l'âge afin de documenter plus finement les dynamiques du surpoids et de l'obésité en France. (Santé publique France)
b) Une maladie fortement inégalitaire en fonction du sexe, du milieu social et de la région
L'obésité constitue une importante inégalité sociale de santé
L'obésité est une maladie socialement marquée : dans les pays développés, la prévalence de l'obésité est systématiquement plus fréquente en bas de l'échelle sociale . L'OCDE 31 ( * ) montre que de « manière constante dans tous les pays, les personnes appartenant au groupe de revenu le plus faible sont plus susceptibles d'être obèses, les inégalités étant plus importantes chez les femmes que chez les hommes. Dans l'UE à 28, les femmes et les hommes du groupe aux revenus les plus faibles sont respectivement 90 % et 50 % plus susceptibles d'être obèses que leurs homologues du groupe aux revenus les plus élevés . Les inégalités sont généralement plus importantes dans les pays d'Europe occidentale et plus faibles dans les pays d'Europe centrale. »
Si ce gradient social est partout constaté, il est particulièrement élevé en France. Derrière la relative stabilité de la prévalence de l'obésité et du surpoids, les écarts entre les personnes les plus aisées et les plus modestes s'accroissent fortement et continuellement depuis le début des années 1990. Selon l'enquête Obépi-Roche de 2020, en 23 ans, le taux d'obésité s'est en effet accru de 4 points chez les cadres, mais de plus de 9 points chez les ouvriers et de 10 points chez les employés .
Prévalence de l'obésité selon la catégorie socioprofessionnelle
Source : Enquête Obépi-Roche, 2020
L'étude 32 ( * ) publiée en juillet 2021 sur la base des données de la cohorte « Constances » confirme que la prévalence de l'obésité est très fortement corrélée à l'appartenance sociale des individus, avec une obésité quatre fois plus élevée chez les personnes non diplômées que chez les personnes titulaires d'un diplôme de deuxième cycle universitaire.
Ces inégalités sociales liées à l'obésité n'apparaissent évidemment pas à l'âge adulte. Elles se développent dès la prime enfance et perdurent à l'adolescence. 75 % des enfants en surpoids ou en obésité sont issus des catégories populaires et inactives 33 ( * ) .
Le lien entre poids de naissance et statut pondéral des enfants et adolescents est aussi marqué par un gradient social. Alors que les « gros bébés » sont plus nombreux chez les cadres que chez les ouvriers (8 % contre 6 %), la surcharge pondérale à 5-6 ans concerne davantage les enfants d'ouvriers que de cadres : à hauteur de 16 % contre 7 %. Par ailleurs, comparativement aux enfants des autres groupes sociaux, les enfants de cadres sortent plus fréquemment de l'obésité entre 6 et 15 ans.
IMC moyen des enfants de 2 à 17 ans selon la CSP du parent
Source : Enquête Obépi-Roche 2020
Les deux études 34 ( * ) en milieu scolaire précédemment citées renseignent sur les inégalités sociales face à l'obésité en dernière année de maternelle et en dernière année de collège.
Pour les élèves de grande section, « les disparités sociales observées en termes de surcharge pondérale et d'obésité ne sont pas résorbées entre 2006 et 2014. Ainsi, 7 % des enfants de cadres présentent un excès pondéral en 2013, contre 16 % des enfants d'ouvriers et 14 % des enfants d'employés. Les enfants d'ouvriers sont quatre fois plus touchés par l'obésité que les enfants de cadres . »
Prévalence de la surcharge pondérale et
de l'obésité
chez les élèves de grande section
selon le groupe socioprofessionnel des parents
Source : Drees
Parmi les élèves en fin de collège, en 2017, l'obésité concerne 2,7 % des enfants de cadres mais 7,5 % des enfants d'ouvriers, soit un rapport de presque un à trois.
Indicateurs de santé déclinés
selon l'origine sociale
des élèves des classes de
troisième en %
|
Part des élèves en surcharge pondérale |
Part des élèves atteints d'obésité |
|
|
Cadres |
12 |
2,7 |
|
Professions intermédiaires |
15 |
3,4 |
|
Agriculteurs et commerçants |
19 |
5,7 |
|
Employés |
22 |
6,2 |
|
Ouvriers |
24 |
7,5 |
|
Ensemble |
18 |
5.2 |
Source : Drees
Cette prévalence plus élevée dans les milieux populaires tient à différents facteurs détaillés par la sociologue Faustine Régnier lors de son audition :
- une dimension économique : le budget structure et contraint la consommation alimentaire des personnes aux plus faibles revenus. Conformément à la loi d'Engel, la part consacrée à l'alimentation en proportion du budget des ménages a diminué ces dernières décennies, passant de 35 % en 1960 à 20 % en 2014 35 ( * ) . Cependant, les différences sociales restent fortes : les 20 % des ménages les plus modestes consacrent 6 à 7 points de plus à l'alimentation à domicile que les 20 % des ménages les plus aisés 36 ( * ) . Ces derniers consomment davantage de légumes, de fruits et de poisson. Les ménages modestes, inversement, consomment davantage de sodas, de produits céréaliers, de pommes de terre et de viande 37 ( * ) . Selon le baromètre du Secours populaire de 2018, la moitié des Français gagnant moins de 1 200 euros par mois assuraient avoir des difficultés financières pour manger des fruits et des légumes frais tous les jours ;
- une dimension sociale :
î pour les plus modestes, l'alimentation apparaît comme un moyen de compenser les difficultés du quotidien . Cette compensation est favorisée par la dimension symbolique de l'alimentation sur le plan affectif. Selon les représentantes de l'Association française des diététiciens-nutritionnistes auditionnées par la mission, « donner des bonbons à son enfant, c'est plus facile que de lui acheter les dernières baskets de marque. C'est un réconfort, une compensation » ;
î les représentations du corps jouent aussi. L'idéal de minceur et la contrainte relative au poids sont beaucoup plus prégnants parmi les femmes des milieux aisés. Dans les milieux modestes, la surcharge pondérale est plus fréquente ; être en surpoids y correspond davantage à une situation de normalité. La tolérance aux rondeurs enfantines est d'ailleurs plus importante dans les catégories populaires, et jusqu'à un âge plus avancé.
- une dimension sanitaire : pour les personnes issues des catégories aisées, l'alimentation est partie prenante d'une hygiène de vie ; elle est très associée à la santé, dans une perspective de long terme et avec une visée préventive. Dans les catégories modestes, on privilégie les qualités gustatives des aliments indépendamment des conséquences sanitaires de leur consommation ; on privilégie également l'abondance et la variété alimentaire. Les personnes modestes ont davantage de difficulté à se projeter vers l'avenir, en termes de santé, en raison des difficultés immédiates de la vie. La maladie est perçue comme une fatalité sur laquelle le comportement individuel a peu de prise. L'alimentation peut soigner, mais uniquement dans une logique curative, une fois que la maladie est installée, et grâce à des régimes stricts imposés de l'extérieur et limités dans le temps.
Les femmes, surtout modestes, sont plus touchées par l'obésité que les hommes
Si le surpoids touche davantage les hommes (37,1 %) que les femmes (26,8 %), la prévalence de l'obésité est légèrement plus élevée chez les femmes (17,4) que chez les hommes (16,9).
Évolution de la prévalence de l'obésité selon le sexe
Source : Enquête Obépi-Roche, 2020
Distribution de la corpulence des adultes de 18-74 ans
selon le sexe,
étude Esteban 2015
La corpulence rend compte de l'Indice de masse corporelle (IMC) exprimé selon 4 classes (références OMS) : minceur (IMC < 18,5), normal (18,5 = IMC < 25,0), surpoids (25,0 = IMC < 30,0) et obésité (IMC = 30,0).
Source : Santé publique France, « Étude de santé sur l'environnement, la biosurveillance, l'activité physique et la nutrition (Esteban 2014-2016) », Études et enquêtes , juin 2017
Prévalence de l'obésité
(modérée, sévère et massive)
chez les hommes et
les femmes de 18-74 ans, étude Esteban 2015
Le niveau d'obésité est exprimé en 3 classes (références OMS) : obésité modérée (30,0 = IMC < 35,0), obésité sévère (35,0 = IMC < 40,0) et obésité massive (IMC = 40,0).
Source : Santé publique France, « Étude de santé sur l'environnement, la biosurveillance, l'activité physique et la nutrition (Esteban 2014-2016) », Études et enquêtes , juin 2017
Chez les femmes, les inégalités sociales face à l'obésité sont plus importantes que chez les hommes : une femme non diplômée a quatre fois plus de risques de développer une obésité sévère qu'une femme détentrice d'un master 2. Le taux d'obésité chez les femmes varie de 7 % à 30,7 % selon le revenu du ménage. Surtout, les discriminations dont sont victimes les femmes en surpoids et obèses sont plus sévères que chez les hommes (cf. infra ).
Prévalence du surpoids (obésité
incluse) chez les hommes et les femmes
de 18-74 ans selon le sexe et le
diplôme, comparaison ENNS 2006 / Esteban 2015
Source : Santé publique France, « Étude de santé sur l'environnement, la biosurveillance, l'activité physique et la nutrition (Esteban 2014-2016) », Études et enquêtes , juin 2017
• D'importantes disparités régionales
La seule enquête épidémiologique nationale sur la surcharge pondérale fournissant des données régionales régulières pour la France métropolitaine est l'enquête Obépi-Roche, dont les limites ont été précédemment évoquées.
Répartition territoriale de l'obésité
Source : Enquêtes Obépi-Roche
Dans l'Hexagone, les écarts régionaux demeurent importants, puisque l'écart entre la région où le taux de prévalence est le plus faible, l'Ile-de-France, et celle où il est le plus élevé, les Hauts-de-France, est proche de huit points .
En outre-mer, les prévalences d'obésité sont depuis de nombreuses décennies plus élevées que dans l'Hexagone :
- dans les Antilles 38 ( * ) , 31 % des individus sont en surpoids et 27,8 % en obésité (+ 8 points entre 2003 et 2013). L'obésité touche davantage les femmes (1/3) que les hommes (1/5). L'obésité concerne un enfant sur dix en Guadeloupe et en Martinique ;
- en Nouvelle-Calédonie 39 ( * ) , plus de deux tiers des adultes sont en surcharge pondérale ; l'obésité concerne près de 8 % des enfants de 6 ans, 11,4 % des enfants de 9 ans et 20 % des enfants de 12 ans ;
- à la Réunion , les taux de prévalence du surpoids et de l'obésité sont sensiblement les mêmes que dans l'Hexagone ; 28 % des individus sont en surpoids et 16 % sont obèses (contre 14 % en métropole, d'après des chiffres déclarés, et non mesurés). Les femmes sont plus touchées que les hommes (20 % vs. 12 %) ;
- c'est à Mayotte que la situation est la plus préoccupante : 79 % des Mahoraises entre 30 et 69 ans sont en surcharge pondérale, dont 47 % d'obèses.
Les résultats de l'enquête de santé européenne 2019 nous renseignent sur les différences de comportement alimentaire entre la métropole et les départements et régions d'outre-mer :
|
Part d'individus (en %) qui... |
...consomment quotidiennement des fruits |
...consomment quotidiennement des boissons industrielles sucrées |
...pratiquent du sport chaque semaine |
|
Hexagone |
59 |
10 |
45 |
|
Guadeloupe |
45 |
12 |
30 |
|
Martinique |
39 |
9 |
35 |
|
Guyane |
30 |
16 |
21 |
|
La Réunion |
42 |
13 |
31 |
|
Mayotte |
16 |
21 |
21 |
Source : Commission des affaires sociales du Sénat, d'après les données de l'enquête de santé européenne 2019
B. UN PHÉNOMÈNE MULTIFACTORIEL : UN ENVIRONNEMENT PROPICE À L'OBÉSITÉ COMBINÉ À DE PRÉDISPOSITIONS INDIVIDUELLES
Affirmer que l'environnement est obésogène signifie que tous les leviers sont propices au développement de l'obésité : les modifications de l'offre alimentaire induites par le développement de l'industrie agroalimentaire, les nouvelles stratégies marketing (publicité et étiquetage alimentaire), les politiques agricoles et alimentaires, les politiques d'urbanisation, l'organisation des lieux d'études et de travail...
Dans son rapport de 2022, l'OMS-Europe retrace la genèse de ce concept : « L'environnement actuel [...] a été qualifié pour la première fois d'“obésogène” dans les années 1990. Ce terme comprend l'ensemble des facteurs qui favorisent l'obésité, considérée comme le résultat net des impacts biologiques, comportementaux et environnementaux qui agissent à travers les médiateurs de l'apport et de la dépense énergétiques. »
En 2013, la déclaration de Vienne sur la nutrition et les maladies non transmissibles de l'OMS appelait déjà à lutter contre cet environnement obésogène en « créant les conditions dans lesquelles le choix sain est le choix le plus facile ».
Pour décrire l'environnement obésogène, outre l'évolution de l'offre alimentaire, l'OMS pointe le « rôle de l'urbanisation, qui entrave l'activité physique et offre un accès plus simple à des aliments malsains ». Dans les zones urbaines défavorisées, les choix alimentaires sont plus limités, et les individus ont moins l'opportunité d'avoir une activité physique.
1. Le déséquilibre de la balance énergétique, à l'origine de l'épidémie d'obésité, est favorisé par un environnement obésogène
Le constat établi par l'Anses en 2017 est sans appel : « Le statut pondéral et les niveaux d'activité physique et de sédentarité de la population vivant en France métropolitaine restent inadaptés. »
a) Le déséquilibre de la balance énergétique
Au fil des décennies, la balance énergétique, c'est-à-dire le rapport entre les apports et la dépense d'énergie , s'est déséquilibrée, du fait :
- d'une part un apport excessif de calories et de nutriments ;
- d'autre part, une insuffisance de la dépense calorique.
Selon Santé publique France, les modélisations laissent penser que l'épidémie d'obésité est davantage liée à la hausse des calories ingérées qu'à la diminution des calories dépensées par une baisse d'activité physique .
Selon l'étude INCA 3 40 ( * ) , nos compatriotes consomment en moyenne chaque jour 2 200 kcal . C'est davantage que les apports journaliers recommandés. L'assiette des Français contient encore un peu trop de sel (en moyenne 9 grammes par jour chez les hommes et 7 grammes par jour chez les femmes à comparer aux objectifs du Programme national nutrition santé de respectivement 8 grammes par jour et 6,5 grammes par jour). Les apports en fibres sont quant à eux inférieurs d'un tiers à la portion recommandée.
Estimation des besoins énergétiques en fonction du sexe et de l'activité physique
|
Activité modérée (moins de 30 min par jour) |
Activité intense (plus d'une heure par jour) |
|
|
Femme |
1 800 kcal |
2 000 kcal |
|
Homme |
2 100 kcal |
2 600 kcal |
Source : Commission des affaires sociales du Sénat
Le nombre de calories ingérées chaque jour en France depuis les années 1970 a augmenté d'un tiers . Au sein de cette augmentation, les calories dues au gras ont augmenté de 79 % et les calories dues aux protéines animales de 109 %. Le développement de l'obésité est dorénavant considéré comme majoritairement influencé par le sucre 41 ( * ) . Les matières grasses ne sont en effet pas réductibles à une seule famille, et certaines (les acides gras insaturés ou oméga 3) jouent un rôle favorable et protecteur pour la santé, en permettant notamment un bon développement neuronal. À l'inverse, la nocivité des acides gras saturés a été prouvée.
La pyramide des besoins alimentaires, qui représente les recommandations de consommation des différentes familles d'aliments, ne correspond pas aux aliments effectivement consommés en France.
Source : Food in action et Haute école Léonard de Vinci
Les aliments les plus consommés en 2020, par habitant par an
Consommation totale : industries agroalimentaires, restauration, ménages.
Source : Ministère de l'agriculture et de l'alimentation
Les habitudes de consommation alimentaire varient en fonction de l'âge. « Si la proportion d'adultes qui déclarent manger au moins une portion de fruit ou légume par jour est plus élevée en France que dans la plupart des pays de l'UE, en 2019, environ 35 % des adultes déclaraient ne pas manger de légumes tous les jours et 40 % ne manger aucun fruit . En 2018, deux tiers environ des jeunes de 15 ans déclaraient ne pas manger de fruits ou de légumes tous les jours. » 42 ( * ) Moins de 20 % des enfants mangent cinq portions de fruits et légumes quotidiennement.
b) Les transformations de l'offre alimentaire
La détérioration nutritionnelle des aliments consommés
Les aliments consommés ont considérablement évolué depuis les années 1950-1960, pour deux raisons :
- le temps destiné à la préparation des repas à domicile a été fortement réduit : de 25 % entre 1986 et 2010 ;
- concomitamment, la transformation industrielle des aliments s'est considérablement accélérée. Selon l'économiste Fabrice Etilé, auditionné par la mission, « il y a eu un tournant dans les années 1970, époque à laquelle l'industrie alimentaire a adopté certains procédés de l'industrie chimique, via l'extraction d'ingrédients, l'ajout d'additifs, d'arômes et de saveur, et le développement du marketing. Cette dynamique technologique du côté de l'offre était d'ailleurs en germe dès les politiques agricoles d'après-guerre. Il s'en est suivi une interaction entre cette dynamique technologique, qui a un effet à la baisse sur les prix, et la demande des consommateurs de manger à moindre coût et à moindre perte de temps . L'alimentation est toujours plus transformée, plus dense en énergie, moins chère, mieux distribuée et mieux marquetée. Les aliments qui ont la moins bonne qualité nutritionnelle sont bien souvent les moins chers. » En formulant ses produits, l'industrie alimentaire en augmente la palatabilité, c'est-à-dire la sensation agréable que l'on perçoit en mangeant 43 ( * ) . L'apport calorique excessif est ainsi partiellement à l'attractivité gustative de cette nouvelle offre alimentaire, et à son moindre coût.
L'ultra-transformation des aliments
Lors des dernières décennies, les aliments dits ultra-transformés ont pris une part considérable à la fois dans l'offre agroalimentaire et dans les consommations. On estime ainsi que 36 % des calories ingérées par les adultes et 46 % de celles ingérées par les enfants proviennent d'aliments ultra-transformés (AUT) . Un AUT est un produit 44 ( * ) :
- ayant subi d'importants procédés de transformation impactant fortement la matrice alimentaire . Les procédés de transformation sont des procédés physiques tels que l'extrusion à haute température, le moulage, la pré-friture, la fermentation, etc .
- et/ou contenant des additifs alimentaires ou autres substances d'origine industrielle, telles les huiles hydrogénées, la maltodextrine, le sirop de glucose, etc . Ces additifs ou substances ont pour point commun de ne pas être utilisés pour les préparations culinaires domestiques.
La classification NOVA
Cette classification a été conçue en 2009, puis actualisée en 2016, par des chercheurs de l'université de Sao Paulo sous l'impulsion de Carlos Monteiro 45 ( * ) ; elle distingue quatre groupes d'aliments en fonction de leur degré de transformation.
Groupe NOVA 1 : aliments bruts ou naturels, pas ou peu transformés : fruits, légumes, viande, oeufs, lait, poisson, yaourt nature, céréales, farine.
Groupe NOVA 2 : ingrédients culinaires : huile, beurre, sucre, sel, miel. Ils sont utilisés pour préparer et ajouter du goût aux aliments du groupe 1.
Groupe NOVA 3 : aliments transformés ; ce sont des aliments bruts issus du groupe NOVA 1 cuisinés en utilisant les ingrédients du groupe NOVA 2 : pains, fromages, fruits secs, aliments conservés en salaison, fromages, pains simples.
Groupe NOVA 4 : aliments ultra-transformés. Les produits de ce groupe sont caractérisés par l'ajout d'ingrédients principalement industriels utilisés par exemple pour restaurer les propriétés sensoriels des aliments (goût, texture, etc .). Cette classe regroupe un ensemble vaste et hétérogène de produits dont tous n'ont vraisemblablement pas les mêmes effets sur la santé. Sodas, margarines, biscuits et gâteaux industriels, sauces prêtes à l'emploi, plats préparés, desserts lactés, céréales du petit-déjeuner pour enfants...
La multiplication des AUT permet à l'industrie agroalimentaire de diversifier et d'accroître son offre . Les AUT sont conçus pour satisfaire les papilles gustatives des consommateurs et créer un effet addictif, puisqu'ils sont enrichis en gras, sel et sucre. « Ces procédés ont pour but d'imiter certains aspects des aliments non transformés et de masquer certaines caractéristiques désagréables du produit final, mais aussi de limiter les coûts de production et d'améliorer les qualités sensorielles, pour rendre le produit, plus attrayant, plus palatable et inciter à sa consommation » 46 ( * ) . Le marketing autour de ces produits est par ailleurs particulièrement important, voire agressif. Ils sont très largement disponibles dans les rayons des supermarchés et dans les distributeurs.
Des travaux ont mis en évidence des associations entre consommation d'AUT et incidence de surpoids et d'obésité . L'étude prospective observationnelle NutriNet Santé, une web cohorte française lancée en 2009 dont l'objectif est d'étudier les associations entre la nutrition et la santé, fait état d'une « association positive entre la proportion d'AUT consommée et une augmentation de l'IMC », et des risques plus élevés de surpoids et d'obésité. Le chercheur en nutrition Anthony Fardet note que « de plus en plus d'études montrent que les populations qui ont une consommation élevée de produits ultra transformés sont celles qui ont les risques les plus élevés de développer des dérégulations métaboliques comme l'obésité [...] . Plus l'aliment est transformé, plus il est potentiellement hyperglycémiant, moins il est rassasiant ». Ainsi, « plus que la composition nutritionnelle, c'est le degré de transformation des aliments qui fait sens du point de vue de la santé » 47 ( * ) .
Plusieurs raisons sont avancées pour arguer de la moindre qualité des aliments ultra-transformés en comparaison des aliments bruts ou peu transformés. Tout d'abord, ils sont plus denses énergétiquement en moyenne, enrichis en sucres, sel, acides gras saturés. Ils contiennent en outre moins de fibres insolubles et de nutriments favorables. Ensuite, ils contiennent le plus souvent des additifs alimentaires nocifs : nitrites et nitrates (utilisés pour augmenter la durée de conservation des aliments), édulcorants (permettant un goût sucré avec un apport calorique faible ou nul), émulsifiants. En outre, certains composés provenant des emballages sont susceptibles de migrer vers la matrice alimentaire à la faveur d'un contact prolongé.
L'effet des modifications de la matrice alimentaire sur la biodisponibilité des nutriments et la vitesse de prise alimentaire peuvent enfin avoir un impact négatif. Selon Antony Fardet 48 ( * ) , « deux aliments de même composition mais avec des matrices ou des degrés de transformation différents n'ont pas le même effet sur la santé. Consommer 1 000 kcals d'aliments peu transformés n'a pas le même effet que 1 000 kcals d'aliment ultra-transformés. La matrice joue un rôle essentiel sur la biodisponibilité des nutriments, les qualités organoleptiques, le transit digestif et le sentiment de satiété, des paramètres qui contribuent fortement à la régulation du métabolisme et de la masse corporelle (en particulier grasse et musculaire) chez l'homme. »
Selon Anthony Fardet, puisqu'aucun produit n'est équilibré nutritionnellement en soi à l'exception du lait maternel, c'est la somme et la variété des aliments qui fait la qualité nutritionnelle de l'alimentation d'un individu. Plus les matrices sont dégradées, plus les nutriments deviennent délétères. L'aliment le plus sain sera donc l'aliment le moins transformé. »
Les rapporteures sont particulièrement sensibles à la question de l'ultra-transformation, dont la responsabilité dans l'épidémie d'obésité point depuis quelques années . Force est de constater cependant que les contours précis de cette incrimination ne fait pas encore l'objet d'un large consensus scientifique, sans doute en raison d'un nombre de travaux encore restreint. À rebours des éléments rapportés plus haut, Santé publique France note par exemple, dans sa contribution adressée à la mission d'information, qu'« en matière d'ultra-transformation, les travaux menés par nos homologues espagnols suggèrent que la composition des aliments serait un marqueur de qualité nutritionnelle plus pertinent que leur degré de transformation ».
Le programme national de l'alimentation et de la nutrition (PNAN) publié en 2019 prévoit d'étudier l'impact sur la santé de la consommation d'aliments ultra-transformés. Interrogée à ce propos, la DGAL indique que « la DGS, DGAL et DGCCRF sont en cours de discussion pour évaluer les modalités d'une saisine de l'Anses sur ce sujet, ce qui permettra de soumettre à une expertise collective les études scientifiques démontrant un lien entre ultra-transformation et surpoids/obésité » et de rajouter tout de même que « la DGAL soutient la consommation de produits bruts et peu transformés, en particulier en restauration collective ».
Les rapporteures ne peuvent qu'être étonnées que, bientôt trois ans après le lancement du PNAN, l'Anses n'a toujours pas été formellement saisie des enjeux de l'ultra-transformation. Pour fonder les décisions publiques et les recommandations sanitaires sur des considérations étayées, il convient sans tarder davantage d'évaluer les effets de l'ultra-transformation sur la santé.
Proposition n° 2 : financer de nouveaux travaux de recherche en précisant les axes de l'ANR ou du PHRC, notamment pour évaluer les liens entre la consommation d'aliments ultra-transformés et l'obésité. (Ministère chargé de la santé, Santé publique France)
Les pesticides et perturbateurs endocriniens
Les études menées sur la cohorte NutriNet Santé montrent que les plus gros consommateurs d'aliments issus de l'agriculture biologique ont moins de risque de souffrir d'un surpoids ou d'une obésité . Un récent article scientifique 49 ( * ) met en lumière, sur des souris, l'effet cocktail des pesticides : le mélange de plusieurs pesticides ne semble pas entraîner une simple addition des effets de chacun, mais au contraire démultiplier leurs effets . Les résultats de cette étude sont en faveur d'une plausibilité d'un lien pesticides-santé.
Les perturbateurs endocriniens , qui sont, selon la définition de l'OMS, « une substance ou un mélange de substances qui altèrent les fonctions du système endocrinien et de ce fait induisent des effets néfastes dans un organisme, chez sa progéniture ou au sein de (sous)-populations », ont notamment un impact sur les hormones liées à la satiété, et donc une influence sur la prise de poids.
c) Une dépense calorique très insuffisante
Parallèlement à l'augmentation des apports caloriques, l'insuffisance de la dépense calorique participe au déséquilibre de la balance énergétique et se présente sous deux angles :
- un défaut d'activité physique ;
- une augmentation de la sédentarité .
Faire du sport ou avoir une activité physique est loin d'être favorisé par les modes de vie, en raison notamment de l'étalement urbain et du « tout voiture ». La vétusté ou le manque d'infrastructures sportives, l'absence de pistes cyclables ou de parcours piétonniers agréables entravent également les mobilités douces qui permettent d'avoir une activité physique régulière.
Si 63 % des adultes de 18 à 79 ans pratiquent au moins deux heures et demie hebdomadaires d'activité physique modérée, comme le recommandent l'OMS et l'Anses, et que la proportion d'adultes français qui déclarent se livrer à au moins une activité physique modérée chaque semaine est supérieure à celle de plusieurs autres pays de l'UE, l'Anses estime que seuls 5 % des adultes ont une activité physique suffisante pour être protectrice . Les femmes sont plus exposées à un manque d'activité physique, puisque 70 % d'entre elles sont en deçà de tous les niveaux d'activité identifiés par l'Anses pour être en bonne santé, contre 42 % des hommes.
Les recommandations de l'Anses (2016)
sur les
différents types et niveaux d'activité
1) Pratiquer 30 minutes, 5 fois par semaine, une activité cardiorespiratoire comme monter les escaliers ou faire du vélo, courir, marcher à bonne allure... ;
2) Effectuer du renforcement musculaire 1 à 2 fois par semaine comme, porter une charge lourde, jouer au tennis, faire de la natation ou de l'aérobic... ;
3) Réaliser des exercices d'assouplissement comme de la gymnastique, de la danse ou encore du yoga, 2 à 3 fois par semaine.
C'est chez les adolescents que le défaut d'activité physique est le plus préoccupant. D'après les résultats de l'enquête Esteban, seuls 51 % des garçons et 33 % des filles de 6-17 ans atteignaient les recommandations de l'OMS en matière d'activité physique. Les plus jeunes (6-10 ans) sont plus actifs mais l'on observe une nette baisse de l'activité physique après 10 ans. L'OCDE 50 ( * ) note que « le niveau d'activité physique chez les adolescents en France est l'un des plus faibles de l'UE. La proportion de jeunes Français déclarant avoir au moins une activité physique modérée tous les jours était la deuxième plus faible des pays de l'UE en 2018, après l'Italie. Cette tendance est particulièrement marquée chez les filles : 4 % seulement des adolescentes de 15 ans déclaraient exercer une activité physique au moins modérée, contre 11 % des garçons du même âge. »
Pour estimer la sédentarité , le temps passé assis devant un écran (télévision, jeux vidéo, ordinateur) est l'indicateur le plus utilisé dans les études, même s'il ne représente qu'une part du temps réel de sédentarité. Entre 2006-2007 et 2014-2015, le temps moyen passé quotidiennement devant un écran pour les loisirs a considérablement augmenté : de 20 minutes chez les enfants de 3 à 17 ans et de plus d'1 heure 20 chez les adultes 51 ( * ) .
En 2015, la proportion de jeunes passant 3 heures ou plus devant un écran chaque jour atteignait 45 % chez les 6-10 ans, 70 % chez les 11-14 ans, 71 % chez les filles et 87 % chez les garçons de 15-17 ans. 39 % des 15-17 ans passent plus de quatre heures et demie devant un écran alors que la recommandation est de moins de deux heures.
La sédentarité en France est trop élevée chez :
Tout comme la pratique de l'activité physique, la sédentarité est inégalement répartie socialement. Parmi les élèves de grande section, seuls 25 % des enfants de cadres passent en moyenne plus d'une heure quotidienne devant un écran les jours de classe, contre 59 % pour les enfants d'ouvriers.
Panorama des habitudes de vie
selon le groupe
socioprofessionnel des parents
Source : Drees études sur les élèves de grande section, 2014
Part des élèves de 3
ème
regardant plus de deux heures par jour les écrans
en semaine selon le
groupe socioprofessionnel des parents (en %)
|
Cadres |
61 |
|
Professions intermédiaires |
70 |
|
Agriculteurs et commerçants |
73 |
|
Employés |
78 |
|
Ouvriers |
81 |
|
Ensemble |
73 |
Source : Drees études sur les élèves de 3 ème , 2017
2. Des facteurs individuels se cumulant avec l'environnement obésogène
Des éléments individuels tels que la génétique, la survenue d'évènements traumatiques ou encore la composition du microbiote vont, en rencontrant un environnement obésogène, favoriser l'émergence d'une obésité.
a) Des avancées de la recherche quant à l'incidence des gènes sur le développement de l'obésité
Selon le généticien Philippe Froguel, auditionné par les rapporteures, « l'héritabilité de l'obésité est d'environ 70 % ». L'Inserm a démontré qu'un individu avait deux à huit fois plus de risque d'être obèse si des membres de sa famille l'étaient eux-mêmes.
Les gènes d'obésité sont généralement exprimés dans le cerveau, où ils influencent la prise alimentaire : soit la faim dans le cas des obésités monogénique (hyperphagie) soit le comportement alimentaire (addictif) dans des cas d'obésité polygéniques.
Une petite minorité de personnes obèses (5 %) présentent une obésité monogénique, c'est-à-dire que la mutation d'un gène unique engendre une obésité liée à des troubles majeurs de la conduite alimentaire. Ce type d'obésité apparaît tôt dans l'enfance et de manière brutale. Le diagnostic génétique est très important pour reconnaître les obésités monogéniques et les prendre en charge rapidement. Cependant, le Pr Philippe Froguel déplore que ce diagnostic soit très peu effectué en France, alors même que des traitements médicamenteux destinés à traiter les obésités monogéniques sont actuellement développés.
Pour la très grande majorité des personnes obèses, le « fond génétique », c'est-à-dire pas moins de cinq cents régions du génome, entraîne une susceptibilité augmentée à l'environnement obésogène. Plus de 12 000 mutations génétiques sont responsables de l'augmentation de la prévalence de l'obésité. Selon l'Inserm, « si chaque gène pris individuellement n'exerce qu'un faible rôle sur la masse et la composition corporelle, la contribution de ces gènes devient significative lorsqu'ils interagissent avec des facteurs externes tels que le déséquilibre énergétique ». Pour prévenir l'obésité commune, il est possible de réaliser un score de risque polygénique qui contribue à prédire le risque d'être obèse d'ici 5 ou 10 ans.
b) Le rôle du microbiote
Le microbiote, ou flore intestinale, est composé de plus de 100 000 milliards de microorganismes issus de plus de 1 000 espèces bactériennes. Depuis le début des années 2000, le rôle d'un microbiote appauvri et peu diversifié a été mis en exergue dans le développement de l'obésité 52 ( * ) .
Chez l'enfant, la composition du microbiote à l'âge de deux ans est corrélée à l'IMC à 12 ans. L'accouchement par voie basse et l'allaitement sont deux éléments protégeant d'une obésité future.
c) Facteurs psychologiques et violences sexuelles
Il existe un lien significatif entre violences sexuelles, psycho traumatismes et troubles alimentaires et obésité.
Lors de son audition, Nathalie Dumet, psychologue clinicienne et professeure de psychopathologie clinique, a insisté sur le fait que les troubles des conduites alimentaires (TCA), assortis ou non de troubles pondéraux, sont le révélateur de souffrances psychiques . Ils surviennent en lien ou dans l'après-coup d'évènements de vie désorganisateurs, voire traumatiques, restés inélaborés, et demeurés source de souffrance. On recense des situations variées : problématiques de pertes, de ruptures, de séparation, burn-out , harcèlement, abus, agressions ou violence. Les troubles des conduites alimentaires, notamment l'hyperphagie boulimique et la prise de poids afférente, peuvent constituer des solutions mises en place inconsciemment pour occulter et/ou réparer les traumatismes et les souffrances psychiques associées. Le trouble a une fonction défensive pour l'équilibre psychique du sujet , ce qui est à l'origine d'un risque d'effondrement (dépression, suicide) lorsque la personne obèse maigrit. Cela explique également pourquoi ces patients reprennent souvent rapidement le poids perdu.
La prévalence d'expériences d'abus sexuels, physiques ou émotionnels (maltraitance par le biais de la parole) sont plus importantes parmi les personnes atteintes d'obésité qu'en population générale. Les négligences des parents durant l'enfance sont également fréquentes dans les histoires de vie des personnes obèses : « les négligences physiques (privation de nourriture, d'hygiène, de soins) concernent 9 à 32 % des personnes en situation d'obésité, les négligences émotionnelles (manque d'attention entraînant des carences affectives, manque d'apprentissage et de relations sociales) sont identifiées chez 20 à 75 % des patients » 53 ( * ) . Pour Nathalie Dumet , les patients atteints d'obésité ont souvent des parcours de vie complexes « où la présence d'un nouvel évènement de vie négatif (accident de la route, cambriolage, divorce...) peut venir s'ajouter au(x) traumatisme(s) déjà vécu(s) ».
On estime que le risque d'obésité est augmenté de 40 % en cas de violences sexuelles lors de l'enfance 54 ( * ) ; 8 % des personnes obèses auraient été agressées sexuellement dans l'enfance, cette statistique s'élevant à 17 % pour les personnes atteintes d'une obésité de type III 55 ( * ) . Karen Sadlier, psychologue clinicienne et directrice du département « Enfant » de l'Institut de victimologie, a explicité lors de son audition les relations entre obésité à l'âge adulte et violences sexuelles dans l'enfance.
Plusieurs mécanismes peuvent expliquer ce lien étroit :
- le psychiatre américain Vincent Felliti a constaté en 1985, dans le cadre d'un programme de prise en charge des personnes obèses, que les individus ayant vécu des agressions sexuelles dans l'enfance ne parvenaient pas à perdre du poids, ou le reprenaient systématiquement. Pour lui, l'obésité agit comme un bouclier de protection pour se rendre moins attirant et plus imposant vis-à-vis des agresseurs sexuels ;
- le traumatisme crée un état dissociatif à l'origine de conduites addictives, d'automutilation et de troubles du comportement alimentaire pouvant engendrer une obésité. 54 % des personnes ayant subi des violences sexuelles dans l'enfance rapportent des troubles alimentaires ;
- des explications neurobiologiques : les évènements traumatiques, surtout lorsqu'ils sont répétés, engendrent d'une part une augmentation de la protéine-C réactive, à l'origine de phénomènes inflammatoires, d'autre part une augmentation de la production de cortisol, une hormone du stress impliquée dans le métabolisme des graisses et la régulation de l'insuline. Parallèlement, la sécrétion de deux hormones bénéfiques, la dopamine et la sérotonine, est entravée. Ces déséquilibres biologiques et hormonaux favorisent la prise de poids et l'inflammation du tissu adipeux.
Les troubles mentaux se retrouvent plus fréquemment chez les personnes atteintes d'obésité que dans la population générale 56 ( * ) . Ainsi, l'hyperphagie boulimique est un trouble du comportement alimentaire qui peut se retrouver chez les personnes obèses. Les crises de boulimie qui la caractérisent peuvent entraîner une prise de poids rapide et conséquente. La dépression augmente quant à elle de 58 % le risque de devenir obèse. Les troubles addictifs sont également plus fréquents chez les personnes atteintes d'obésité : environ 10 % des candidats à la chirurgie bariatrique évoquent un passé de dépendance à l'alcool ou d'usage de substances illicites. Les personnes souffrant de troubles psychotiques sont également souvent touchées par l'obésité : la plupart des médicaments antipsychotiques destinés à soulager les troubles bipolaires ou la schizophrénie sont obésogènes et peuvent entraîner une prise de poids de plus de 10 kg au cours des premières années de traitement.
C. PRÉVENIR ET GUÉRIR L'OBÉSITÉ : UNE ACTION PUBLIQUE À RENFORCER
1. La prévention nutritionnelle : une action publique qui manque de détermination
a) Une politique publique toujours en cours de structuration
Le premier programme national nutrition santé (PNNS) a été élaboré en janvier 2001 pour la période 2001-2005 , sur la base d'un rapport du Haut Conseil de la santé publique 57 ( * ) . Il s'alarmait déjà du constat que « l'obésité concerne 7 à 10 % des adultes et 10 à 12,5 % des enfants de 5 à 12 ans », de la tendance à la hausse de cette prévalence, et des coûts directs et indirects de l'obésité, estimés alors à 12 milliards de francs par an.
Ce premier plan fixait neuf objectifs prioritaires assez hétérogènes en termes de précision, d'ambition et sans doute dépendant en partie les uns des autres, tels que : « augmenter la consommation de fruits et légumes afin de réduire le nombre de petits consommateurs de fruits et légumes d'au moins 25 % », « réduire la contribution moyenne des apports lipidiques totaux à moins de 35 % des apports énergétiques journaliers » , mais aussi « réduire de 20 % la prévalence du surpoids et de l'obésité chez les adultes et interrompre l'augmentation de la prévalence de l'obésité chez les enfants », ou encore « augmenter l'activité physique quotidienne par une amélioration de 25 % du pourcentage des sujets faisant l'équivalent d'au moins ½ h de marche rapide par jour ».
Outre les objectifs prioritaires, étaient établis neuf objectifs nutritionnels spécifiques, tels « promouvoir l'allaitement maternel », « améliorer le statut en fer, en calcium et en vitamine D des enfants et des adolescents », ou encore « réduire la fréquence des déficiences vitaminiques et minérales et de la dénutrition parmi les populations en situation de précarité ». Les mesures de ce premier plan visaient essentiellement à mieux informer les consommateurs, à développer la recherche et la surveillance épidémiologique, et à mieux prendre en charge les personnes atteintes d'obésité. Étaient enfin mentionnés certains publics spécifiques, telles les personnes âgées et les femmes enceintes.
Le PNNS a, dès ses origines, été doté d'une organisation robuste . Le comité de pilotage du PNNS 1 s'est réuni plus d'une cinquantaine de fois, a constitué cinq groupes de travail internes et a suivi le travail de cinq missions confiées à des experts indépendants par le ministre de la santé de l'époque. Des comités techniques régionaux nutrition (CTRN) ont été créés dans chaque région, qui ont été réunis trois fois. Il a fait l'objet en 2006 d'un rapport d'évaluation du Pr Serge Hercberg, président de son comité de pilotage et vice-président de son comité stratégique. Si ce dernier reconnaît que le plan « a permis de développer un cadre référentiel et de créer une dynamique qui a touché l'ensemble des acteurs concernés par le champ de la nutrition » 58 ( * ) , la Cour des comptes a, elle, relevé des problèmes de coordination interministérielle, l'insuffisance de moyens de suivi, l'impossibilité de calculer le coût budgétaire des mesures ou encore la difficulté à évaluer les résultats obtenus en population générale 59 ( * ) .
Le PNN2, élaboré en 2006 pour la période 2006-2010, prolongeait le précédent en reprenant les neuf objectifs prioritaires et en élargissant la liste des objectifs spécifiques, et insistait davantage que le précédent sur les populations défavorisées et les personnes en situation de précarité. Les mesures avancées étaient en outre dotées d'une gouvernance nationale et régionale mieux affirmée. Les évaluateurs du plan estimaient en 2010 qu'il avait « rempli de manière plutôt satisfaisante les objectifs qui lui [avaient] été assignés en termes de promotion des bons comportements alimentaires » - ainsi des messages « manger bouger » ou « 5 fruits et légumes par jour » - mais regrettaient que la lutte contre l'obésité n'eût pas, en dépit des annonces, été érigée en véritable priorité ni la promotion de l'activité physique suivie d'effets, et que la gouvernance du plan fût « restée au niveau de l'incitation alors même qu'il était prévu la création d'un comité interministériel de la politique nutritionnelle, avec un niveau de représentation ministériel, qui n'a jamais été créé » 60 ( * ) .
Le troisième PNNS, couvrant la période 2011-2015, s'est distingué des précédents en se donnant pour objectif la réduction des inégalités de santé et en insistant sur la prévention. L'évaluation conduite par l'inspection générale des affaires sociales (IGAS) en 2016 61 ( * ) est sévère : elle relève les lacunes du pilotage national et local, l'insuffisance du financement, la trop grande ambition d'un plan comprenant quatre axes et sept objectifs généraux, mais 22 sous-objectifs, 21 mesures, 45 actions et 125 sous-actions non priorisées, ainsi que la double ambiguïté tenant, d'une part, à l'hésitation entre une approche individuelle et une approche collective, d'autre part entre un ciblage du grand public ou des professionnels.
De plus, note l'IGAS, « au fil du temps, une multiplicité de plans gouvernementaux a réduit la lisibilité des orientations et la cohérence de l'action publique. Se sont ajoutés le Plan national pour l'alimentation - PNA, et le Plan sport santé bien-être - P2SBE, créant plus de confusions que de synergies, voire de la concurrence ». Enfin, la difficulté à toucher les publics prioritaires, et donc à atteindre l'objectif principal du plan, est mise en lumière. Les inspecteurs saluent toutefois le plan obésité qui l'a accompagné entre 2010 et 2013, lequel a notamment permis la création des centres spécialisés de prise en charge (CSO). Ils appellent en conclusion à miser davantage sur la transformation de l'offre et à faire de la promotion de l'activité physique un plan à part entière .
Le quatrième PNNS a été lancé en septembre 2019, pour couvrir la période 2019-2023 . Il poursuit cinq catégories d'objectifs, dont ceux, au titre de la lutte contre le surpoids et l'obésité, de diminuer de 15 % la prévalence de l'obésité chez les adultes, de 20 % celle du surpoids et de l'obésité chez les enfants et les adolescents, et de 10 % chez les enfants et les adolescents issus de familles défavorisées. Ces objectifs voisinent avec d'autres dont les cibles sont tout aussi précises, tels celui de réduire la consommation des produits ultra-transformés de 20 % entre 2018 et 2021 ou encore celui de porter à au moins 20 % la consommation hebdomadaire de fruits et légumes, produits céréaliers et légumineuses bio de toute la population.
Les 10 mesures phares du 4 e PNNS (2019-2023)
1) Promouvoir les nouvelles recommandations nutritionnelles : en actualisant notamment le site manger-bouger et la fabrique à menu ;
2) Augmenter les fibres, réduire les quantités de sel, sucres, gras dans les aliments de consommation courante par un engagement ferme des acteurs économiques dès 2020 et promouvoir le Nutri-Score , en visant à le rendre obligatoire au niveau européen ;
3) Réduire la consommation de sel de 30 % d'ici 2025 (engagement de la France auprès de l'OMS). Pour le pain, une réflexion sera engagée dès 2019 avec les professionnels afin de déterminer le taux cible et les actions à conduire ;
4) Protéger les enfants et les adolescents d'une exposition à la publicité pour des aliments et boissons non recommandés : encourager la mise en place de codes de conduite en s'appuyant sur les nouvelles dispositions européennes ;
5) Permettre à tous de bénéficier d'une restauration collective de qualité : assurer sa montée en gamme par un approvisionnement de 50 % de produits bio, durables et de qualité d'ici 2022 et y promouvoir le Nutri-Score ;
6) Étendre l'éducation à l'alimentation de la maternelle au lycée : des outils pédagogiques pour l'éducation à l'alimentation doivent être mis à disposition en 2019 pour couvrir tous les âges (vadémécum, boîte à outils éducative sur le portail « alimentation » du site internet Eduscol, déploiement des classes du goût) ;
7) Développer l'Activité Physique Adaptée pour les personnes atteintes de maladies chroniques et étudier l'extension du dispositif APA aux malades chroniques hors ALD présentant des facteurs de risque (hypertension, obésité...) ;
8) Renforcer la prescription d'Activité Physique Adaptée par les médecins : d'ici à 2020, mise à disposition des médecins d'outils en appui à la prescription ;
9) Veiller à l'alimentation de nos aînés : prévenir la dénutrition en sensibilisant le grand public et les professionnels de santé et du secteur social ;
10) Promouvoir au niveau national les actions locales innovantes : valoriser, d'ici 2023, les initiatives départementales dans le cadre des chartes « collectivités et entreprises actives du PNNS » et organisation d'un colloque annuel.
Des représentants d'agences régionales de santé (ARS) participent au comité de pilotage du PNNS et au comité de suivi du PNNS, et des réunions des référents PNNS en ARS ont lieu en moyenne deux fois par an, permettant d'échanger sur la mise en oeuvre du PNNS au niveau local et de partager les bonnes pratiques.
Au risque de concurrence entre plans, il est obvié par le recours au comité interministériel pour la santé (CIS), créé en 2014 62 ( * ) pour coordonner les différents plans et programmes relatifs à la prévention et à la promotion de la santé, sous la présidence du Premier ministre. Le dernier CIS, réuni en 2019, a donné naissance, le 23 septembre 2019, au programme national pour l'alimentation et la nutrition (PNAN), destiné à réunir les actions du programme national de l'alimentation (PNA) 3 et du PNNS 4, qui sont tous deux établis pour 2019-2023. Le PNA et le PNNS disposent tous deux d'instances nationales de pilotage et de concertation.
Par ailleurs, la loi dite « Climat » du 22 août 2021 63 ( * ) a créé la stratégie nationale de l'alimentation, de la nutrition et du climat qui, à compter du 1 er juillet 2023, devra déterminer « les orientations de la politique de l'alimentation durable, moins émettrice de gaz à effet de serre, respectueuse de la santé humaine, davantage protectrice de la biodiversité, favorisant la résilience des systèmes agricoles et des systèmes alimentaires territoriaux et garante de la souveraineté alimentaire », ceci « en s'appuyant » sur le PNA et le PNNS, le premier pouvant empiéter sur le second puisqu'il lui incombera de proposer « des catégories d'actions dans les domaines de l'éducation et de l'information pour promouvoir l'équilibre et la diversité alimentaires, l'achat de produits locaux et de saison ainsi que la qualité nutritionnelle et organoleptique de l'offre alimentaire, dans le respect des orientations du PNNS » 64 ( * ) .
Le rapport du Sénat de 2005 65 ( * ) faisait déjà un certain nombre de préconisations visant à mieux piloter cette politique. Outre le renforcement de la cohérence des actions menées à tous les niveaux, la pérennisation des financements et l'évaluation des mesures prises, les sénateurs préconisaient notamment de rattacher le PNNS au Premier ministre et de l'ériger en grande cause nationale.
Sur ce dernier aspect, le droit positif est resté ambigu, car la base légale du PNNS, l'article L. 3231-1 du code de la santé publique 66 ( * ) , a poussé plus loin dans le code les dispositions qui figuraient à l'origine à cet endroit, qui étaient consacrées uniquement à la « prévention de l'obésité et du surpoids ».
Les articles suivants, qui disposent donc toujours que « la prévention de l'obésité et du surpoids est une priorité de la politique de santé publique », que « l'État organise et coordonne la prévention, le traitement et la lutte contre l'obésité et le surpoids », que « les campagnes d'information menées dans le cadre de la prévention de l'obésité et du surpoids sont validées par l'Agence nationale de santé publique » et que « ces campagnes doivent également porter sur l'acceptation des personnes obèses ou en surpoids et la lutte contre les discriminations qui leur sont faites », ne semblent plus refléter la place que tient la lutte contre l'obésité dans la politique nutritionnelle.
En bref, le doute sur le bon niveau d'affichage politique eu égard à la situation sanitaire de la population, et les craintes de l'Igas relatives à l'articulation des différents niveaux d'action publique, sont encore sans doute d'actualité.
Plus préoccupant, les résultats du PNNS sont difficiles à établir. La précision des cibles est ambitieuse - telle par exemple celle qui ambitionne que 90 % des adultes consomment moins de 7,5 grammes de sel par jour -, mais l'adéquation des moyens déployés aux objectifs fixés n'est pas évidente, quand il serait même possible de mesurer précisément la distance à parcourir. Les courbes de prévalence de surpoids et d'obésité invitent au pessimisme pour ce qui est des résultats à attendre du PNNS 4, de même que l'évolution des consommations alimentaires synthétisées par l'UFC-Que choisir à partir de l'enquête Esteban 2015.
Source : UFC-Que choisir, à partir de l'étude Esteban 2015
b) Une action publique d'une redoutable complexité
Le surpoids et l'obésité étant multifactoriels, l'action publique est placée devant un défi d'une redoutable complexité, d'abord car les dimensions à prendre en compte sont extrêmement nombreuses . L'analyse des causes de l'obésité, qu'ont rappelées tous les interlocuteurs de la mission, le montre assez : sans même évoquer les prédispositions biologiques individuelles, outre l'alimentation et l'activité physique, ou plutôt derrière ces facteurs et agissant sur eux, les rythmes de vie, le sommeil, la gestion du stress et des émotions sont, indirectement, des variables fondamentales de la corpulence.
Or miser à l'excès sur les comportements individuels peut en retour générer une forme d'anxiété coupable entretenant le phénomène que l'on cherche à combattre , ce que savent bien les sociologues de l'alimentation, qui tâchent dans leur analyse d'articuler les déterminants individuels et les contraintes sociales. Ainsi, pour Jean-Pierre Poulain, « la modernité alimentaire se caractérise donc par une transformation des contrôles sociaux pesants sur l'alimentation, une baisse de la “télérégulation” alimentaire, mais parallèlement l'espace de liberté ainsi dégagé génère de l'anxiété » 67 ( * ) . C'était également le constat de Claude Fischler dès 1979 : « C'est dans la brèche de l'anomie que prolifèrent les pressions multiples et contradictoires qui s'exercent sur le mangeur moderne : publicité, suggestions et prescriptions diverses, et surtout de plus en plus, avertissements médicaux. La liberté anomique est aussi un tiraillement anxieux, et cette anxiété surdétermine à son tour les conditions alimentaires aberrantes » 68 ( * ) .
Cette analyse est partagée par les économistes de l'Inrae Thierry Lang et Louis-Georges Soler : « Bon nombre de politiques publiques reposent sur la vision d'un consommateur autonome, pleinement rationnel, délibérant de façon individuelle ses choix alimentaires et d'activité physique, arbitrant de façon consciente entre les options qui s'offrent à lui et mettant la priorité sur sa santé dès lors qu'il est informé, à la fois des bienfaits d'une alimentation équilibrée et des caractéristiques des produits offerts sur le marché. [...] Une autre vision est celle d'un consommateur dont les capacités d'autorégulation sont limitées, dont les actes de consommation alimentaire ne sont pas nécessairement soumis à une délibération systématique, sont inscrits dans des normes et des interactions sociales, susceptibles de biais de perception, cognitifs et émotionnels, et pour lequel les enjeux de santé ne sont, au mieux, qu'un des éléments qui interviennent dans ses arbitrages de consommation ».
« Les travaux disponibles suggèrent que des interventions qui visent des changements de comportements sur la base du modèle du consommateur autonome en contribuant à un processus de décision délibéré, ont de fortes chances d'accroître les inégalités sociales de santé. À l'inverse, des interventions fondées sur l'hypothèse d'un consommateur disposant de capacités d'autorégulation limitées peuvent, sous certaines conditions, contribuer à réduire les inégalités sociales de santé. Typiquement, des actions visant à améliorer la qualité nutritionnelle de l'offre alimentaire, y compris sur les gammes de produits les moins chères, relèvent de cette approche » 69 ( * ) .
Les sciences sociales invitent ainsi à l'hypothèse selon laquelle la lutte contre le surpoids et l'obésité gagnerait à ne pas exercer de pression trop forte sur les seuls individus, mais plutôt à réunir pour lui les conditions d'un environnement sain .
La complexité de l'action publique en la matière tient, d'autre part, à l'extrême difficulté à évaluer et à tirer parti de la connaissance dans ce domaine, tant sont puissants les intérêts contraires en jeu .
Santé publique France, dans ses réponses au questionnaire de la mission, rappelle spontanément que « l'industrie du sucre, puis du tabac ont mis l'accent sur l'importance de la responsabilité individuelle au lieu de la réglementation, ont orienté des recherches pour instiller le doute sur la dangerosité de leurs produits, ont vanté les avantages de l'autorégulation. Les stratégies d'influence sont les mêmes quels que soient les secteurs ». Et l'agence de citer pour preuve deux articles soulignant persuasivement la difficulté de distinguer la science indépendante de la science payée par l'industrie pour défendre ses palpables intérêts 70 ( * ) .
Il faut admettre que certains cas précis ont contribué à semer le trouble . En 2005, sur les 29 membres du comité d'experts en nutrition humaine de l'agence française de sécurité sanitaire des aliments, chargée par le ministère de la santé de coordonner un groupe de travail afin de produire des recommandations scientifiquement étayées pour le grand public, vingt avaient des liens de collaboration avec l'industrie laitière, et treize travaillaient avec Danone. Le président du comité lui-même siégeait au conseil scientifique de Nestlé France. Sur le site de l'INRA, qui aide à la rédaction des recommandations de santé, bon nombre des études ont bénéficié de financements provenant d'entreprises laitières 71 ( * ) .
Évaluant le PNNS 3, l'IGAS en était venue à questionner la résistance des intentions d'origine aux pressions extérieures : « À vouloir avancer par consensus, le PNNS n'a jamais été en capacité d'adopter des mesures dont l'efficacité est pourtant reconnue. Il a alors occulté, au nom du consensus et des intérêts des parties prenantes, des aspects importants de la problématique nutritionnelle. En particulier, il a insuffisamment pris en compte les actions possibles sur l'offre, tant le pouvoir des lobbies de l'agroalimentaire est puissant », relevant par exemple que « certaines initiatives ministérielles non coordonnées envoient des signaux contradictoires, ainsi en est-il de la création de l'Observatoire national de l'activité physique et de la sédentarité - Onaps, sponsorisé par Coca-Cola » 72 ( * ) .
Le mode d'élaboration du PNNS 4 avait permis de mieux mettre à distance les différents intérêts privés . D'une part, les différentes agences compétentes étaient intervenues de manière séquencées : « l'Anses rassemble un contenu scientifique ; le HCSP produit des recommandations de santé publique ; et Santé publique France organise la communication auprès du grand public. Ce travail, échelonné sur près de quatre ans, respecte des procédures formelles, qui visent à protéger l'indépendance de l'expertise tout en la rendant transparente » 73 ( * ) . D'autre part, les procédures participatives avaient été multipliées : l'Anses avait mis sur pied un groupe de 27 experts soumis à déclaration publique d'intérêts et a consulté nombre d'associations ou d'ONG ; le HCSP avait également consulté les professionnels ; Santé publique France, enfin, avait admis que lui soient adressées des contributions écrites de la part des acteurs du secteur. La mise en place du Nutri-Score a cependant donné lieu à de nouveaux soupçons de mélange des genres, qui seront détaillés ci-après 74 ( * ) .
On observera encore que les industriels sont habiles à retourner les recommandations nutritionnelles, qui peuvent leur apparaître comme des contraintes, à leur avantage . Dans la classification des réponses de l'offre au « discours nutritionnel », le chercheur Olivier Lepiller a mesuré que la moitié des produits de son panel avançait sous la bannière d'arguments « inspirés » ou « industriels », c'est-à-dire valorisant la pureté naturelle, euphémisant l'intervention humaine ou prenant explicitement appui sur les recommandations nutritionnelles officielles, précisant par exemple « enrichi en calcium » ou « en vitamines », ou valorisant l'absence, la diminution ou le retrait d'une substance dévalorisée sur la base des connaissances scientifiques, tel les acides gras trans ou le sucre 75 ( * ) .
Très récemment enfin, un petit opuscule dressait un panorama peu reluisant des interventions des industriels de l'agroalimentaire pour organiser à leur profit le débat public sur les questions de santé : financement de recherches orientées, création de fondations masquant la promotion d'un agenda commercial, construction de réseaux entre le monde politique et le monde du lobbying, etc . 76 ( * ) Que les politiques de santé soient un terrain de jeu pour la captation de l'expertise et l'exercice de l'influence n'est pas un constat très nouveau, mais il est moins ancien dans le domaine de la nutrition que dans celui, par exemple, du médicament. Dans un tel contexte, apprécier l'opportunité d'une action est extrêmement difficile, puisqu'il faut à la fois soupeser prudemment l'expertise et résister à la tentation du soupçon généralisé .
Les auteurs de l'étude précitée avancent en conclusion deux propositions : renforcer les compétences des agences chargées des questions nutritionnelles en matière de contrôle des activités politiques des entreprises dont elles régulent les activités ou les produits, et soumettre les moyens que les entreprises agroalimentaires engagent au titre de leurs activités politiques à déclaration publique obligatoire, sur le modèle du dispositif transparence-santé mis en place depuis la loi de 2011 relative au renforcement de la sécurité sanitaire du médicament et des produits de santé. La mission n'ayant pu approfondir cette question, qu'il soit permis d'en appeler à des travaux ultérieurs plus spécialisés pour y voir plus clair.
2. La prise en charge de la maladie encore perfectible
a) En améliorant l'organisation des soins : en coordonnant davantage les réseaux existants et en améliorant la formation des professionnels
D'après l'assurance maladie, la probabilité qu'un enfant obèse le reste à l'âge adulte varie de 20 à 50 % avant la puberté, mais peut atteindre 50 à 70 % après la puberté. La prise en charge précoce est donc un élément déterminant de la politique de lutte contre le surpoids et l'obésité.
Des moyens de repérage de premier niveau insuffisants
Les premières recommandations de prise en charge de l'obésité et du surpoids infantiles ont été édictées par l'ex-agence nationale d'accréditation et d'évaluation en santé en 2003. Actualisées en 2011 par ce qui est devenue la Haute Autorité de santé (HAS) 77 ( * ) , elles ont tout récemment donné lieu à la publication d'un épais guide du parcours de soins de l'enfant et de l'adolescent 78 ( * ) assorti de neuf fiches destinées aux différents professionnels de santé concernés. Il précise les facteurs de risque chez les parents, l'enfant ou dans l'environnement, rappelle l'importance de la mesure de l'indice de masse corporelle, de l'analyse de la courbe de croissance et de la surveillance d'un éventuel rebond d'adiposité, insiste sur l'importance d'une évaluation multidimensionnelle, donne des clés pour une approche non stigmatisante, et souligne la nécessité de moduler les soins en fonction des besoins et de l'âge, notamment dans la transition vers l'âge adulte.
La Cour des comptes relevait dans son rapport de 2019 79 ( * ) que, d'après une étude de l'assurance maladie de 2014, seuls 35 % des médecins généralistes étaient correctement formés au repérage du rebond d'adiposité précoce, proportion stable entre 2011 et 2014. Des études contemporaines ou postérieures à l'enquête de la Cour semblent confirmer que la formation des médecins en la matière est très perfectible , la méconnaissance du rebond d'adiposité précoce s'étalant en effet, selon les terrains d'enquête, entre 17 % et 43 % des praticiens interrogés 80 ( * ) .
À l'école, le cadre général a été revu par l'arrêté du 20 août 2021 81 ( * ) , qui a précisé l'organisation des visites médicales obligatoires des enfants. Il ajoute d'abord aux deux visites médicales prévues depuis 2015 dans la sixième et la douzième année de l'enfant une visite pour les enfants de trois à quatre ans, en conséquence de l'abaissement de l'âge de la scolarité obligatoire. Il dispose encore que cette première visite, dont l'annexe de l'arrêté précise qu'elle permet en première instance « la surveillance de la croissance staturo-pondérale de l'enfant », est effectuée par les services de protection maternelle et infantile ou, à défaut, par la médecine scolaire.
Une telle politique se heurte avant tout au manque de moyens de ces structures de diagnostic . La Cour a ainsi eu l'occasion de dénoncer le défaut de pilotage de la médecine scolaire, relevant que seul un élève sur cinq bénéficiait effectivement d'une visite médicale, le taux ayant brutalement chuté de 26 % à 18 % entre 2013 et 2018 82 ( * ) . Quant aux services départementaux de protection maternelle et infantile, la situation n'est guère plus favorable - qu'on se reporte pour en juger aux rapports récents de Michèle Peyron 83 ( * ) ou de notre collègue Bernard Bonne sur le projet de loi de protection des enfants 84 ( * ) .
Une formation initiale insuffisante des professionnels de santé
La nutrition n'est en outre pas une spécialisation prisée des médecins. Elle n'occupe qu'une part très marginale dans le cursus général des études médicales. Dans le sillage de la dernière réforme des études médicales, une formation spécialisée transversale (FST) « nutrition appliquée » a certes été créée en 2019. Elle est, comme toute FST, théoriquement ouverte à tous les étudiants en médecine mais elle ne fait pas partie des FST dite « d'intérêt » pour la spécialité médecine générale 85 ( * ) , et les étudiants ne peuvent choisir qu'une seule FST durant leur internat. Le nombre de postes ouverts pour la FST de nutrition appliquée est de 59 en 2019, 55 en 2020 et 56 en 2021. En moyenne, d'après la direction générale de la santé, seuls 36 % des postes ouverts sont pourvus.
S'agissant des formations ouvertes en guise de surspécialité après l'internat, la FST « nutrition appliquée » sera accessible à compter de 2023, ainsi que le diplôme d'études spécialisées (DES) « endocrinologie-diabétologie-nutrition » mais, d'une part, les DES ne durent qu'un an alors que les diplômes d'études spécialisés complémentaires (DESC) qu'ils remplacent en duraient deux, et, d'autre part, le DESC disparu portait, lui, exclusivement sur la nutrition.
La mission n'a certes pas fait de la formation médicale le coeur de ses investigations mais les professeurs qu'elle a auditionnés ne cachent pas leur inquiétude de voir plutôt diminuer les ambitions de formation en la matière ainsi que le flux annuel de professionnels dûment formés .
Une orientation et une prise en charge à mieux structurer
La feuille de route « Prise en charge de l'obésité 2019-2022 » 86 ( * ) , précise le ministère de la santé, reprend l'organisation des soins élaborée par le plan obésité de 2010, lequel repose sur trois niveaux de prise en charge : des professionnels de proximité de premier recours, généraliste, diététicien ou psychologue ; des soins de deuxième recours au niveau infrarégional reposant sur des médecins spécialistes, tels des nutritionnistes ; les centres spécialisés de l'obésité (CSO), structures de prise en charge des cas sévères et complexes.
La prise en charge de deuxième recours repose principalement sur des réseaux, dont les principaux sont les réseaux de prévention et de prise en charge de l'obésité pédiatrique (Réppop ou Répop). Ces réseaux, mis en place à partir de 2003 lors du déploiement du premier plan national nutrition santé, ont, chacun dans leur territoire, construit la filière de prise en charge du surpoids pédiatrique en réunissant dans un maillage étroit autour de l'enfant et de l'adolescent obèse et de sa famille les multiples compétences professionnelles des acteurs concernés, professionnels de la santé et de l'enfance, qu'ils soient libéraux, hospitaliers ou institutionnels. Ils sont regroupés au niveau national sous la coordination nationale des Répop (CN-Répop).
L'efficacité de leur action est reconnue : une étude de 2019 a montré qu'après deux ans, 72,9 % des 6 947 enfants avaient diminué leur score d'indice de masse corporelle, et l'évaluation à long terme a montré une poursuite de la baisse du score pendant les 5,1 années suivant le début de la prise en charge 87 ( * ) .
Mais, actuellement, les Répop ne sont présents que dans huit régions : Île-de-France, Normandie, Bourgogne-Franche-Comté, Provence-Alpes-Côte d'Azur, Occitanie, Nouvelle-Aquitaine, Auvergne-Rhône-Alpes et Grand Est. Du fait du redécoupage des régions, certains Répop sont présents sur une partie de ces régions seulement (voir carte ci-après).
Répartition des Répop
Source : CN-Répop
Lecture : en orange : les régions couvertes par un Répop.
Il est ensuite douteux que ces réseaux aient reçu des pouvoirs publics l'attention qu'ils méritent . Consultés pourtant pour l'établissement de la feuille de route 2019-2022, ils n'y figurent pas ailleurs que dans le glossaire final. Les acteurs de ces réseaux s'inquiètent en outre de la fragilisation de leur assise juridique. Deux décrets du 23 décembre 2021 88 ( * ) ont supprimé dans les codes de l'action sociale et des familles, le code de la sécurité sociale et le code de la santé publique les références aux réseaux de santé et aux plateformes territoriales d'appui (PTA), pour les remplacer par la mention des dispositifs d'appui à la coordination (DAC) et des dispositifs spécifiques régionaux (DSR). Or la labellisation « DSR » pourrait ne concerner, parmi les réseaux de santé, que les réseaux périnatalité et cancérologie. La coordination des Répop plaide en conséquence pour munir chaque région d'un DSR « obésité pédiatrique » permettant d'organiser la filière et assurer la coordination des parcours patients en articulation avec les CSO.
b) En assouplissant leur prise en charge financière par la sécurité sociale
Les auditions de la mission ont unanimement déploré la faiblesse de la prise en charge des soins pour les personnes en situation d'obésité, maladie réputée à tort engager, pour l'essentiel, la responsabilité du malade. Les dispositifs existants pour y remédier ne sont qu'au stade expérimental.
La « Mission : retrouve ton cap »
La « Mission : retrouve ton cap » est une expérimentation conduite depuis 2017 89 ( * ) dans le Nord et le Pas-de-Calais, en Seine-Saint-Denis et à La Réunion. Elle consiste en une prise en charge pluridisciplinaire précoce et adaptée aux besoins des enfants de 3 à 8 ans à haut risque d'obésité et leur entourage. Cette prise en charge, sur prescription médicale, est financée à 100 % par l'Assurance maladie, sans avance de frais. Le forfait s'élève à 240 euros par enfant et par an, calculé sur la base de 40 euros par consultation de bilans diététique, psychologique et d'activité physique, et 20 euros par consultation de suivi diététique et/ou psychologique.
Les structures de prise en charge sont les centres de santé (CDS) et maisons de santé pluriprofessionnelles (MSP), auxquels a été ajoutée la médecine scolaire. Destinée aux enfants à risque d'obésité, l'expérimentation a en réalité concerné à 70 % des enfants obèses, ce qui atteste des besoins de prise en charge dans les territoires visés. Les territoires expérimentateurs de la mission soulignent la nécessité d'une approche de proximité, et font état de la satisfaction des professionnels de santé et des familles.
Le rapport d'évaluation de la mission, publié en juin 2021 90 ( * ) observe que près de deux tiers des enfants ont connu une évolution favorable de leur IMC, que la prise en charge a permis d'enclencher des changements dans les habitudes de vie et en particulier les habitudes alimentaires : plus de 80 % des enfants ont amélioré au moins une habitude. Enfin, la prise en charge a contribué plus globalement à améliorer le bien-être d'une majorité d'enfants et leurs relations avec les autres (au sein de la famille ou à l'école).
La Cour des comptes ayant calculé qu'en retenant « une hypothèse de 50 % de la population cible diagnostiquée à terme (soit 200 000), parmi lesquels 50 % seraient inclus (soit 100 000), avec une moyenne de 20 % d'abandons et perdus de vue, le coût de 80 000 forfaits à 240 € s'élèverait à 19,2 M€ par an », la généralisation de l'expérimentation a été engagée par la loi de financement de la sécurité sociale pour 2022 91 ( * ) . La population a été étendue aux enfants de 3 à 12 ans, à risque d'obésité ou en surpoids ou en obésité commune non compliquée. À ce jour, le décret et l'arrêté attendus n'ont pas encore été pris.
La gestion du parcours de santé dans l'obésité
L'arrêté du 1 er mars 2021 92 ( * ) a en outre créé l'expérimentation « Gestion du parcours de santé dans l'obésité (GPSO) ». Portée par trois acteurs spécialisés dans le suivi et le traitement de l'obésité, elle est autorisée sur une durée de cinq ans dans les Hauts-de-France, l'Île-de-France et le Centre-Val de Loire. En partenariat avec les acteurs territoriaux, et notamment les plateformes territoriales d'appui, les maisons de santé pluridisciplinaires et les CSO, elle offre un parcours de proximité et adapté à chaque patient, impliquant à la fois une équipe de santé pluriprofessionnelle chargée d'assurer un suivi personnalisé et les acteurs associatifs locaux.
Le forfait inclut des prestations non remboursées telles que les prestations des diététiciens, psychologues et éducateurs d'activité physique adaptée. Le coût total de l'expérimentation prévue par l'arrêté est de 2,5 millions d'euros sur cinq ans, soit, par patient, 810 euros environ dont 650 euros de soins, pour les 3 000 adultes visés.
Améliorer la prise en charge des soins par la sécurité sociale
Enfin, l'obésité n'ouvre pas droit par elle-même au bénéfice du régime prévu par le code de la sécurité sociale pour les affections de longue durée (ALD) 93 ( * ) , et donc à un remboursement à 100 % des soins, comme cela peut être le cas pour certaines pathologies associées, tel le diabète, l'insuffisance cardiaque ou l'hypertension artérielle. Or comme l'a fait observer le Pr Sébastien Cernichow à la mission, des études montrent qu'une bonne alimentation et de l'activité physique peut faire diminuer l'hypertension artérielle, preuve que la responsabilité du patient dans la bonne évolution de sa maladie n'est pas le critère permettant d'exclure une pathologie de la liste des ALD.
Les rapporteures estiment à l'issue de leurs auditions
que l'inscription de l'obésité dans la liste des ALD, ou
l'assouplissement de cette liste pour y faire entrer davantage de pathologies
associées, est une hypothèse à considérer
sérieusement. Le coût d'un assouplissement des conditions de
bénéfice du remboursement des soins à 100 % est
à mettre en regard du coût social de la surcharge
pondérale, estimé par le Trésor public en 2016
à près de 20 milliards d'euros en 2012, soit 1 %
du PIB
94
(
*
)
, un coût
comparable au coût social de l'alcool - 15 milliards
d'euros - ou du tabac
- 26,6 milliards d'euros.
Proposition n° 3 : revoir la place de la formation à la nutrition dans les études de santé, en particulier en rendant la FST « nutrition appliquée » plus accessible pour les médecins généralistes. (Ministère chargé de la santé)
Proposition n° 4 : mieux coordonner les outils d'orientation et de prise en charge, en généralisant notamment les Répop et en sécurisant leur base légale. (Parlement, Gouvernement)
Proposition n° 5 : pérenniser le parcours de prise en charge de l'obésité créé en 2021. (Parlement, Gouvernement)
Proposition n° 6 : assouplir la liste des ALD pour mieux solvabiliser les patients atteints d'obésité. (Gouvernement)
II. PROMOUVOIR DES PRÉFÉRENCES INDIVIDUELLES FAVORABLES À LA SANTÉ SANS CULPABILISER LES INDIVIDUS
A. ÉDUQUER LES ENFANTS À L'ALIMENTATION DÈS LE PLUS JEUNE ÂGE
1. En éduquant le goût et la pratique culinaire le plus tôt possible
a) Par l'éducation à l'alimentation
Faut-il invoquer l'anthropologie pour le soutenir ? « La nutrition en tant que processus biologique est plus fondamentale que les relations sexuelles ; c'est même le besoin le plus primaire et le plus fréquent dans la vie d'un organisme individuel ; dans la société des hommes, il détermine plus qu'aucune autre fonction physiologique la nature des regroupements sociaux et la forme de leurs activités » 95 ( * ) . « Il n'est rien que le nouveau-né ne fasse qui manifeste avec autant de promptitude son rapport social au monde que l'expression et la satisfaction de sa faim. La faim est la quintessence même de sa relation de dépendance avec l'univers social où il doit s'insérer » 96 ( * ) . Il n'y a dès lors rien d'incongru à promouvoir des pratiques alimentaires saines dès le plus jeune âge, et tout au long de l'enfance . Car bien s'alimenter, comme le reste, s'apprend en société .
Dès la naissance
Les 1 000 premiers jours, une période
charnière
pour l'alimentation et le poids
Cette période correspond à la vie foetale et aux deux premières années de l'enfance. La croissance y est maximale, et la dépendance en terme d'alimentation totale. Plusieurs éléments se mettent en place durant les 1 000 premiers jours et influenceront le développement pondéral ultérieur de l'enfant :
- avant même la naissance, il existe des facteurs de risques de l'obésité : tabagisme maternel, diabète ou surpoids maternel, prise de poids excessif pendant la grossesse, déficit ou excès de croissance du foetus, milieu socio-économique défavorable ;
- le poids de naissance : la corpulence d'un enfant est associée à son poids de naissance. Ainsi, les gros bébés (> 4 kg) sont plus nombreux que les nouveau-nés de petit poids (< 2,5 kg) à être en surcharge pondérale à l'âge de 5-6 ans (20 % contre 8 %). De la même manière, les petits poids à la naissance se retrouvent davantage en sous-poids que les gros bébés en grande section de maternelle (12 % contre 2 %). Ce lien perdure jusqu'à l'adolescence ;
- l'allaitement permettrait de prévenir une obésité ultérieure ;
- l'apprentissage des signaux alimentaires internes de l'enfant (sentiments de faim et de satiété). Dans ce cadre, l'étape de la diversification alimentaire est fondamentale.
Dans son dernier rapport sur l'obésité dans la région Europe, l'OMS conclut de sa revue de littérature que le lien entre allaitement maternel et surpoids, mis en évidence par plusieurs études, et bien que moins évident une fois pris en compte le poids des parents ou le niveau socio-économique, est sans doute « faible mais fait partie d'un système d'interactions psychologiques, sociales, environnementales, et économiques plus large et complexe qui protège du risque de surpoids » 97 ( * ) . L'organisation promeut en conséquence tout ce qui peut faciliter l'allaitement maternel, de la réglementation sur le congé maternité à l'application du code international de commercialisation des substituts au lait maternel, en passant par la législation autorisant l'allaitement en public.
Comme les précédents, le quatrième PNNS promeut également l'allaitement maternel, conformément aux recommandations de l'OMS. Les objectifs fixés sont d'augmenter de 15 % au moins, le pourcentage d'enfants allaités à la naissance pour atteindre un taux de 75 % d'enfants allaités à la naissance, et d'allonger de deux semaines, en la passant à 17 semaines, la durée médiane de l'allaitement total.
Le bilan à mi-parcours du plan, publié à l'été 2021 98 ( * ) , faisait apparaître que les mesures relatives à la promotion de l'allaitement maternel et à la surveillance des substituts industriels au lait maternel ne font pas partie des plus rapidement mises en oeuvre.
À l'école primaire
Aujourd'hui, le code de l'éducation dispose qu' « une information et une éducation à l'alimentation et à la lutte contre le gaspillage alimentaire, cohérentes avec les orientations du [PNNS] et du [PNA] sont dispensées dans les établissements d'enseignement scolaire, dans le cadre des enseignements ou du projet éducatif territorial » 99 ( * ) , lequel, d'après l'article qui lui est consacré, consiste en des « activités périscolaires prolongeant le service public de l'éducation, et en complémentarité avec lui » et « vise notamment à favoriser, pendant le temps libre des élèves, leur égal accès aux pratiques et activités culturelles et sportives et aux nouvelles technologies de l'information et de la communication » 100 ( * ) .
Un vadémécum sur l'éducation à l'alimentation et au goût, rédigé en collaboration avec la direction générale de la santé et la direction générale de l'alimentation, a été diffusé en septembre 2020. Il propose aux équipes éducatives des repères et des ressources pédagogiques pour la mise en oeuvre de l'éducation à l'alimentation dans l'ensemble de ses dimensions avec les élèves.
Divers dispositifs de distribution de nourriture sont en outre déployés à l'école : le programme européen fruits et lait porté par le ministère de l'agriculture, et le dispositif petits déjeuners dans les écoles et financé par le ministère de la santé dans le cadre du plan pauvreté, qui tous deux s'appuient sur des actions d'éducation à l'alimentation - les produits distribués dans le cadre du premier sont ainsi nécessairement des produits de qualité, bruts et sous signe officiel d'identification de la qualité et de l'origine, notamment ceux issus de l'agriculture biologique.
Les classes du goût, pilotées par le ministère de l'agriculture, proposent principalement aux élèves de troisième cycle des séances thématiques autour des sens, du patrimoine alimentaire, de l'étiquetage, visant à permettre aux enfants de développer leur capacité à goûter les aliments, à favoriser leur curiosité, à développer leur esprit critique mais aussi à dompter l'appréhension envers de nouveaux aliments, notamment les légumes.
Des progrès sont néanmoins encore possibles . Une enquête de l'association santé environnement France de 2013 a révélé que 87 % des 910 enfants interrogés en Provence-Alpes-Côte d'Azur par un réseau de 2 500 médecins ignoraient ce qu'est une betterave, un tiers ce que sont les poireaux, artichauts et courgettes, et que seuls 28 % avaient une idée de la composition des pâtes 101 ( * ) . Selon l'Association nationale de développement des épiceries solidaires (Andes), un enfant sur trois ne sait pas reconnaître ce qu'il mange 102 ( * ) .
La mission d'information sénatoriale sur la sécurité sociale écologique a plaidé récemment pour « des politiques publiques volontaristes et ambitieuses en matière d'éducation alimentaire, avec des efforts renouvelés en matière de santé publique et d'éducation nutritionnelle » , estimant que « l'école a en effet un rôle important à jouer pour apprendre aux élèves ce qu'est un régime alimentaire sain et varié, tout en les sensibilisant aux effets de l'alimentation sur la santé. Une éducation alimentaire précoce démultiplie les effets et accroît les bénéfices pour la santé publique » 103 ( * ) . Les rapporteures ne sauraient mieux dire.
Un tel enseignement devra viser un difficile équilibre en inculquant aux enfants la connaissance des aliments, de leur production à leur consommation, et des métiers correspondants, les principes d'une alimentation saine, en les aidant à déjouer les pièges de l'alimentation industrielle, sans les culpabiliser ni perdre de vue la dimension positive et l'aspect social et culturel de l'alimentation. Ainsi que l'écrit la sociologue Marie Berthoud, aujourd'hui, « l'alimentation de manière générale n'est pas présentée à partir de la notion de plaisir ou de goût, mais comme une pratique menacée par des risques de mauvaise santé. [...] Les programmes et plans nationaux mettent l'accent sur le fait que ce sont les conduites individuelles des consommateurs qui constituent le risque principal » 104 ( * ) . Inverser la tendance en développant une éducation enthousiasmante à l'acte de manger en société ne doit pas sembler insurmontable.
b) Par l'enseignement pratique de la cuisine
Il n'y aurait rien d'incongru non plus à ce que l'école républicaine contribue bien plus décisivement à l'éducation de la fonction biologique et sociale de l'alimentation par la pratique de la cuisine.
Ce fut d'ailleurs une de ses missions dès sa création . « Dès que l'institution scolaire se met en place pour tous à la fin du XIX e siècle, les modalités d'une alimentation rationnelle et morale sont enseignées. Foin de la goinfrerie, lutte contre le manque ou l'insuffisance, il faut apprendre à grandir non seulement dans sa tête mais aussi de l'estomac. [...] Dès les débuts de l'instruction obligatoire, gratuite, laïque, les programmes prévoient des enseignements d'“économie domestique”, d'“hygiène”, d'“instruction morale et civique”, de la “leçon de chose” qui devraient permettre de diffuser les bons principes alimentaires et le savoir-vivre à table » 105 ( * ) .
L'économie domestique est introduite dans les programmes scolaires en 1882. Au tournant du siècle, la municipalité parisienne y introduit les cours de cuisine, consistant à apprendre à acheter les provisions nécessaires au déjeuner et à les préparer. Aux invitations originelles à « la sobriété et la tempérance » succède la science alimentaire avec le développement de l'hygiène et de la diététique dans l'entre-deux-guerres : les fruits et légumes, une ration quotidienne de lait, le poisson, font concurrence au « traditionnel fayot » dès les années 1930 106 ( * ) .
L'enseignement ménager, au sens large, a vécu son âge d'or dans les années d'après seconde guerre mondiale : les « sciences et techniques de la vie heureuse » ont permis de conjuguer la politique nataliste et de reconstruction et le désir de la population d'effacer les souvenirs de malnutrition et de cuisine de guerre. La commission Langevin estimait même qu'« indépendamment de son rôle social, il présente en lui-même une véritable discipline intellectuelle et, à ce titre, il devra figurer dans tous les examens du second degré ». Puis la modernisation des Trente Glorieuses et le souci d'harmonisation des cursus et de promotion professionnelle des jeunes filles ont conduit à la disparition de cet enseignement au milieu des années 1970 107 ( * ) .
L'association de défense, d'éducation et d'information du consommateur (Adeic), auditionnée par la mission, estime qu'« on sait que les apprentissages sont d'autant plus efficaces qu'ils sont progressifs, associés à des activités répétées et impliquant des mises en oeuvre pratiques (dégustations, cours de cuisine, ateliers autour de la sensorialité, jardinage) et associent les familles ». Aussi les rapporteures estiment-elles utiles de songer à la (re)création d'un enseignement obligatoire visant à transmettre aux enfants, dès le plus jeune âge, les connaissances pratiques utiles pour continuer à faire du repas préparé soi-même le socle de pratiques saines et respectueuses de l'environnement tout au long de la vie.
Nul n'ignore bien sûr qu'un tel enseignement est
allé de pair pendant presque un siècle avec une certaine
conception du rôle social des femmes, réputé réduit
à la sphère privée. Mais précisément :
un tel enseignement pourrait désormais s'ordonner à un tout autre
horizon,
celui de l'égalisation des rôles dans la
sphère domestique, comme d'autres pays
- souvent cités en
exemple pour leur progressisme - s'y sont employés
108
(
*
)
. Accessoirement, un tel
enseignement serait également «
un fort vecteur de partage
culturel, de valorisation personnelle et de
créativité
», favoriserait
« le sentiment d'intégration sociale des plus
défavorisés »
et serait donc «
un
facteur de réduction des inégalités sociales de
santé »
109
(
*
)
.
2. En les protégeant des séductions de l'industrie agroalimentaire
a) Un phénomène bien connu, mais un certain retard français
L'impact sur les enfants de la publicité pour les aliments de faible qualité nutritionnelle est si bien documenté, et les propositions pour lutter là-contre si rapidement convergentes, qu'on peine à s'expliquer l'inaction publique en la matière .
Selon Santé publique France, les investissements publicitaires sur l'ensemble des médias pour les produits de Nutri-Score D et E, c'est-à-dire de plus faible qualité nutritionnelle, représentent 48 % des investissements alimentaires en 2018 110 ( * ) . De plus, les publicités vues à la télévision par les enfants, les adolescents et dans une moindre mesure par les adultes sont majoritairement des publicités pour des produits de Nutri-Score D et E. En 2018, ces publicités pour des produits Nutri-Score D et E représentent 53 % des publicités alimentaires vues par les enfants et les adolescents, et 51 % des publicités vues par les adultes ; 87,5 % des publicités pour des produits Nutri-Score D et E sont vues aux heures où plus de 10 % des enfants et des adolescents regardent la télévision. La moitié sont vues entre 19 heures et 22 heures, moment de la journée où plus de 20 % des enfants et des adolescents sont devant la télévision.
L'association UFC-Que Choisir est parvenue à des résultats plus inquiétants : d'après son étude de 2020, les enfants sont placés, à l'heure où les programmes leur sont destinés, devant des spots concernant à 88 % des aliments au Nutri-Score D ou E, contre 43 % pour les publicités destinées à tous les publics, et sont par conséquent « deux fois plus ciblés que les adultes par les publicités pour des aliments trop riches » 111 ( * ) .
Source : UFC-Que choisir, septembre 2020
Lecture : les produits récoltant un Nutri-Score D représentent 31 % des spots destinés à tous les consommateurs, mais 72 % des spots destinés aux enfants.
L'effet sur les habitudes de consommation de la publicité pour les aliments de moindre qualité nutritionnelle est en outre bien documenté : dans son étude de 2018 sur la question, l'OMS cite une douzaine d'études démontrant que le marketing pour les produits de mauvaise qualité nutritionnelle provoque, chez les enfants, une attitude plus positive à l'égard de tels produits, une augmentation de la préférence pour ceux-ci et pour ceux de la même famille, une pression accrue sur les parents pour les obtenir, une consommation plus grande et plus immédiate de ces produits qui n'est pas compensée par les prises alimentaires ultérieures, une moindre appétence pour les produits sains et, en dernière instance, une prise de poids. Le rapport de 2022 cite une étude indiquant, quant à elle, que l'effet du marketing est très différent chez les enfants et chez les adultes - pour qui il est très faible 112 ( * ) .
En conséquence, d'assez nombreux États ont maintenant adopté des mesures contraignantes de restriction du marketing à destination des enfants, comme le Québec, la Norvège, la Suède, le Royaume-Uni, l'Irlande, le Chili ou encore le Mexique.
L'encadrement du marketing destiné aux enfants au Chili
Au Chili , où 48 % des enfants de moins de 6 ans sont en surpoids, et où la fréquence des publicités pour des aliments de faible qualité nutritionnelle destinés aux enfants est particulièrement forte 113 ( * ) , la loi a interdit le marketing - incluant la publicité télévisée - pour les produits dépassant les seuils de quantité de sucre, sel ou acides gras saturés définis par le gouvernement et justifiant l'apposition de l'étiquetage spécifique, lorsque ce marketing est destiné aux enfants de moins de 14 ans ou diffusé dans des programmes dont l'audience est composée d'au moins 20 % d'enfants de moins de 14 ans.
En mai 2018, une nouvelle modification législative a étendu les restrictions aux publicités pour les produits recevant l'étiquetage d'avertissement au cinéma et à la télévision entre 6 heures et 22 heures , et imposé aux publicités pour ces produits d'inclure un message invitant le consommateur à choisir moins de produits porteurs de l'étiquetage spécifique, accompagné du logo du ministère de la santé.
La loi chilienne considère comme visant les enfants de moins de 14 ans les publicités et arguments marketing qui :
- utilisent un dispositif interactif, un jeu, un concours ou tout autre dispositif analogue destiné aux enfants ;
- promettent un jouet, accessoire, autocollant ou tout autre type de cadeau ;
- utilisent des personnages, de la musique, des animaux ou toute figure piquant l'intérêt des enfants ;
- recourent à des arguments sur les effets exceptionnels du produit, des voix ou des expressions enfantines, ou des situations représentant les enfants dans la vie de tous les jours.
Ces éléments de qualification servent également à interdire le marketing sur l'emballage des produits : ceux qui affichaient par exemple une mascotte destinée à susciter l'intérêt des enfants ont été tenus de neutraliser leur image de marque.
Exemple : paquet de céréales de
petit-déjeuner vendu au Chili
avant et après la loi
de 2016
Source : Corvalan, Reyes, Garmendia, Uauy, 2018 114 ( * )
Les études disponibles montrent que les résultats de ces mesures sont très encourageants : l'exposition réelle des enfants à ce type de publicités en est réduite, le paysage de la publicité télévisuelle en est modifié, et en dernière instance, la consommation d'aliments ultra-transformés par les enfants diminue 115 ( * ) .
Notons que certains États sont allés bien plus loin encore. Au Mexique, l'État d'Oaxaca a purement et simplement interdit la vente aux mineurs d'aliments ou boissons trop caloriques 116 ( * ) . De même, l'État de Tabasco a interdit la vente aux mineurs de boissons sucrées préconditionnées 117 ( * ) .
b) Les propositions de régulation
Les appels à la réglementation sont désormais nombreux 118 ( * ) . Car, comme le rappelle le HCSP, « actuellement, aucune législation nationale ne répond aux conditions prescrites par l'OMS pour que la limitation du marketing alimentaire puisse être un outil puissant d'amélioration de l'état nutritionnel des populations ».
La hiérarchie européenne des normes n'y fait apparemment pas obstacle , puisque la directive Services média audiovisuels » (SMA) de 2010 qui régit les communications commerciales audiovisuelles est d'harmonisation minimale et permet aux États d'adopter des normes plus strictes à l'instar de pays qui ont opté pour une limitation de la publicité au bénéfice des enfants. Les techniques de marketing non couvertes par la directive SMA peuvent être régies par la directive 2005/29 sur les pratiques commerciales déloyales, qui vise toutes les pratiques commerciales quel que soit leur support et encadre le contenu des techniques marketing et à laquelle les États peuvent déroger en adoptant des mesures justifiées par la protection de la santé dès lors qu'elles sont nécessaires et proportionnées 119 ( * ) .
En France, le seul dispositif contraignant est celui de la loi dite Gattolin du 20 décembre 2016 , qui dispose que « les programmes des services nationaux de télévision [...] destinés prioritairement aux enfants de moins de douze ans ne comportent pas de messages publicitaires autres que des messages génériques pour des biens ou services relatifs à la santé et au développement des enfants ou des campagnes d'intérêt général. Cette restriction s'applique durant la diffusion de ces programmes ainsi que pendant un délai de quinze minutes avant et après cette diffusion. Elle s'applique également à tous les messages diffusés sur les sites internet de ces mêmes services nationaux de télévision qui proposent des programmes prioritairement destinés aux enfants de moins de douze ans » 120 ( * ) .
Or ce dispositif rate en grande partie sa cible . D'abord, il ne concerne pas les chaînes privées. Ensuite, il ne concerne pas les programmes tous publics, qui sont également regardés, et même majoritairement, par les enfants : l'UFC-Que choisir a mesuré que les cent programmes les plus regardés par les 4-10 ans sont à 77 % des programmes tous publics, et sont diffusés dans deux tiers des cas en première partie de soirée, tandis que le palmarès est pour les adolescents exclusivement constitué de programmes tous publics diffusés dans 90 % des cas en première partie de soirée. Enfin, il se prive - si l'on y tient - de l'outil marketing pour promouvoir des produits qui pourraient correspondre aux recommandations nutritionnelles.
Les autres dispositifs de régulation sont, d'une part, les règles de déontologie définies par l'Autorité de régulation professionnelle de la publicité (ARPP) et l'Autorité de régulation de la communication audiovisuelle et numérique (Arcom), ex-CSA, et d'autre part les engagements pris individuellement par certaines entreprises. L'ARPP a rédigé en 2003 des recommandations en matière de comportements alimentaires, et l'Arcom parraine depuis 2009 une charte d'engagements volontaires des professionnels.
La nouvelle charte 2020-2024 121 ( * ) , élargie aux acteurs radiophoniques, à la publicité extérieure et aux acteurs du numérique, affiche parmi ses objectifs « réduire efficacement l'exposition des enfants aux communications commerciales audiovisuelles relatives à des denrées alimentaires ou des boissons contenant des nutriments ou des substances ayant un effet nutritionnel ou physiologique - notamment les matières grasses, les acides gras trans, le sel ou sodium et les sucres -, dont la présence en quantités excessives dans le régime alimentaire global n'est pas recommandée ». On y trouve encore, parmi les nouveautés, « Lutte contre l'obésité : adaptation des messages pour les Journées Mondiales de lutte contre l'obésité à destination du jeune public », ainsi que « Numérique : encouragement à faire en sorte que les mauvais comportements de consommation alimentaire soient endigués sur les plateformes ».
Les rapporteures plaident pour une adoption sans détour des recommandations faites par le HCSP en matière de publicité et de marketing destiné aux enfants 122 ( * ) , sans oublier les supports numériques, le dernier rapport de l'OMS sur l'obésité dans la région Europe ayant particulièrement insisté sur l'importance des « influenceurs » s'adressant aux jeunes sur les réseaux sociaux - tels Youtube et Instagram.
Les recommandations du HCSP en matière de publicité destinée aux enfants (extraits)
1) Réglementer le marketing et interdire les communications commerciales, les ventes promotionnelles (jeux promotionnels) et la promotion des marques agroalimentaires associées pour les aliments de pauvre qualité nutritionnelle (Nutri-Score D et E). Cette recommandation concerne :
- la publicité à la télévision, au cinéma et à la radio sur Internet, de 7 heures à 22 heures ;
- l'utilisation de « personnages de marques » dans tous les supports de communication ;
- les jeux vidéo publicitaires ;
- les applications de type jeu pour mobile ou tablette, payantes ou non ;
- la subordination de la vente d'un produit à l'achat d'une quantité imposée ou d'un autre produit ;
- l'offre ou le don pour l'achat d'un de ces aliments de toute contrepartie directe ou indirecte destinée principalement aux enfants ;
- les loteries publicitaires tendant à l'attribution d'un lot constitué d'un de ces aliments.
2) Interdire la promotion des marques agroalimentaires associées à des aliments moins favorables au plan nutritionnel , c'est-à-dire classés D ou E selon le Nutri-Score.
- interdire le parrainage, placement de produits et sponsoring pour les marques associées à des aliments moins favorables au plan nutritionnel, c'est-à-dire au Nutri-Score D ou E ;
- interdire la communication dite « événementielle » à l'initiative de la marque ou pour des produits alimentaires moins favorables au plan nutritionnel ;
- interdire la promotion des marques associées à des aliments moins favorables au plan nutritionnel dans les médias sociaux et sur les réseaux sociaux numériques : présence sur Facebook, messages par vidéo directe de type « chaîne sur le web » sur Youtube, Twitter, Linkedin, Instagram, Snapchat..., newsletters, webTV, vidéo sur site de partage, e-mailing adressé au moins de 16 ans. Exceptions à l'interdiction sur Internet, avec une autorisation pour les sites Internet de la marque.
3) Interdire l'utilisation de tous supports publicitaires à destination des moins de 16 ans pour des aliments au Nutri-Score D ou E : journaux, tout type de presses (magazines...), annuaires, flyers dans les lieux publics, envoi de messages de type SMS, MMS, téléprospection, applications mobiles, publipostage à destination des moins de 16 ans.
Cette interdiction porte sur les formes de publicité suivantes : jeux vidéo publicitaires dès lors que le jeu met en scène une marque associée à des aliments ayant un Nutri-Score D ou E et qu'il est raisonnablement possible de relier ce jeu à l'univers enfantin et/ou adolescent. Des contrôles réguliers vérifieraient le respect de cette interdiction.
Proposition n° 7 : confier à l'éducation nationale la conception d'un module de formation obligatoire au goût et à la pratique de la cuisine dès l'école primaire. (Ministère chargé de l'éducation nationale)
Proposition n° 8 : encadrer strictement la publicité visant les enfants à la télévision. (Parlement, Gouvernement)
Proposition n° 9 : interdire tous dispositifs marketing ludiques visant à capter l'attention des enfants (jeux, concours, mascottes), conformément aux recommandations du HCSP. (Parlement, Gouvernement)
B. ASSISTER LES CONSOMMATEURS DANS LEURS CHOIX SANS LES CULPABILISER
1. Tous les consommateurs, en leur donnant une information fiable
a) Le Nutri-Score, une bataille salutaire
Le Nutri-Score, dont la généralisation obligatoire au niveau européen est la deuxième des « mesures phares » du dernier PNNS , est désormais le dispositif le plus emblématique de la lutte contre les effets d'une mauvaise alimentation 123 ( * ) . Sa conception remonte à près de dix ans, puisque l'idée en a été cristallisée dans la proposition n° 2 du rapport des professeurs Serge Hercberg et Arnaud Basdevant de 2013 visant à relancer la politique nutritionnelle de santé publique, qui proposait ainsi de « mettre en place un système d'information nutritionnelle unique sur la face avant des emballages » 124 ( * ) .
Au terme d'une décennie de controverses, le Nutri-Score aura bientôt sa place parmi les polémonymes les plus usités aux côtés de Gravelotte ou Marignan, tant il devient rare d'en trouver mention sans métaphore, métonymie ou connotation guerrière 125 ( * ) . Il faut certes concéder à ses concepteurs une certaine pugnacité pour surmonter les obstacles opposés à son déploiement 126 ( * ) , finalement engagé en octobre 2017. Mais en santé publique comme en art militaire, percer le brouillard pour identifier l'issue réelle d'un conflit exige un certain recul temporel. Pour l'heure, la première victoire remportée lors de la « bataille du Nutri-Score » ne livre pas d'elle-même la clé de la guerre contre le surpoids et l'obésité.
(1) La marche heurtée vers la mise en place du Nutri-Score
Une première version du Nutri-Score, un logo nutritionnel de cinq couleurs, a été conçue par le Pr Serge Hercberg en 2014. Il a rapidement concentré l'opposition d'un certain nombre d'industriels de l'agroalimentaire, qui se sont parfois engagés dans la confection de leur propre logo, tel Carrefour avec ce qui deviendra le système d'étiquetage nutritionnel simplifié (SENS), justifiant dès lors la volonté de l'Association nationale des industries alimentaires (ANIA) de « combattre » d'autant plus le Nutri-Score qu'il prétendrait s'imposer aux systèmes alternatifs.
En décembre 2015, l'évaluation en conditions réelles de la future étiquette informative souhaitée par le ministère reposait sur un comité de pilotage coprésidé par la Direction générale de la santé (DGS) et le Fonds français pour l'alimentation et la santé (FFAS) d'une part, et un comité scientifique chargé d'élaborer le protocole de l'étude d'autre part. L'impartialité des deux organes a alors été critiquée : celle du premier car le FFAS représente l'industrie, celle du second en raison des liens d'intérêts de ses membres - dont trois ont démissionné successivement entre avril et juillet 2016 127 ( * ) .
Observons encore que les agences compétentes n'ont pas fait partie du processus d'élaboration du dispositif. Santé publique France, engagée en faveur du Nutri-Score, n'a pas été intégrée au comité de pilotage, non plus que l'Anses. Cette dernière a d'ailleurs rendu en janvier 2017 un avis selon lequel, si « la pertinence en matière de nutrition d'un [système d'étiquetage nutritionnel] résulte de sa capacité à réduire l'incidence de pathologies dans l'ensemble de la population par l'intermédiaire de ses effets sur les choix alimentaires », alors « aucun des cinq [systèmes] examinés ne peut être qualifié de pertinent » faute de données récoltées sur la durée et en conditions réelles et compte tenu de la multiplicité des paramètres en cause.
Systèmes d'étiquetage évalués comparativement en 2016
Source : Le Monde du 8 juillet 2016
Le rapport rendu en mars 2017 a finalement montré la robustesse du Nutri-Score. Selon celui-ci, tous les systèmes testés ont un impact significatif sur la qualité nutritionnelle des achats, mais le Nutri-Score est le plus efficace, d'une manière générale comme pour les revenus les plus faibles. Par ailleurs, une autre étude conduite selon une méthodologie d'économie expérimentale ayant pour objectif de hiérarchiser l'impact de cinq systèmes d'étiquetage sur la qualité nutritionnelle du panier d'achat alimentaire a également placé le Nutri-Score en tête des dispositifs testés.
Une charte a donc été signée le 27 avril 2017 avec les premiers industriels engagés dans la démarche, avant que paraisse, en octobre de la même année, la base juridique du dispositif désormais en vigueur 128 ( * ) .
Aux termes du cahier des charges figurant dans l'arrêté, le logo Nutri-Score est ainsi attribué sur la base d' un score prenant en compte, pour 100 grammes ou 100 millilitres de produit, la teneur, d'une part, en nutriments et aliments à favoriser, tels les fibres, protéines, fruits, légumes, légumineuses, fruits à coques, et d'autre part en nutriments à limiter, tels la mesure de l'apport énergétique, les acides gras saturés, les sucres, le sel . Après calcul, le score obtenu par un produit permet de lui attribuer une lettre et une couleur. Le droit d'utiliser le Nutri-Score, marque détenue par Santé publique France, est délivré gratuitement après enregistrement sur une plateforme spécifique.
Le système d'information nutritionnelle Nutri-Score
Source : Santé publique France
Le mode de calcul n'est à ce jour pas stabilisé. Il a par exemple été actualisé en 2019 pour tenir compte de l'évolution des recommandations nutritionnelles. Santé publique France considérant depuis cette date que « les matières grasses ajoutées - huile, beurre et margarine - peuvent être consommées tous les jours en petites quantités » mais qu'il convient de privilégier « l'huile de colza, de noix et d'olive » 129 ( * ) , le score des huiles de noix et d'olive est passé de D à C - les huiles de colza obtenant déjà ce score - et ces trois huiles ont été intégrées à la composante positive dite « pourcentage de fruits, légumes, légumineuses et fruits à coque » 130 ( * ) . Un appel à contributions a été lancé à l'été 2021 pour faire évoluer encore l'algorithme du Nutri-Score ; l'avis que le comité scientifique en concevra est attendu avant l'été 2022. Les contributions transmises ont été rendues publiques.
L'objectif du Nutri-Score est double : d'une part, encourager les consommateurs à faire des choix plus sains au moment de leur acte d'achat et, d'autre part, inciter les industriels de l'agroalimentaire à reformuler leurs produits . Le logo permet ainsi aux consommateurs de comparer la qualité nutritionnelle de produits appartenant à la même catégorie, telle celle des céréales pour le petit-déjeuner. Il permet aussi de comparer la qualité nutritionnelle d'un même produit mais de différentes marques, ou encore de produits de catégories différentes, à condition qu'ils soient utilisés ou consommés dans des conditions similaires.
(2) Des résultats encourageants au regard des objectifs poursuivis
Bien qu'il s'agisse d'un système volontaire, le Nutri-Score s'est déployé relativement rapidement en France. L'observatoire de la qualité de l'alimentation (Oqali) et Santé publique France dressent de son utilisation depuis 2018 le constat qui suit.
En juillet 2021, 700 entreprises étaient engagées, représentant une part de marché en volumes de vente estimée à environ 57 %. Au 31 janvier 2022, 875 entreprises s'étaient engagées à utiliser le Nutri-Score sur leurs produits. Le nombre de références apposant le Nutri-Score sur les emballages et en e-commerce est similaire, qui s'élève à environ 18 000.
Évolution des parts de marché des marques
engagées
dans la démarche Nutri-Score entre 2018 et
2021
Source : Commission des affaires sociales du Sénat, d'après les données de l'Oqali
Du point de vue de la répartition des classes de Nutri-Score :
- la classe A est la plus représentée, qui concerne 29 % des produits , alors que la E est la moins fréquente, avec une part de marché de 10,8 %. En considérant uniquement les produits transformés, c'est-à-dire à l'exclusion des produits bruts et des produits non suivis par l'Oqali, la répartition est plus homogène pour les classes A-B-C-D, la classe D étant la plus représentée, par 25,4 % des produits. La classe E reste la moins représentée, avec une part de 12,6 % ;
- les résultats tendent à montrer que les marques nationales qui s'engagent à apposer un Nutri-Score tendent à commercialiser des produits bien classés , principalement de catégories A et B, pour des raisons évidentes.
La qualité des données collectées n'est toutefois pas idéale : 46 % des exploitants n'ont jamais transmis de formulaire à l'Oqali à l'issue de leur inscription à la démarche Nutri-Score. En outre, pour les données reçues et prises en compte dans la partie A, fournies par 84 exploitants, la qualité de l'information est mise en doute puisque 27 % des fichiers reçus ne sont pas conformes aux consignes de remplissage.
Quoi qu'il en soit à ce stade, le Nutri-Score est un dispositif bien connu et compris des consommateurs. En octobre 2021, 97 % des adolescents interrogés ont déclaré avoir déjà vu ou entendu parler du Nutri-Score, ce qui est un niveau de notoriété comparable à celui mesuré chez les adultes en juillet 2021. Sur l'ensemble de la population, 70 % des adolescents et 77 % des adultes avaient déjà acheté un produit avec le Nutri-Score respectivement en octobre et juillet 2021. Plus de la moitié des personnes dans ce cas - 54 % chez les adolescents et 63 % chez les adultes -, y ont été incités par la présence du logo sur l'emballage.
L'évaluation des effets du dispositif est toutefois loin d'être complète : l'impact exact du Nutri-Score sur les consommateurs n'a pas été précisément mesuré autrement qu'en condition expérimentale, et les travaux de l'Anses sur l'impact du Nutri-Score sur la reformulation des produits n'ont pas encore été publiés.
Notons enfin que six autres pays d'Europe se sont officiellement engagés à utiliser le logo Nutri-Score - la Belgique, l'Allemagne, le Luxembourg, les Pays-Bas, l'Espagne et la Suisse - et ont mis en place avec la France un mécanisme de coordination transnational pour faciliter son utilisation.
(3) Un déploiement du dispositif encore incertain
Lors de son discours de politique générale, le 12 juin 2019, le Premier ministre Édouard Philippe s'est engagé à rendre le Nutri-Score obligatoire. La mesure figure en deuxième position des priorités du PNNS 4. La chose serait juridiquement possible en arguant de la protection du consommateur et de son droit à l'information, sous le régime des allégations nutritionnelles devant être notifiées à la Commission et aux autres États membres au titre de l'article 23 du règlement 1924/2006. Le rapport de la Commission européenne est attendu pour la fin 2022.
Le bilan à mi-parcours du quatrième PNNS relève que, alors que la Belgique, l'Espagne, l'Allemagne, les Pays-Bas, la Suisse et le Luxembourg se sont engagés en faveur du Nutri-Score et qu'une gouvernance européenne du logo a été inaugurée le 12 février 2021 afin de coordonner son déploiement et son évolution en Europe, « des difficultés sont actuellement rencontrées dans le cadre des discussions européennes sur l'harmonisation de l'étiquetage nutritionnel frontal prévue par la Commission Européenne dans la stratégie “ Farm to Fork ” à l'horizon fin 2022, avec des divergences notables entre des États membres » 131 ( * ) .
Dans un avis scientifique publié en avril 2022 à la demande de la Commission européenne 132 ( * ) , l'Autorité européenne de sécurité des aliments ( European Food Safety Authority , ou EFSA) a posé les bases d'un système européen harmonisé d'étiquetage nutritionnel des produits sur la face avant des emballages. L'agence rappelle qu'il existe trois grandes méthodologies à suivre lors de l'élaboration d'un tel étiquetage : soit en développant un algorithme, soit en fixant un seuil quantitatif pour les différents nutriments, soit en évaluant la contribution d'un aliment aux apports nutritionnels recommandés.
L'EFSA souligne dans son avis que « les régimes alimentaires étant composés de plusieurs aliments, l'équilibre alimentaire global peut être atteint par la complémentarité d'aliments ayant des profils nutritionnels différents, de sorte qu'il n'est pas nécessaire que les aliments individuels correspondent au profil nutritionnel d'un régime nutritionnel adéquat. Néanmoins, les aliments individuels peuvent influencer le profil nutritionnel de l'alimentation globale, en fonction du profil nutritionnel de l'aliment particulier et de sa consommation, en termes de fréquence et de quantité », ce qui peut être lu comme une critique des approches réductionnistes et un soutien discret accordé aux approches plus holistiques fondées sur la dichotomie entre produits naturels et transformés.
Si l'agence, dans cet avis rendu à la demande de la Commission européenne sur les options à prendre en compte dans les modèles de profilage nutritionnel, ne prend pas parti pour ou contre le Nutri-Score, certains représentants de l'industrie agroalimentaire ne se sont toutefois pas privés de faire une interprétation un peu extensive de sa position. La fédération italienne de l'industrie alimentaire a ainsi publié le 27 avril dernier un communiqué de presse se félicitant de ce que l'EFSA « souligne l'importance d'un régime alimentaire global » et « confirme le bien-fondé de la position italienne sur l'étiquetage en face avant des produits et rejette l'algorithme du Nutri-Score » 133 ( * ) .
L'Italie, dont les produits frais massivement exportés, tels les fromages, sont passibles d'un Nutri-Score médiocre, promeut un système alternatif, dit NutrInform, indiquant au consommateur la part des apports journaliers recommandés procurée par le produit.
Système d'étiquetage proposé par l'Italie, ou NutrInform
En France, observons à ce stade que la promotion d'une généralisation du Nutri-Score s'est révélée compatible avec les appels officiels à son recalibrage 134 ( * ) .
b) Le Nutri-Score, un dispositif sans doute perfectible
(1) Le Nutri-Score, un outil parmi d'autres
Au fond, les principales critiques pouvant être adressées au Nutri-Score portent moins sur la conception de l'outil, son fonctionnement ou sa capacité à atteindre les objectifs fixés que sur son adéquation à une vision plus globale de l'alimentation et sur le principe qui l'inspire.
D'abord, le Nutri-Score prétend contribuer
à améliorer la santé publique en n'abordant la nutrition
que par un aspect du problème
, à savoir la composition
des prises alimentaires dans leur dimension quantitative, sans trop
d'égards pour ses autres dimensions
- qualité,
provenance, usages,
etc
. Les partisans d'une conception globale de la
nutrition n'ont sans doute pas tort de voir dans cette approche une forme de
réductionnisme
135
(
*
)
, insoucieux d'autres aspects peut-être
également importants pour résoudre le problème
considéré - le surpoids et l'obésité - et
pour atteindre d'autres objectifs connexes - une agriculture durable,
ainsi.
Par conséquent, l'argument de l'incitation à la reformulation est réversible et prête le flanc à la critique du risque de récupération par l'industrie agroalimentaire. En mai 2021, Nestlé a ainsi lancé Wunda, nouvelle marque de boisson imitant le lait, « ni trop gras ni trop sucré ni trop salé et récoltant ainsi un Nutri-Score A », servant son discours publicitaire, mais composé d'un assemblage d'ingrédients artificiels, tels les protéines de pois, les fibres de chicorée, les phosphates de potassium, les phosphates de calcium et les carraghénanes 136 ( * ) .
Nestlé, le numéro un mondial de l'alimentation, s'appuie ainsi sur l'engouement actuel pour les protéines végétales appelé par la suspicion jetée sur l'alimentation carnée. « La demande est énorme. On a de la peine à répondre. Tous les gros essaient de nous suivre [...] ». Nestlé « a obtenu 60 brevets grâce à la seule protéine de pois . [...] La protéine de pois attire des milliards. C'est le semi-conducteur de l'alimentation », expliquait il y a peu dans la presse économique Jean-Marc Gilson, directeur général de Roquette, groupe spécialiste des ingrédients et protéines végétales 137 ( * ) . Autrement dit, le Nutri-Score pourrait contribuer à favoriser l'ultra-transformation des aliments.
Ensuite, le Nutri-Score s'apparente au principe du nudge, dispositif visant à influencer les comportements davantage qu'à modifier les préférences ou les dispositions des individus. Or ce principe repose sur une certaine idée de l'individu et du lien social : en incitant le consommateur à préférer des produits bien notés, il valorise son autonomie au moins autant qu'il la sape en le dispensant de la réflexion sur les conditions et les critères de ce choix. Cette technique de guidage des individus inspirée du comportementalisme étatsunien 138 ( * ) va à rebours d'une certaine tradition intellectuelle française valorisant davantage la formation de citoyens éclairés pour fonder, après délibération, la décision collective 139 ( * ) .
Enfin, inciter par le nudge les individus à assainir leurs prises alimentaires prolonge d'une certaine façon la tendance au morcellement des activités sociales qu'observent les anthropologues depuis, pour ce qui nous occupe, au moins quarante ans. Sidney Mintz relevait ainsi déjà en 1985 que l'histoire du sucre était aussi celle du bouleversement de l'acte de manger : individualisé, adapté aux rythmes de travail et assisté dans son évolution par la fabrication industrielle d'aliments adaptés : « toutes ces contraintes [horaires des repas, temps passé à manger, rituels des repas de fête...] révèlent qu'un repas pris en commun est un événement social, impliquant la communication, l'échange, la recherche du consensus, la prise en compte des besoins de chacun, un sens du compromis [...] La technologie alimentaire, dont le but est de promouvoir des produits, vise bon gré mal gré à oblitérer ces contraintes et ces grammaires et à établir un lexique standardisé mais très large selon lequel chacun mangerait exactement ce qu'il veut dans la quantité de son choix (temps, lieu et occasion), ce qui aboutirait à priver les repas de toute signification sociale » 140 ( * ) . En définitive, le Nutri-Score prétend en quelque sorte résoudre les problèmes de la technologie alimentaire en lui en apposant une autre forme de technologie alimentaire.
Ces arguments critiques ne plaident toutefois pas pour supprimer le Nutri-Score, mais pour le ranger, dans la palette des outils de lutte contre le surpoids et l'obésité, à sa juste place.
Le Nutri-Score ne peut avoir que l'efficacité d'un nudge , c'est-à-dire d'un outil d'information visant à modifier les comportements. Il y parvient d'autant mieux qu'il est simple et qu'il attire la confiance des usagers par la solidité de son mécanisme - ce qui implique de le protéger des critiques épistémologiques. Mais il ne faut probablement pas attendre du Nutri-Score d'effet significatif sur les préférences et les dispositions profondes de tous les consommateurs, notamment ceux qui font un usage moins hygiéniste qu'affectif de l'alimentation et se tournent dès lors vers des produits réconfortants, moins encore sur ceux qui arbitrent leurs achats en fonction du prix, c'est-à-dire les plus modestes, c'est-à-dire... les plus touchés par le surpoids et l'obésité.
C'est sans doute dans ce sens qu'il faut lire l'avis de l'Anses de 2017 : « En l'état actuel des connaissances, les systèmes d'information nutritionnelle examinés ne paraissent pas adaptés aux enjeux de santé publique que constituent surpoids et obésité, désordres métaboliques, maladies cardio-vasculaires et certains cancers ». Et d'une manière générale, « l'information nutritionnelle à privilégier dans une perspective de santé publique doit être proposée à l'échelle plus générale des repères de consommation alimentaire adaptés aux besoins des différentes populations. Il s'agit de permettre au consommateur d'inscrire ses choix alimentaires dans une perspective d'équilibre alimentaire global. Diriger l'attention du consommateur à l'échelle de l'aliment pris isolément pourrait le détourner de cet objectif et nuire à une réelle éducation nutritionnelle » 141 ( * ) .
Il résulte de ce qui précède que les efforts qui sont fournis pour déployer pour largement le Nutri-Score ne sont pas incompatibles avec la poursuite de la réflexion sur sa conception.
(2) Des alternatives écartées trop rapidement ?
Santé publique France aime à rappeler que « la mise en place du Nutri-Score s'est appuyée sur des bases scientifiques solides . En effet, le logo et son algorithme sous-jacent ont fait l'objet de nombreuses études à l'échelle française et européenne. Son efficacité pour guider les consommateurs vers des produits de meilleure qualité nutritionnelle a été largement démontrée [...] de même que les associations prospectives de l'algorithme avec différents indicateurs de santé » , et de citer un grand nombre de publications scientifiques à l'appui de ces deux arguments 142 ( * ) .
Or il apparaît que, parmi les études citées à l'appui du Nutri-Score par Santé publique France, seule une prend en compte l'étiquette d'avertissement à la chilienne 143 ( * ) . Cette méta-analyse de 156 études souligne l'efficacité des étiquettes de type Nutri-Score comme des étiquettes d'avertissement et, les comparant, trouve à chacune des avantages propres : le Nutri-Score a l'effet d'un nudge incitant au choix de produits de meilleure qualité nutritionnelle, tandis que l'avertissement à la chilienne décourage l'achat de produits de mauvaise qualité nutritionnelle 144 ( * ) . Les auteurs ont trouvé que le Nutri-Score et le système chilien d'avertissement avaient des effets comparables sur la captation de l'attention et sur les intentions d'achat de produits de mauvaise qualité nutritionnelle, mais le second transmet plus rapidement l'information utile et facilite l'identification d'un plus grand nombre de produits de mauvaise qualité nutritionnelle que le Nutri-Score, surtout ceux affectés d'un Nutri-Score moyen, de type C. D'autres études mettent en avant la supériorité de l'étiquetage à la chilienne 145 ( * ) .
Étiquetage en face avant des produits retenu au Chili
Lecture : de gauche à droite : « riche en sucres » ; « riche en graisses saturées » ; « riche en sel » ; « riche en calories ».
Une méta-analyse de 96 expérimentations conçues pour inciter les consommateurs à adopter une alimentation plus saine a par ailleurs été menée par Pierre Chandon. Elle montre que les nudges qui font appel à la réflexion des consommateurs, comme le Nutri-Score, sont moins efficaces que ceux qui touchent aux émotions - telles que les incitations au plaisir de manger 146 ( * ) - mais on pourrait probablement y ranger l'émotion négative provoquée par l'avertissement chilien.
Une autre étude récente a comparé l'étiquetage d'avertissement à la chilienne avec l'outil fiscal 147 ( * ) : elle montre que les taxes sont 23 % plus efficaces pour réduire la quantité de sucre dans les aliments que les dispositifs d'étiquetage mais qu'elles y parviennent à un plus grand coût pour les consommateurs. Les étiquettes d'avertissement peuvent en revanche être plus efficaces en direction d'agents économiques hétérogènes, car leurs effets sont ciblés et donc plus progressifs - au sens fiscal du terme : leur efficacité est supérieure pour les ménages précaires, mal informés et plus grands consommateurs de produits sucrés.
Sur le modèle chilien, le Pérou, l'Uruguay, le Mexique et, très récemment encore, l'Argentine 148 ( * ) , ont d'ailleurs adopté un système d'étiquetage d'avertissement obligatoire noir et blanc sur la face avant des emballages.
Israël a adopté en janvier 2020 un système intermédiaire . L'étiquette d'avertissement, de couleur rouge et de plus petite taille que la chilienne, est obligatoire sur les produits contenant trop de sel, de sucre ou d'acides gras, mais elle voisine dans les étals avec une étiquette facultative de couleur verte valorisant les produits de bonne qualité nutritionnelle, rappelant le slogan de l'équivalent israélien de « mangerbouger » : « [manger] sain est possible ».
Source : Anthony Fardet.
Lecture : « [manger] sain est possible » ; trop riche en sucre ; trop riche en sel ; trop riche en acides gras saturés.
(3) Les pistes d'évolution du Nutri-Score
L'une des alternatives les plus sérieuses scientifiquement met en regard le principe du Nutri-Score et celui de l'application SIGA, ce dernier dérivant du système NOVA présenté plus haut.
Typologie des aliments selon l'application SIGA
Source : Site internet de SIGA
Les principes de l'application SIGA
L'application SIGA repose sur les principes de la classification NOVA, mais en y apportant quelques corrections : d'abord, en tenant compte de la nature des additifs et du degré de transformation des ingrédients, ensuite en prenant en compte la quantité d'ingrédients culinaires ajoutés, enfin en dépassant l'aspect strictement qualitatif de NOVA, qui ne reflète pas l'intensité de certains traitements technologiques, tels que l'intensité de la cuisson ou de la pression appliquée sur les ingrédients et donc l'effet qu'a la perte de la matrice alimentaire.
SIGA identifie les marqueurs d'ultra-transformation, c'est-à-dire les ingrédients purifiés et/ou dénaturés obtenus par des procédés technologiques relevant du cracking ou de la synthèse chimique - tel l'extrait de levure obtenu par hydrolyse de la levure biologique, ou la protéine de lait obtenue par purification du lait - tous procédés qui modifient la matrice alimentaire des ingrédients d'origine. Les aliments ultra-transformés se caractérisent ainsi par la présence d'un ou plusieurs marqueurs d'ultra-transformation dans la liste de leurs ingrédients.
SIGA distingue ainsi les catégories suivantes :
- A0 ou « Non transformé » : produits bruts comme la viande, fruits et légumes, poissons, céréales, oeufs n'ayant subi aucun procédé hors découpe ou pelage.
- A1 A2 ou « Peu transformé (dont ingrédients culinaires) » : l'usage de procédés simples, principalement thermiques et mécaniques comme le pressage, la cuisson, appliqués aux aliments non transformés les positionne en peu transformés ;
- B1 ou « Transformé équilibré » : à la maison, au restaurant ou dans l'industrie, lorsque l'on ajoute du sucre, des matières grasses ou du sel aux ingrédients pas ou peu transformés, on transforme !
- B2 ou « Transformé gourmand » : contrairement aux aliments dits équilibrés (nutritionnellement), les aliments dits gourmands présentent des quantités de gras, sucres et/ou sel élevées ;
- C01 ou « Ultra-transformé équilibré » : ce sont les ultra-transformés les plus acceptables puisqu'ils présentent un seul marqueur d'ultra-transformation (ingrédient ou additif) et un profil nutritionnel équilibré. Ils sont donc proches de leurs équivalents simplement transformés ;
- C02 ou « Ultra-transformé gourmand » : comme les aliments transformés, ils peuvent présenter des niveaux de gras, sucres, sel élevés ;
- C1 C2 C3 ou « Ultra-transformé à limiter ». La consommation des produits les plus ultra-transformés n'est pas recommandée par SIGA et devrait être très occasionnelle, car ils participent d'un régime délétère en cas de consommation excessive.
S'appuyer sur le principe de l'application SIGA pour mieux informer les consommateurs se heurte toutefois en première analyse à la bonne connaissance qu'ont désormais les consommateurs du Nutri-Score.
Il semble à la mission possible de concilier la simplicité du Nutri-Score actuel et la nécessité de mieux informer les consommateurs sur les aliments ultra-transformés - voire également l'effet dissuasif de l'étiquetage chilien - en incorporant soit dans le calcul, soit dans la présentation graphique du Nutri-Score, une indication du degré d'ultra-transformation des aliments. Le Pr Hercberg lui-même n'exclut par exemple pas d'entourer à cette fin d'un bandeau noir le logo d'origine.
Proposition n° 10 : faire évoluer l'algorithme et l'affichage du Nutri-Score pour mieux prendre en compte les aliments ultra-transformés. (Santé publique France, comité de pilotage européen du Nutri-Score)
2. Les consommateurs les plus pauvres, en les soutenant financièrement
L'universalisme des mesures de lutte contre le surpoids et l'obésité doit encore être davantage proportionné, pour viser les plus pauvres, davantage exposés au risque.
a) Le Programme Malin et son volet de subvention d'une alimentation saine pour les 1 000 premiers jours de l'enfant
Voilà un siècle au moins que la corrélation liant difficultés financières, pauvreté du régime alimentaire général et consommation de sucre est connue. Un fonctionnaire du ministère de l'alimentation britannique notait ainsi dans l'entre-deux-guerres : « La consommation très élevée de sucre dans certaines familles pauvres est en relation directe avec la pauvreté de leur régime alimentaire eu égard à ce que l'on pourrait appeler les satisfactions secondaires de l'alimentation et son pouvoir de stimulation immédiat. Ceci est un aspect important de la consommation de sucre, en particulier en ce qui concerne les sucreries et autres douceurs à tartiner (sur du pain) chez les enfants. » 149 ( * ) La politique nutritionnelle gagnerait donc à soutenir la diversification du régime alimentaire dans son ensemble au moins autant qu'à limiter la consommation de sucre.
Créé en 2012, le Programme Malin vise à favoriser l'accès des enfants en bas âge issus de familles en situation de fragilité socio-économique à une alimentation équilibrée et de qualité . Son objectif est de faire évoluer les pratiques nutritionnelles des familles à travers un soutien à l'allaitement maternel et à la nutrition infantile pour prévenir des maladies chroniques de l'adulte dès la période propice des 1 000 premiers jours de la vie et d'accompagner les familles dans la parentalité.
Il propose des solutions pratiques pour améliorer la nutrition des jeunes enfants et de leurs familles en fournissant des conseils, recettes et astuces du quotidien à destination de toutes les familles, sans critère de revenus, mais accompagne aussi les familles en difficultés financières par une aide budgétaire permettant d'acheter des produits spécifiques, adaptés et de qualité dans les circuits de consommation existants. Il fournit à cet effet des bons de réduction de 20 % à 50 % pour de l'alimentation infantile, des produits bruts - volaille, produits laitiers - ainsi que des opérations d'achat en ligne de petit électroménager et articles culinaires à prix réduit pour favoriser la pratique du repas « fait maison », afin de permettre aux familles de trouver près de chez elles une gamme de produits adaptés toujours disponibles.
Le Programme Malin
Le Programme Malin s'est construit et développé dans un esprit d'innovation sociale en santé et d'accompagnement de la parentalité, avec comme principes fondateurs :
1. une approche non stigmatisante, complémentaire des structures d'aide et d'accompagnement déjà existantes, centrée sur les familles et leurs besoins ;
2. un contenu ancré sur les messages prioritaires issus du Plan National Nutrition Santé (PNNS) ; les contenus diffusés ainsi que le choix des produits éligibles à des réductions sont d'ailleurs uniquement validés par des pédiatres spécialisés en nutrition membres du programme ;
3. une boîte à outils pour les familles mais aussi pour les professionnels de terrain : formation, outils d'échanges avec les familles, guides mis à jour avec les dernières recommandations et informations sur l'actualité de la thématique ;
4. une co-construction avec des familles qui ont participé à l'élaboration du programme via une mesure de leur satisfaction et de l'impact des offres, mais aussi avec des acteurs de terrain. Depuis sa création, le Programme Malin a développé des collaborations avec plus de 250 structures de l'action sociale, de la santé et de la petite enfance, associatives, publiques ou privées, sur différents territoires pilotes, urbains et ruraux ;
5. un volet scientifique ambitieux visant à tester l'efficacité du programme sur les pratiques alimentaires des familles accompagnées ;
6. un modèle innovant économiquement, financé par des entreprises engagées dans la réduction de la pauvreté en France et la prévention des inégalités sociales. Le financement des réductions apportées aux familles est uniquement assuré par les entreprises partenaires sur un modèle « pas de perte - pas de gain » vérifié par des études de consommation dédiées.
Testé de 2012 à 2017 dans des villes puis les départements de Loire-Atlantique, de Savoie, d'Isère et de Seine-Saint-Denis, le Programme Malin s'est ouvert à trois nouveaux départements en 2019, quatre autres en 2020 et deux autres encore en 2021, pour atteindre quatorze départements actifs. Il a ensuite été déployé nationalement en juin 2021 grâce à l'implication de la CNAF qui envoie chaque mois un courriel d'information présentant le Programme Malin à tous les allocataires ayant fait une déclaration de grossesse dans le mois ou ayant un enfant de l'âge de cinq mois. Il reste toutefois en cours d'adaptation dans les départements d'outre-mer et dans trois départements du Nord de la France.
Depuis son déploiement, le Programme Malin accompagne en moyenne 80 000 familles par mois qui se rendent sur le site Internet et ont donc accès aux conseils sur l'alimentation et les thèmes connexes de la parentalité. L'aide budgétaire a bénéficié à près de 100 000 enfants depuis 2012. Depuis le déploiement en juin 2021, 5 600 enfants en moyenne sont inscrits chaque mois soit 67 000 nouveaux enfants qui devraient être inscrits chaque année à partir de 2022. Aujourd'hui, plus de 70 000 enfants entre 0 et 3 ans bénéficient du programme. L'objectif fixé par l'association est d'atteindre au moins 30 % des 480 000 enfants concernés en France soit 160 000 enfants inscrits à l'horizon 2024. Une famille type du dispositif est un couple avec deux enfants avec l'un des membres du couple qui travaille et des revenus mensuels de 1 700 euros en moyenne.
Les réductions sur les produits alimentaires sont distribuées aux familles sous forme de bons de réduction valables dans toutes les enseignes partout en France et envoyés aux familles en version papier par courrier.
D'autres produits, comme les ustensiles de cuisine, sont plutôt mis à disposition sous forme de ventes en ligne à l'attention des familles inscrites avec des réductions appliquées au prix d'achat. Le financement des réductions est supporté par les entreprises partenaires. Le financement de l'association provient à 90 % des entreprises partenaires de l'association et à 10 % des conseils départementaux et agences régionales de santé.
b) Pour un dispositif plus ambitieux : pour une subvention publique de l'achat de produits frais et sains par les plus précaires
Il semble aux rapporteures que le principe du Programme Malin doive être ardemment soutenu par les pouvoirs publics car il touche les populations les plus exposées au risque de surpoids et d'obésité en encourageant des préférences et des bonnes pratiques de la famille dans son ensemble, en saisissant la fenêtre d'opportunité idéale que constitue l'arrivée d'un enfant dans une famille.
Dans un contexte d'inflation croissante touchant notamment les fruits et légumes - dont les prix ont augmenté de 9 % entre 2019 et 2021 150 ( * ) en provoquant un recul des achats déjà significatif 151 ( * ) -, l'idée d'un chèque alimentaire pour les plus précaires rencontre un écho croissant dans le débat public 152 ( * ) . Aider les ménages modestes à se procurer des produits sains faisait déjà l'objet de la proposition sn6.1.5 de la Convention citoyenne pour le climat : « mettre en place des chèques alimentaires pour les plus démunis à utiliser dans les associations pour le maintien d'une agriculture paysanne (Amap) ou pour des produits bios » 153 ( * ) . Son principe mérite d'être invoqué au soutien de l'objectif ici poursuivi.
D'après le rapport conjoint de l'IGAS, de l'IGF et du CGAAER exigé par le législateur en vertu de l'article 259 de la loi Climat-Résilience et dont le Sénat a eu l'occasion de regretter l'inapplication 154 ( * ) mais dont la presse spécialisée a publié une synthèse, deux scénarios sont envisageables pour mettre en place un tel chèque alimentaire. Le premier, celui d'une aide fléchée, est exclu par les inspecteurs, car il restreint le choix des produits et donc l'acceptabilité du dispositif, car son efficacité ne saurait être présumée par rapport à un dispositif de libre choix, et enfin car « la multiplication des “chèques” complexifie le système socio-fiscal et fragilise le pilotage des aides sociales, à rebours des effets de simplification recherchés dans le cadre du revenu universel d'activité (RUA) ».
Le dispositif privilégié par une partie de la mission cible les 7 à 8 millions de personnes en insécurité alimentaire, identifiés par la CNAF et la MSA par référence aux prestations sociales existantes. Les produits éligibles au chèque alimentation durable seraient les fruits et légumes frais ainsi que les légumineuses non transformées. D'un montant de 20 à 30 euros par personne et par mois, il serait utilisable dans tous les commerces alimentaires, y compris les grandes et moyennes surfaces. L'aide prendrait la forme d'une carte de paiement acceptée par tous les professionnels équipés d'un terminal électronique, pour éviter les envois de papier, permettre le paiement de petits montants et éviter la stigmatisation des bénéficiaires.
Les inspecteurs insistent néanmoins sur le fait que le dispositif requerrait des capacités de pilotage qui n'existent aujourd'hui dans aucune entité. Ils estiment son coût annuel entre 1,5 milliard et 3,5 milliards d'euros pour les dépenses d'intervention, à quoi s'ajouteraient les coûts de gestion de 75 à 115 millions d'euros. Les membres du CGAAER estiment « que l'instrument est en mesure de répondre à des enjeux d'insécurité alimentaire non traités à ce jour » et préconise son expérimentation à l'échelon départemental, mais ceux de l'IGF et l'IGAS estiment au contraire qu'« il n'est pas en mesure de répondre à des enjeux pourtant primordiaux », et, en conséquence, « n'en préconisent pas le déploiement ».
Les rapporteures n'ignorent pas la difficulté de conception d'un tel dispositif. Sans prétendre trancher pour une solution plutôt qu'une autre, il convient d'abord d'objecter à l'argument du coût d'un tel dispositif qu'il doit, lui aussi, s'analyser au regard du coût social de l'obésité indiqué plus haut - sans compter que le recul du surpoids ne serait pas le seul objectif poursuivi par un tel soutien à une alimentation saine des plus modestes. Son portage par une administration existante - la CAF elle-même ? - n'est pas non plus à exclure. Il conviendra en toute hypothèse d'expérimenter un dispositif ambitieux inspiré de la logique du Programme Malin.
Proposition n° 11 : expérimenter la distribution de chèques alimentation ciblés sur les ménages les plus précaires. (Parlement, Gouvernement)
C. MIEUX FORMER LES CITOYENS
1. Par la précision des messages de prévention sanitaire
a) Les messages de promotion des recommandations nutritionnelles :
Le PNNS 4 prévoit, sur la base de l'avis du HCSP de juillet 2018 155 ( * ) , de « renouveler les messages sanitaires sur la promotion des aliments » : « sur la base de ces expertises et de travaux scientifiques préalables testant divers messages et modes de diffusion, de nouveaux messages seront élaborés tenant compte de l'actualisation des recommandations nutritionnelles. La réglementation sera révisée en conséquence ». Parmi les nouveautés du PNNS figurent la place nouvellement accordée aux légumes secs, fruits à coques et féculents complets, la prise en compte de l'impact de l'alimentation sur l'environnement et le Nutri-Score.
Source : PNNS 4
Les messages sanitaires de promotion des recommandations nutritionnelles sont aujourd'hui au nombre de quatre , dont la modulation est possible lorsqu'ils sont insérés dans des bandeaux publicitaires, notamment ceux destinés aux enfants :
- « pour votre santé, mangez au moins cinq fruits et légumes par jour » ;
- « pour votre santé, pratiquez une activité physique régulière » ;
- « pour votre santé, évitez de manger trop gras, trop sucré, trop salé » ;
- « pour votre santé, évitez de grignoter entre les repas » 156 ( * ) .
La connaissance des recommandations semble, pour partie au moins, satisfaisante, notamment chez les jeunes, qui sont près des trois quarts à connaître les repères sur les fruits et légumes.
Connaissance des repères du PNNS chez les adolescents et les adultes
Source : Étude INCA 3, traitement Anses.
L'IGAS a toutefois déjà rappelé lors de son évaluation des précédents PNNS l'impossibilité de mesurer l'efficacité des messages de prévention. La Cour des comptes a repris ce constat à son compte dans son rapport de 2019, et le faisait d'ailleurs déjà elle-même en 2011 157 ( * ) . D'abord car la distinction entre différents niveaux de prévention n'est pas toujours possible ; ensuite car l'impact des actions d'information sur les facteurs de risque à l'origine de pathologies qui se développent après plusieurs années n'est mesurable qu'à long terme ; car isoler les causalités est quasiment impossible dans ce domaine, de même que la mesure de changements de comportement.
Se pose d'une manière plus générale la question de savoir ce que peuvent les campagnes d'information et de marketing social de Santé publique France, qui y consacrait jusqu'au PNNS 3 environ 4 millions d'euros par an, quand le budget publicitaire de l'industrie agroalimentaire s'élève à environ 1,9 milliard d'euros, ce qui en fait, avec 18 % des investissements totaux, le premier secteur en termes d'investissement devant l'hygiène-beauté, l'automobile ou la distribution 158 ( * ) . Le rapport de Valérie Boyer évaluait en 2008 à un facteur 400 l'écart entre les deux montants financiers 159 ( * ) .
Quoi qu'il en soit, Santé publique France a renforcé et systématisé l'évaluation de ses actions en marketing social. L'Agence met désormais en oeuvre deux types d'évaluation : l'évaluation de processus et l'évaluation d'efficacité. La première décrit le déroulement de la diffusion du dispositif de communication et la seconde mesure de l'impact de la campagne de communication. Plus complexes à mettre en oeuvre, les évaluations d'efficacité ne sont pas menées systématiquement.
Santé publique France a par exemple mis en place un suivi longitudinal de 4 000 Français âgés de 18 ans et plus, afin de suivre leurs connaissances, opinions et comportements déclarés en matière d'alimentation avant, juste après et six mois après la diffusion de la campagne 2019 « Commencez par améliorer un plat que vous aimez déjà », qui visait à promouvoir la consommation de légumes secs et de féculents complets. Sur la totalité de l'échantillon, la campagne n'est pas associée à un changement de comportement ou de connaissances mais l'augmentation de la consommation de légumes secs chez les petits consommateurs, et l'acquisition de connaissances sur la richesse en fibres des féculents complets chez les personnes n'ayant pas le baccalauréat ont été constatés.
b) Adapter les messages généralistes pour combattre les inégalités sociales
La critique adressée le plus fréquemment aux messages de santé publique porte sur leur caractère trop universel : « La communication publique s'adresse surtout à un type de consommateur extrait de la société dans laquelle il vit et isolé de ses déterminants économiques, sociaux et culturels et l'exhorte à adopter une conduite désignée comme bonne et saine. » 160 ( * ) Aussi cet universalisme gagnerait-il à être davantage proportionné, comme disent les sociologues.
La perception des messages de santé en matière d'alimentation dépend des appartenances sociales. Faustine Régnier distingue par exemple quatre formes de réceptions des recommandations :
- dans les catégories aisées, les messages sont connus, intégrés, facilement mis en pratique ;
- dans les catégories modestes, les messages sont connus, mais suscitent des résistances et des rejets plus fréquents, car ils sont perçus comme une injonction extérieure ;
- dans les catégories intermédiaires, le souci de conformité aux messages, qui sont connus, s'accompagne d'une conscience de la distance entre les recommandations et les pratiques, parfois vécue comme de la culpabilité ;
- dans les foyers précaires enfin, les messages ne sont pas mentionnés, et la priorité est donnée à la gestion de la pénurie.
Les messages conseillant de manger plus de fruits et légumes, moins de produits gras et sucrés, et de bouger plus se heurtent dans les catégories modestes à des freins financiers, aux goûts et au style de vie, à la représentation de ce qu'est une bonne alimentation, et aux symboliques du corps et de la maladie. En effet, « les recommandations nutritionnelles ne valent que pour celui qui a un problème de santé (surpoids, obésité, diabète par exemple) par élimination ou contrôle de l'ingestion de certains aliments, mais elles ne modifient pas l'ensemble de l'alimentation familiale ».
D'une manière générale, comme l'a expliqué Faustine Régnier à la mission, l'alimentation est « un support de l'identité familiale et sociale » : par conséquent, « les changements promus peuvent être vécus comme une remise en question de ce qui constitue une part de l'identité d'un individu, en particulier une femme : ses pratiques alimentaires, mais aussi l'éducation de ses enfants, la maternité, et même son corps ». Les messages sont perçus comme d'autant plus normatifs qu'ils se situent loin des pratiques quotidiennes. L'enjeu consiste donc à adapter un message général aux populations modestes, en tenant compte de leurs spécificités.
De plus, « il ne suffit en effet pas qu'une information soit diffusée par les médias ou le corps médical, ou qu'elle soit disponible. Pour qu'elle soit prise en compte et qu'elle ait une audience, il faut encore qu'elle soit relayée par des guides d'opinion . » En la matière, les jeunes jouent un rôle ambigu. Il est tentant de les considérer comme une courroie de transmission des recommandations distillées à l'école, mais les études montrent que, même lorsqu'ils reprennent à leur compte les indications du PNNS et jouent au « bon élève », leur transmission dans une famille dont les codes alimentaires en sont très éloignés n'a rien d'évident 161 ( * ) .
Une intéressante étude 162 ( * ) de 2011 montre que les messages sanitaires tels que « Pour bien grandir, mange 5 fruits et légumes par jour ! » sont bien intériorisés par les enfants mais font apparaître une tension entre leurs représentations d'une alimentation saine et leurs pratiques alimentaires conduisant à une forme de culpabilisation ou à des comportements transgressifs. Or il importe « de véhiculer des messages sanitaires conciliant la nutrition et le plaisir de façon à contribuer à la formation du goût au travers de la variété des produits ».
Les auteurs observent en outre que, si les enfants ont un rôle prescripteur de pratiques alimentaires dans leur famille, les bandeaux sanitaires s'adressent de fait « à l'ensemble des familles sans distinction des pratiques alimentaires ayant cours dans chaque foyer. Or, si cette communication de masse a fourni un référentiel nutritionnel, elle ne produit pas les mêmes effets selon les familles dans lesquelles sont importés ces messages. [...] Dans les familles moins favorisées ou moins averties sur le plan nutritionnel, les normes familiales sont trop éloignées des préconisations sanitaires et sont donc écartées au profit des routines en vigueur dans la cellule familiale ». Les rapporteures veulent croire que le renforcement de l'enseignement alimentaire à l'école jouerait un rôle plus sûr dans la diffusion des messages de prévention au sein de la famille.
Ces travaux semblent pointer vers l'idée qu'il conviendrait d'adapter les messages généraux aux pratiques effectives des populations et aux réalités locales . Le PNNS 4 prévoit certes d'adapter les nouvelles campagnes aux enfants, aux femmes enceintes, aux femmes allaitantes et aux personnes âgées. De telles adaptations locales devraient être envisagées plus systématiquement. Pourraient être davantage pris en compte, par exemple, les spécificités alimentaires locales, la sociologie du territoire, ou encore la saisonnalité des produits. D'après la direction générale de l'outre-mer, les messages ne sont pas toujours bien compris par tous compte tenu de la pratique de langues locales ou de l'illettrisme. L'ARS de la Martinique abonde en ce sens en indiquant que le recours au créole pourrait faciliter la diffusion des messages de santé publique.
2. Pour une lutte plus ambitieuse contre la sédentarité
Les constats frappants de l'augmentation de la sédentarité et du déséquilibre énergétique de la population, exposés en première partie de ce présent rapport, appellent des mesures fortes en distinguant l'encouragement à la pratique sportive et celui en faveur de l'activité physique.
Si la pratique régulière d'un sport est une recommandation importante, il ressort des auditions menées par les rapporteures qu'elle peut être redoutée par une partie de la population, dont celle qui, justement, en raison du surpoids ou de l'obésité, se trouve la plus éloignée de l'activité sportive. Encourager le sport ne doit donc pas éclipser la nécessité première et plus accessible de réduire les temps quotidiens de passivité. Le quatrième volet du PNNS prévoit de nombreuses actions pour lutter contre la sédentarité dont toutes n'ont pas encore abouti.
a) Construire un environnement favorable à l'activité physique
Les travaux de l'Anses insistent sur la nécessité de construire un environnement global favorable à la réduction de la sédentarité 163 ( * ) . La promotion de l'activité physique doit donc être menée dans tous les contextes : travail, trajets, lieu de vie, loisirs.
Les entreprises ont toute leur part à prendre pour réduire les comportements sédentaires en diffusant à tout le moins les bonnes pratiques pour augmenter la fréquence des pauses actives de leurs employés voire en organisant ces temps d'activité physique. Aymeric Dopter, adjoint à la chef d'unité d'évaluation des risques liés à la nutrition de l'Anses, a souligné que l'organisation spatiale des locaux professionnels peut être conçue de telle sorte que les individus ne demeurent pas dans des périodes sédentaires prolongées. Les entreprises peuvent d'ailleurs contractualiser avec les ARS leurs engagements en signant et en mettant en place la charte « entreprise active du PNNS » prévu dans le PNNS 4.
Les collectivités territoriales ont un rôle prépondérant à jouer par l'aménagement urbain , comme il est exposé plus loin dans ce rapport 164 ( * ) . L'organisation de l'espace public détermine l'usage des mobilités actives (cyclisme, marche). Des initiatives en coopération entre les services déconcentrés de l'État et les collectivités sont également à noter. En 2022, l'ARS et l'Ireps de Martinique lancent le programme « La Martinique bouge » relayé par les collectivités locales appelant à une mobilisation de la société civile. Dans le cadre de ce dispositif original, un concours grand public de slogans ou éléments visuels de promotion de l'activité physique, un concours de création musicale et enfin des défis chorégraphiques entre structures (écoles, associations, administrations publiques...) sur la musique lauréate seront organisés.
b) Agir spécifiquement en milieu scolaire
Conformément aux annonces du Gouvernement, une circulaire du ministère de l'éducation nationale de la jeunesse et des sports de janvier 2022 à destination des recteurs d'académie et des chefs d'établissements scolaires prévoit trente minutes d'activité physique quotidienne (30' APQ) dans les écoles 165 ( * ) . Le Gouvernement souhaite ainsi mettre à profit l'enthousiasme entourant l'organisation en France des Jeux olympiques de 2024 pour inciter les élèves à se dépenser physiquement. Un objectif intermédiaire de 50 % d'écoles mobilisées a été fixé pour la rentrée 2022 pour atteindre la généralisation de 30' APQ d'ici à la rentrée 2024.
Des conventions entre le ministère et les
fédérations sportives devraient aider aux déploiements de
cette mesure. La démarche « Une école
- Un
club »
166
(
*
)
doit permettre à chaque école de nouer un partenariat avec une
association sportive de proximité.
Les rapporteures prennent
acte avec satisfaction de cette mesure et encouragent son extension au plus
vite dans toutes les écoles.
En outre, le développement
de cette mesure doit être accompagné de communication ou de
formation auprès des enseignants sur les méfaits de la
sédentarité des enfants. C'est ainsi le cas du programme des
« écoles caramboles » déployé dans les
Antilles et en Guyane qui mêle action en faveur de la qualité
nutritionnelle des repas et promotion de l'activité physique.
Les « écoles Carambole » pour réduire l'obésité infantile en outre-mer
En Guadeloupe, Martinique et en Guyane, les « écoles Carambole » sont un exemple de programme de prévention du surpoids et de l'obésité infantiles, coordonné depuis 2005 par les Ireps des collectivités. Il présente comme objectif une réduction de 20 % de la consommation de produits riches en glucides simples ajoutés et une augmentation de l'activité physique des enfants . Le programme prévoit plusieurs actions comme une session de 6 heures à 12 heures de formation des enseignants aux repères nutritionnels et d'activité physique, une rencontre des parents avec des professionnels de la nutrition et de l'activité physique mais aussi un état des lieux pour chaque école engagée sur « l'offre alimentaire (points d'eau accessibles, offre en fruits, études et affichage des menus, des collations...) et l'offre en activité physique (espaces disponibles, équipements et matériels d'activité physique, possibilité de se rafraîchir sur place...) ». Le programme permet aussi de financer l'achat de petits équipements sportifs.
En Martinique, de 2016 à 2019, le programme a pu se déployer dans quatre écoles maternelles touchant 800 enfants de 3 à 5 ans. Au cours de la période 2020-2023, le programme devrait être étendu à 16 écoles, maternelles et élémentaires.
III. RENDRE L'ENVIRONNEMENT ALIMENTAIRE PLUS SAIN
La lutte contre l'obésité en France a privilégié pendant longtemps une approche centrée sur les individus au moyen d'incitations ou de recommandations. Or l'efficacité des messages sanitaires et des guidages des consommateurs varie selon les catégories socioprofessionnelles des personnes ciblées. Les maigres résultats et l'accroissement des inégalités qui résultent de cette approche plaident en faveur d'actions de transformation de l'environnement devenu obésogène . Comme le souligne la sociologue Faustine Régnier, « l'approche centrée sur les comportements individuels ne saurait suffire. Dans un contexte d'inégalités sociales croissantes, [...] le maintien de l'intervention de l'État s'avère ici indispensable, en termes d'information, de régulation et de mise en place de politiques collectives. »
A. RENFORCER LA RÉGLEMENTATION SUR LA COMPOSITION NUTRITIONNELLE DES ALIMENTS
1. Les limites du volontariat des industriels
a) Les efforts des industriels dissuadés par la demande alimentaire
La qualité nutritionnelle moyenne d'un secteur peut provenir :
- d'une évolution de la qualité nutritionnelle des aliments du côté de l'offre grâce à des efforts de reformulation des produits de la part des industriels ou du renouvellement de l'offre avec l'arrivée sur le marché de nouveaux aliments ;
- d'une évolution de la demande des consommateurs qui peuvent opérer des substitutions au sein de la famille d'aliments.
Les analyses de l'Oqali sont éclairantes à ce sujet, en mettant en exergue les tendances portées par la demande sur une famille de produits. Le choix des consommateurs tend à déjouer les efforts d'amélioration de la composition nutritionnelle des produits en se reportant vers des produits moins sains. À titre d'illustration, c'est ainsi que pour le secteur des biscuits et gâteaux industriels, l'Oqali note qu'en 2011 et 2018, « les substitutions réalisées par les consommateurs, au sein des produits existants les deux années, vont à l'encontre des recommandations nutritionnelles pour l'ensemble des nutriments étudiés » 167 ( * ) (matières grasses, acides gras saturés, sucres, sel et fibres). Plus particulièrement mise en cause en ce qui concerne l'obésité, la teneur moyenne en sucre de cette famille d'aliments reste quasiment stable sous l'effet de deux forces opposées que sont la réduction de la teneur des produits mais une évolution contradictoire des préférences des consommateurs.
Évolution des teneurs moyennes
pondérées entre 2011 et 2018
et contribution des effets
à l'oeuvre
Source : Rapport précité de l'Oqali
Alors que les messages sanitaires de santé publique ont su trouver un écho dans la société (voir supra ) et en dépit de l'essor des préoccupations nutritionnelles d'une partie des consommateurs, comme en témoigne le succès des applications de conseil nutritionnel, la demande alimentaire agrégée n'agit pas nécessairement comme une force motrice de l'amélioration de la qualité nutritionnelle . Par conséquent, les industriels n'ont que peu d'intérêt à réduire individuellement la quantité de sucre ou de matières grasses de leurs produits. Ils risqueraient de perdre des parts de marché au profit de leurs concurrents ne s'engageant pas dans une telle démarche.
C'est pour encourager aux efforts collectifs et éviter les phénomènes de « passagers clandestins » soulignés par la DGAL aux rapporteures que la voie des accords collectifs dans lesquels une part significative des entreprises d'un secteur s'engagent a été retenue dans le PNA 3 et le PNNS 4 (voir infra ).
b) L'autorégulation de l'offre alimentaire par les engagements volontaires : une chimère ?
(1) Le principe d'engagement volontaire : chartes et accords collectifs
Absente du premier PNNS, la responsabilisation des industriels pour transformer l'offre alimentaire est une approche retenue à compter du second volet du PNNS (2006-2010) et du premier PNA en 2010. Plusieurs instruments sont alors conçus. D'une part, les chartes d'engagements volontaires en progrès nutritionnel promues par le PNNS 2 permettent à des entreprises de voir leurs engagements approuvés par un comité de validation. En contrepartie, les industriels peuvent valoriser leurs efforts par une communication appuyée par les pouvoirs publics. Un référentiel de 2007 mis à jour en 2012 fixe la procédure de validation des chartes et les critères minimaux devant être respectés. Cette démarche a connu un certain succès auprès des industriels avec trente-sept chartes signées de 2008 à 2012 168 ( * ) , avant que le volontariat des industriels ne se raréfie.
D'autre part, ces chartes individuelles ont été complétées par des accords collectifs dans le cadre du PNA . La loi du 27 juillet 2010 de modernisation de l'agriculture et de la pêche 169 ( * ) a conféré une base légale aux accords collectifs par lesquels les opérateurs concernés pour une famille de produits s'investissent dans une « évolution favorable de la qualité nutritionnelle des denrées, tout en prenant en compte leur qualité gustative ainsi que leurs conditions de production et de commercialisation » . Ces accords doivent « fix [er] des objectifs à atteindre en matière de qualité nutritionnelle, conformément aux orientations définies dans le cadre du programme national relatif à la nutrition et à la santé » 170 ( * ) . Pensés pour engager des parts de marché plus importantes de chaque filière alimentaire, les accords collectifs n'ont pourtant pu concerner qu'une seule entreprise.
Comme pour les chartes, après une première vague de contractualisation, avec par exemple les secteurs des boissons rafraichissantes sans alcool, de la charcuterie, de la boulangerie artisanale, le mouvement s'est essoufflé.
(2) Le bilan peu probant du volontariat
Plusieurs missions, dont la mission de l'IGAS d'évaluation des PNNS 2 et 3 en 2016 et la commission d'enquête sur l'alimentation industrielle de l'Assemblée nationale en 2018, ont jugé insatisfaisant le recours au volontariat comme levier de transformation de l'offre alimentaire . L'Oqali en 2012 notait ainsi que les « reformulations proposées dans le cadre des chartes d'engagements volontaires de progrès nutritionnel engendrent des variations d'apports moyens statistiquement significatives, mais qui néanmoins demeurent modestes en raison de la part de marché encore faible des produits faisant l'objet de chartes ». En outre, l'ambition d'origine de certains engagements apparaissait trop faible au regard des enjeux.
L'évaluation menée pour chaque engagement mis en place n'a pas été à la hauteur en dépit de la mission confiée à l'Oqali de vérifier si les objectifs assignés aux accords collectifs sont atteints 171 ( * ) . Ce dernier n'a pas été en mesure de publier de telles évaluations. L'accord collectif dans le secteur des boissons rafraîchissantes est à ce titre éclairant. Le syndicat s'engageait à diminuer de 5 % le taux de sucre moyen de l'ensemble des boissons du secteur de 2010 à 2015. L'Oqali n'a toutefois pas publié d'analyse sur ce secteur depuis un rapport de 2015 retraçant les évolutions entre 2010 et 2013 172 ( * ) .
Dans son rapport sur l'obésité, la Cour des comptes qualifie donc de « tentative décevante » le recours au volontariat 173 ( * ) . Si les rapporteures reconnaissent l'importance du tournant effectué en 2007 par le second PNNS, lequel, pour la première fois, s'intéressait à l'offre alimentaire, elles souscrivent aux constats d'un bilan insuffisant des engagements volontaires . Dès lors, il semble que la transformation de l'offre alimentaire ne puisse s'effectuer sans contrainte des pouvoirs publics.
(3) Une relance des accords collectifs certes plus ambitieuse mais pour laquelle le scepticisme reste permis
Le PNNS 4 et le PNAN tirant les leçons des manquements mentionnés affichent une nouvelle méthode plus volontariste. En septembre 2021 a été publié un nouveau référentiel donnant le cadre des accords collectifs. Ces accords porteront sur les filières de produits tels que définies par l'Oqali. Les entreprises auront trois ans pour atteindre les objectifs de teneurs nutritionnelles qui, selon la DGAL, seront « basés sur les travaux d'expertise de l'Anses afin d'obtenir des engagements à la hauteur des enjeux de santé publique ».
À la différence des accords collectifs de première génération, la réduction des teneurs en sel, sucre et acides gras saturés ne pourra être « compensée par une augmentation du nombre ou de la quantité d'additifs dans la recette ». Un accord collectif devra concerner 80 % du secteur pour être représentatif et être validé. Il est à noter également qu'une entreprise engagée sur une famille de produits doit respecter un même seuil pour l'ensemble des produits de cette famille y compris ceux commercialisés en outre-mer.
Cette nouvelle méthode a été inaugurée par la conclusion d'un accord sur la réduction de la teneur en sel dans la filière de la boulangerie (voir encadré ci-dessous). Bien que ne concernant pas directement la lutte contre l'obésité, les rapporteures ne peuvent que saluer la conclusion d'un tel engagement.
L'accord sur la réduction du sel dans les pains
Le 3 mars 2022 a été signé l'accord sur la réduction du sel dans la filière de la boulangerie conformément aux mesures explicitées par le PNNS 4. Cet accord dont l'ensemble des acteurs de la filière de la boulangerie, y compris les représentants des artisans boulangers, des meuniers et des distributeurs 174 ( * ) , est partie contractante a donc été négocié pendant plus de trois ans.
Compte tenu de la diminution des risques de tension artérielle, d'accident vasculaire cérébral ou encore d'infarctus du myocarde qu'une baisse de la consommation de sel permet, les entreprises de la boulangerie se sont engagées à réduire progressivement les seuils maximaux de sel dans les différents types de pain (voir ci-dessous pour les pains de mie). En moyenne, l es teneurs devraient baisser de 10 % d'ici 2025 .
Exemple des seuils maximaux négociés dans les pains de mie
Source : Communiqué de presse du ministère de l'agriculture et de l'alimentation
Les engagements nutritionnels feront désormais l'objet d'un suivi renforcé au moyen d'audits dont les résultats seront communiqués à l'Oqali chargé de suivre les résultats de ces « accords collectifs renouvelés ». La DGAL a confirmé aux rapporteures qu'« en cas de non atteinte des engagements des filières, la voie réglementaire pourra être envisagée ». Cette menace d'un recours à l'outil réglementaire facilite sans doute l'adhésion des industriels.
Le nouveau cadre dans lequel s'inscrit la contractualisation d'engagements du secteur agroalimentaire corrige des insuffisances et semble plus contraignant pour les industriels.
Toutefois, les rapporteures ne partagent pas l'optimisme affiché après un bilan si mitigé de la démarche d'engagement volontaire . Ainsi que l'Oqali le souligne au sujet de l'accord sur la réduction du sel : « il s'agit d'un exemple à suivre mais qui illustre aussi la difficulté de mettre en place de telles chartes d'engagement, avec des discussions très longues ». Eu égard à l'urgence, il convient au contraire d'envisager dès à présent des teneurs limites fixées réglementairement .
2. La réglementation : une piste à ne plus écarter
Les engagements volontaires par les PNNS successifs découlaient d'une volonté très claire de ne pas fixer unilatéralement des teneurs nutritionnelles maximales. Le référentiel du 28 novembre 2013 donnant le cadre des accords collectifs du PNA soulignait l'esprit de cette démarche : « [il a] été jugé plus pertinent de laisser les secteurs professionnels faire des propositions sur les objectifs qu'ils souhaitent atteindre, de façon à ne pas bloquer des dynamiques même naissantes, tout en garantissant un impact qui puisse être jugé suffisant » 175 ( * ) . Cette approche, qui certes a été infléchie depuis le quatrième PNNS, a participé selon les rapporteures à une forme d'inertie constatée dans la transformation de l'offre alimentaire.
a) La composition des denrées alimentaires
Le dernier PNNS prévoit, donc, que des seuils maximaux soient fixés au besoin par la loi ou le règlement si les industriels échouaient à s'engager dans une recomposition de leurs gammes de produits alimentaires.
Les rapporteures estiment que la fixation de ces teneurs ne doit pas seulement être une menace lointaine et peu crédible dans le jeu de négociation avec l'industrie agroalimentaire. La réglementation trouve toute sa place parmi les politiques publiques collectives de transformation de l'offre alimentaire. La fixation de seuils maximaux de teneurs nutritionnelles scientifiquement mises en cause dans le déclenchement de l'obésité ne doit plus être exclue des moyens à la disposition des pouvoirs publics. « Considérant l'efficacité limitée des chartes de diminution volontaire », le rapport d'expertise sur le sucre de l'Anses recommandait aux pouvoirs publics en 2016 « d'envisager la mise en place de mesures réglementaires ciblées sur les principaux vecteurs de sucres ajoutés afin d'agir dans un calendrier maîtrisé, sur le nombre de produits concernés et le niveau de réduction des teneurs en sucres ajoutés » 176 ( * ) . Il conviendrait également d'établir que la diminution des teneurs en sucres et matières grasses ne pourra être compensée par des additifs, notamment les édulcorants.
Les rapporteures sont toutefois conscientes qu'une telle démarche doit être précédée de consultations avec les parties prenantes afin que ces teneurs puissent être adaptées à chaque famille de produits. Il est en particulier évident que les produits devant satisfaire à des normes comprises dans des cahiers de charges pour obtenir des labels comme les appellations d'origine protégée (AOP), contrôlée (AOC) ou une spécialité traditionnelle garantie (STG) ne seront pas soumis à des seuils contradictoires avec ces exigences. De même, certaines denrées alimentaires sont soumises à une composition règlementée pour prétendre à une dénomination. C'est ainsi le cas des confitures, marmelades ou des crèmes de marrons dont la teneur minimale en sucres est fixée par un décret du 14 août 1985 177 ( * ) .
La DGAL a indiqué aux rapporteures que « les accords collectifs n'ont pas pour objectif de cibler l'ensemble des familles de produits existants, mais de cibler de façon privilégiée à la fois les plus gros contributeurs aux apports en sel, sucre et gras, et les familles de produits pour lesquelles une marge de manoeuvre existe ». Cette même analyse peut être reprise pour la fixation de teneurs maximales par voie réglementaire plutôt que par contractualisation avec les industriels.
Sur la saisine de la DGS et de la DGAL, l'Anses a déterminé en 2021, par nutriment et famille d'aliments transformés suivie par l'Oqali, les conséquences de plusieurs scénarios retenant des seuils de reformulation plus ou moins contraignants pour les entreprises 178 ( * ) . Pour mener à bien ce chantier de définition de seuils maximaux, les pouvoirs publics pourront s'appuyer sur cet avis de l'Anses.
Proposition n° 12 : réglementer les teneurs en nutriments (sucres ajoutés, acides gras saturés et sel) de produits ciblés en raison de leur rôle dans le dépassement des apports recommandés et selon la marge de manoeuvre possible. (Parlement, Gouvernement)
b) Les stratégies de vente des produits
Même sensibilisés à la nutrition, les consommateurs font face à un environnement qui biaise leur rationalité par des stratégies commerciales dorénavant bien mises au jour. Les effets obésogènes de ces techniques de marketing ont été documentés ; une étude montre par exemple que les aliments transformés achetés à bas prix, et notamment par promotion, sont consommés plus rapidement que les autres 179 ( * ) . Pierre Chandon et Quentin André, spécialistes de marketing , indiquent dans une revue de littérature que « le prix réduit génère un effet d'aubaine (le produit n'ayant pas couté cher, il n'est donc pas nécessaire d'attendre une occasion particulière pour le consommer) qui augmente la fréquence de consommation, et donc l'apport calorique journalier » 180 ( * ) . De même, le placement des produits en grande surface n'est pas anodin. Les produits sucrés mis en avant aux abords des caisses de paiement ou des files d'attente incitent aux achats impulsifs. Les travaux sur une expérience naturelle montre que les achats de paquets réduits de chips, chocolats et confiseries ont été de 76 % moindre chez les magasins de grande distribution ayant cessé de les présenter à proximité des caisses en comparaison avec les autres supermarchés 181 ( * ) .
La possibilité de restreindre certaines de ces pratiques de marketing avait été évoquée par la Cour des comptes dans son rapport de 2019. Le Royaume-Uni peut, à ce sujet, faire figure de précurseur, certes en raison d'une problématique plus aiguë encore qu'en France . Dans un rapport au gouvernement britannique datant de 2015, l'agence Public Health England notait que le Royaume-Uni est le pays d'Europe le plus concerné par les promotions commerciales : elles seraient à l'origine d'une hausse de 6 % de la quantité de sucres achetée 182 ( * ) . Aussi était-il recommandé de réduire dans les commerces le nombre possible de promotions commerciales sur les produits trop sucrés et de réorienter ces offres vers les produits plus sains.
Après la mise en lumière des enjeux du surpoids et de l'obésité par la première vague épidémique de covid-19, cette option a été retenue par le gouvernement de Boris Johnson. Un plan ambitieux de lutte contre l'obésité a été annoncé et voté au Parlement avant que ne soit toutefois retardée l'entrée en vigueur de certaines dispositions (voir encadré ci-dessous).
Le plan de lutte contre l'obésité en Angleterre
Le Food (Promotion and Placement) (England) Regulations 2021 adopté par le Parlement britannique le 2 décembre 2021 a comme objectif de restreindre les promotions commerciales et les stratégies marketing sur les denrées alimentaires trop grasses, salées ou sucrées dans les entreprises de plus de 50 employés en Angleterre. Son entrée en vigueur prévue initialement en octobre 2022 a été en partie retardée d'un an ; le Premier ministre Boris Johnson ayant annoncé que les conditions n'étaient pas réunies dans un contexte inflationniste.
Ce premier volet de la loi interdit les promotions sur les quantités vendues c'est-à-dire toutes les promotions laissant suggérer qu'un produit est tout ou en partie gratuit. Il s'agit par exemple des offres commerciales accompagnées de slogans du type « deux pour le prix d'un » ou « + 30 % gratuit ». Sont aussi visées par cette interdiction les incitations financières sous la forme de points de fidélité gagnés par l'achat d'une de ces denrées. Avant son ajournement, l'entrée en vigueur au 1 er octobre 2022 devait être prolongée d'une période de transition jusqu'en 2023 pour permettre aux commerces d'écouler leurs stocks de produits.
La loi régule également l'emplacement des denrées alimentaires trop grasses, sucrées ou salées dans les magasins en interdisant de les positionner à des endroits stratégiques comme ceux :
- à moins de deux mètres des caisses de paiement ;
- à moins de deux mètres d'un emplacement de file d'attente ;
- aux angles des allées ;
- à l'entrée du magasin.
Toutefois, ni les commerces spécialisés dans les denrées alimentaires concernées par la restriction (pâtisserie, chocolatier, confiserie...) ni ceux ayant une superficie de moins de 2 000 pieds carrés (185,8 m²) ne sont soumis à cette réglementation. Les magasins ciblés sont donc les supermarchés et hypermarchés généralistes .
Exemple d'application donné par
le Gouvernement
pour l'encadrement des emplacements des produits trop
gras, sucrés ou salés
Source : Guide d'application du gouvernement britannique 183 ( * )
En rouge apparaissent les zones prohibées aux produits ciblés en raison de leur proximité aux caisses de paiement ou de l'allée dédiée à la file d'attente.
La même interdiction s'applique aux sites internet d'achat de denrées alimentaires à l'instar de ceux permettant de faire ses courses en ligne. Sont ainsi prohibées les offres sur la nourriture de faible qualité nutritionnelle sur les pages d'accueil, sur les pages de type « pop-up », lorsque l'aliment recherché n'appartient pas à la même famille de produit, sur les pages « vos produits favoris » ou « recommandé pour vous ».
Exemple d'application de l'interdiction frappant les
incitations en ligne
à l'achat de produits trop gras, sucrés
ou salés
Source : Guide d'application du gouvernement britannique
En cas de manquement, les agents contrôleurs ont été appelés à faire preuve de pédagogie auprès des commerçants avant de leur notifier formellement la non-conformité à la réglementation. Enfin, en dernier recours des sanctions judiciaires ou administratives, au moyen d'une pénalité financière de 2 500 livres, sont possibles.
Source : Commission des affaires sociales d'après le guide du gouvernement britannique
Les rapporteures estiment que la France pourrait s'inspirer de l'exemple britannique dans la lutte menée contre l'obésité. Elles recommandent ainsi d' encadrer les promotions alimentaires et les stratégies marketing mises en oeuvre par la grande distribution pour inciter les consommateurs à acheter des produits trop gras ou trop sucrés. Ces stratégies devraient au contraire être réservées aux produits ayant un intérêt nutritionnel marqué.
Proposition n° 13 : interdire, sur l'exemple anglais, les promotions commerciales en grande distribution sur une liste de produits trop sucrés, salés ou gras ainsi que les stratégies marketing incitant à leur achat (emplacements délibérés dans les magasins). (Parlement, Gouvernement)
c) Les normes imposables à la restauration collective
Des normes légales et réglementaires régissent la qualité nutritionnelle et la composition des repas servis en restauration collective. L'article L. 230-5 du code de la pêche rurale et maritime dispose ainsi que les gestionnaires publics et privés des services de restauration scolaire et universitaire ainsi que de nombreux services publics 184 ( * ) « sont tenus de respecter des règles, déterminées par décret, relatives à la qualité nutritionnelle des repas qu'ils proposent et de privilégier, lors du choix des produits entrant dans la composition de ces repas, les produits de saison ». Les conditions permettant d'atteindre l'objectif de qualité nutritionnelle dans les différents lieux de restauration collective ont été décidées par décret, eux-mêmes précisés par des arrêtés se fondant sur les recommandations relatives à la nutrition du groupe d'étude des marchés de restauration collective et de nutrition (GEMRCN) 185 ( * ) .
Les attentes de la part de la restauration collective ont été rehaussées depuis les états généraux de l'alimentation et la loi dite « Egalim 1 » du 30 octobre 2018 186 ( * ) . Outre l'opportunité de transformer l'offre alimentaire de nombreux usagers, il s'agit, comme le syndicat national de la restauration collective (SNRC) l'a précisé aux rapporteures lors de son audition, d'une question d'exemplarité pour ainsi changer les comportements individuels par un effet d'entraînement.
La loi Egalim renforce les critères de qualité, d'origine ou de durabilité s'imposant à l'offre de repas de la restauration collective dont est responsable une collectivité publique. Ces normes ont ensuite été étendues à la restauration collective privée par la loi dite « Climat » 187 ( * ) .
Les conditions s'appliquant à la restauration collective
L'article L. 230-5-1 du code rural et de la pêche maritime prévoit entre autre que les repas devront être composés pour au moins 50 % de leur valeur de produits respectant une des conditions suivantes :
- produits acquis selon des modalités prenant en compte les coûts imputés aux externalités environnementales liées au produit pendant son cycle de vie ;
- produits issus de l'agriculture biologique ou bénéficiant d'autres labels subordonnés au respect de la qualité des produits ou la préservation de l'environnement ;
- produits bénéficiant de l'écolabel « Pêche durable » ;
- produits bénéficiant du symbole graphique européen octroyé aux produits des régions ultra-périphériques de l'Union européenne ;
Depuis le 1 er janvier 2022, les repas doivent également intégrer une part de 20 % en valeur de produits issus du commerce équitable ou d'un projet alimentaire territorial (PAT).
Enfin, l'article L. 230-5-4 du code rural et de la pêche maritime issu de la loi Egalim oblige les gestionnaires à présenter un « plan pluriannuel de diversification de protéines incluant des alternatives à base de protéines végétales dans les repas qu'ils proposent » . La loi Egalim a introduit une expérimentation d'un menu végétarien proposé au moins une fois par semaine dans la restauration scolaire 188 ( * ) que la loi Climat a pérennisée. Cette dernière a également ouvert une nouvelle expérimentation d'un menu végétarien proposé tous les jours aux élèves pour les collectivités territoriales volontaires uniquement.
Ces réformes ont été rappelées aux rapporteures par les différentes parties prenantes comme des éléments importants à prendre en compte dans le cadre d'une mission d'information relative à la lutte contre l'obésité. Or l'ensemble des réglementations imposées à la restauration collective résultant des lois Egalim et Climat, pour positives et ambitieuses qu'elles soient afin de répondre, notamment, à des enjeux de durabilité, ne gagnent rien à s'avancer sous la bannière de la lutte contre l'obésité . Les rapporteures rappellent par exemple qu'il serait spécieux d'assigner directement un objectif de réduction de l'obésité aux menus végétariens ou aux produits issus de l'agriculture biologique.
Comme l'a souligné Gilles Pérole, co-président du groupe de travail alimentation de l'Association des maires de France et des présidents d'intercommunalité (AMF), l'obligation de servir un menu végétarien une fois par semaine dans les restaurants scolaires a pris de court les gestionnaires qui ont dû mettre en place des solutions peu satisfaisantes. Sous couleur de progrès en faveur d'une alimentation saine, les collectivités ou leurs prestataires ont été parfois contraints de se tourner vers des produits industriels ultra-transformés dont la qualité nutritionnelle reste douteuse. Ce risque est pointé par le rapport d'évaluation de l'expérimentation des menus végétariens du conseil général de l'alimentation, de l'agriculture et des espaces ruraux (CGAAER) qui recommandait un effort d'approvisionnement en produits bruts afin de « favoriser une cuisine de cuisinier plutôt que d'assemblage et [de] privilégier le ``fait-maison'' ». Il notait que « la difficulté à se procurer les denrées nécessaires [aux menus végétariens] , quel qu'en soit le motif, ouvre la voie à la solution de facilité qu'est l'achat de produits ultra-transformés, faciles à trouver, mais dont les qualités nutritionnelles ne font pas encore l'unanimité, voire sont considérés comme perturbateurs endocriniens » 189 ( * ) . Dans un premier avis de 2020 sur les menus végétariens, l'Anses jugeait pertinent de mettre en place un indicateur évaluant, pour l'ensemble du menu végétarien, les teneurs en acides gras saturés ou insaturés, en sucres, sel, en calcium et fer 190 ( * ) .
L'application des lois Egalim et Climat requiert des mesures que la DGAL, en charge de leur pilotage, a rappelées aux rapporteures. Parmi elles se trouve l'actualisation des règles nutritionnelles et la diversification des sources de protéines en restauration scolaire, à travers la mise à jour de l'arrêté du 30 septembre 2011 qui encadre la fréquence de service des plats et les grammages des produits prêts à consommer en restauration scolaire 191 ( * ) . Le ministère de l'agriculture et de l'alimentation s'appuie pour cela sur les recommandations du nouveau conseil national de la restauration collective. Sont également prévus un guide de recommandations actualisant le guide du GEM-RCN paru en 2015, un livret de recettes végétariennes adaptées à la restauration collective ou un guide pédagogique pour la formation initiale des cuisiniers.
Les rapporteures ne peuvent qu'attirer l'attention du pouvoir réglementaire sur l'importance d'actualiser les grammages et teneurs des différents nutriments et de réduire la place prise par les produits ultra-transformés dans la restauration collective afin de tenir compte des enjeux de santé publique. De toute évidence, les avancées des lois Egalim et Climat ne sont pas incompatibles avec la lutte contre l'obésité, pour peu que les exigences de qualité nutritionnelle ne soient pas sacrifiées .
B. MIEUX MOBILISER LA FISCALITÉ SUR LES PRODUITS ALIMENTAIRES
1. La fiscalité : un outil pour agir sur l'offre alimentaire
a) L'émergence d'une fiscalité nutritionnelle
L'OMS a suggéré de recourir à l'outil fiscal pour améliorer l'offre alimentaire pour la première fois en 2004 dans sa stratégie mondiale pour l'alimentation, l'exercice physique et la santé 192 ( * ) . Elle a depuis réitéré et affiné ses recommandations en faveur de droits d'accises sur les aliments transformés à la composition nutritionnelle trop sucrée, grasse ou salée 193 ( * ) . En effet, selon le professeur d'économie Fabrice Etilé, entendu par les rapporteures en audition, « les taxes peuvent changer les comportements alimentaires, sans doute plus significativement que l'information. En altérant la structure des prix relatifs, elles modifient les coûts immédiats des diverses options de choix, alors que l'information ne porte que sur les conséquences de ces options dans un avenir souvent très éloigné et incertain. » 194 ( * )
Dès les années 2010, la fiscalité est utilisée pour juguler l'épidémie d'obésité avec plus ou moins de réussite. En 2011, la Hongrie met en place une taxe forfaitaire de 0,04 euro environ sur les produits alimentaires riches en sucre et en sel. D'autres pays ont suivi cet exemple (voir graphique ci-après).
Source : Anne Marie Thow, Holly L. Rippin, Georgina Mulcahy, Keeva Duffey, Kremlin Wickramasinghe, Sugar-sweetened beverage taxes in Europe : learning for the future , février 2022
La France a choisi de mettre en place une taxe en 2012 sur les sucres ajoutés des boissons sucrées. Cette taxe se présentait sous la forme d'un droit d'accise forfaitaire de 7,53 euros par hectolitre. La loi de financement de la sécurité sociale pour 2018 195 ( * ) a modifié la contribution sur les boissons sucrées en rendant son barème progressif en fonction de la quantité de sucres ajoutés (voir tableau ci-dessous).
|
Quantité de sucre
(en kg de sucres ajoutés
|
Tarif applicable (en euros par hl de boisson) |
|
Inférieure ou égale à 1 |
3,12 |
|
2 |
3,64 |
|
3 |
4,15 |
|
4 |
4,67 |
|
5 |
5,71 |
|
6 |
6,75 |
|
7 |
7,79 |
|
8 |
9,86 |
|
9 |
11,94 |
|
10 |
14,01 |
|
11 |
16,08 |
|
12 |
18,16 |
|
13 |
20,24 |
|
14 |
22,31 |
|
15 |
24,39 |
Source : Article 1613 ter du code général des impôts
b) Les effets à bien prendre en compte
L'intérêt d'une fiscalité nutritionnelle dans la lutte à long terme contre l'obésité a été identifié par la littérature économique . De nombreuses études démontrent les effets négatifs d'une taxation sur le volume des ventes de denrées alimentaires de faible qualité nutritionnelle. Ainsi l'introduction de la taxe sur les boissons sucrées en France en 2012 a-t-elle mis fin au dynamisme des ventes des sodas et autres boissons similaires constatées les années précédentes (voir tableau ci-dessous). Un effet direct des taxes nutritionnelles sur la consommation calorique a également pu être mis en lumière. Une étude montre ainsi qu'une taxe hypothétique de 20 % appliquée à la composition nutritionnelle des boissons sucrées d'un panel représentatif de pays conduirait par exemple à une baisse journalière moyenne de 34 à 47 calories pour les adultes et 40 à 51 calories pour les enfants 196 ( * ) .
Évolution des volumes de ventes des boissons rafraîchissantes sans alcool
|
2010 |
2011 |
2012 |
|
|
Volume
|
4 130 |
4 302 |
4 149 |
|
Évolution annuelle |
+ 4,1 % |
- 3,5 % |
Source : Rapport Daudigny-Deroche, d'après les chiffres du syndicat national des boissons rafraîchissantes
Toutefois, l'efficacité de la taxe dépend de sa saillance, laquelle varie elle-même en fonction :
- du taux de la taxe, les effets attendus étant minimes en deçà d'un certain seuil (voir infra ) ;
- de la transmission de la taxe aux consommateurs, les entreprises pouvant choisir plusieurs stratégies dont une moindre augmentation du prix au détriment de leurs marges.
Le principal effet indésirable de la fiscalité nutritionnelle demeure toutefois son caractère régressif . L'incidence d'une telle imposition pèse plus fortement sur les catégories socioprofessionnelles les plus précaires. D'une part, ces dernières sont susceptibles de consommer davantage que les classes supérieures les produits taxés. D'autre part, elles consacrent à l'alimentation une proportion plus importante de leur budget. De cette iniquité sociale découle un risque d'impopularité comme le montre l'exemple du Danemark, où un droit d'accise sur les graisses saturées fut mis en place en 2011 avant d'être très vite supprimé. Fabrice Etilé note toutefois que « sur le long terme, une taxe peut finir par être acceptée parce qu'elle modifie progressivement les habitudes de consommation [et] qu'elle devient de moins en moins saillante [...] » 197 ( * ) .
Toutefois, ainsi que le rappelle l'Oqali, s'appuyant sur les recherches de l'Inrae, les taxes sont « progressives sur le plan des impacts de santé , car les catégories à plus faibles revenus voient baisser leurs apports en sucre de façon plus forte ». Il convient également de garder en mémoire les effets de substitution qui restent difficile à évaluer avant l'instauration d'une taxe. Dans son rapport, le HCSP rappelle qu'une politique fiscale efficace cible « précisément certaines variétés de produits à l'intérieur de chaque catégorie de produits [...] et ce d'autant plus [...] [que] les aliments ciblés ont des substituts proches de meilleure qualité nutritionnelle » vers lesquels se reportent donc les consommateurs.
2. Rendre plus cohérente la fiscalité sur les boissons sucrées
La commission des affaires sociales s'est saisie de la fiscalité comportementale en 2014. Dans leur rapport fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale, Yves Daudigny et Catherine Deroche dressent des constats et formulent des propositions qui conservent toute leur pertinence 198 ( * ) . Les rapporteures de la présente mission d'information regrettent que des recommandations, pourtant prioritaires, soient toujours inappliquées aujourd'hui .
a) Un régime fiscal incohérent
En tout premier lieu, les rapporteurs de la Mecss constataient en 2014 l'incohérence du régime de TVA, qui accorde un taux réduit à des aliments pourtant frappés de la taxe sur les boissons sucrées en raison de leurs effets néfastes sur la santé. « Il ne paraît pas logique de faire bénéficier d'un “taux réduit” de TVA les produits faisant par ailleurs l'objet d'une contribution de santé publique » 199 ( * ) .
Le droit de l'Union européenne, en harmonisant les régimes de TVA, a prévu un taux normal ne pouvant être inférieur à 15 % tout en l'assortissant d'une dérogation. L'article 98 de la directive 2006/112/CE prévoit en effet un taux réduit qui ne peut être inférieur à 5 % 200 ( * ) . Ce taux réduit est applicable, à la discrétion des États membres, sur une liste de biens et services limitativement énumérées par l'annexe III de la directive dont les « denrées alimentaires (y compris les boissons, à l'exclusion, toutefois, des boissons alcooliques) destinées à la consommation humaine et animale » .
Un taux réduit de 5,5 % s'applique bel et bien à l'ensemble des boissons non alcoolisées y compris les boissons sucrées, conformément au premier alinéa du 1° du A de l'article 278-0 bis du code général des impôts . Cette dérogation, qualifiée à juste titre d'« avantage fiscal » par les rapporteurs de la Mecss, brouille les incitations envoyées aux consommateurs en amoindrissant l'effet-prix voulu par les droits d'accises. Ce paradoxe n'a pas été corrigé en dépit de la réforme de la fiscalité sur les boissons sucrées intervenue en 2018. D'autres incohérences du régime fiscal sur les denrées alimentaires relevé par le rapport de 2014 n'ont pas non plus été amendées.
Sans indexer purement et simplement le taux de TVA aux qualités nutritionnelles des produits alimentaires, il conviendrait d'engager une revue du régime de TVA pour supprimer les incohérences comme y invitait le rapport Daudigny-Deroche.
Proposition n° 14 : mettre fin aux incohérences fiscales, en particulier liées à la TVA, au regard des caractéristiques nutritionnelles des denrées alimentaires, comme le préconisait le rapport Daudigny-Deroche de 2014. (Parlement)
b) Une taxation de la quantité de sucres à bien évaluer
La réforme de 2018 de la taxe sur les boissons sucrées a constitué une évolution positive . D'une part, la taxe dans sa nouvelle forme exerce une pression à la reformulation sur les industriels. Ces derniers sont incités à réduire la quantité de sucres ajoutés de leurs produits et ainsi de diminuer le fardeau de la taxe affectant leur profit. D'autre part, si la taxe est correctement répercutée sur les prix à la vente, l'effet-prix devrait guider les consommateurs vers des boissons de substitution moins taxées et donc moins sucrées. Ces éléments ont conduit le Sénat et la commission des affaires sociales à être favorable à l'évolution de cette taxe.
Le quatrième volet du PNNS prévoit une évaluation de la taxe nutritionnelle appliquée depuis 2018. Cette évaluation confiée à un consortium de recherche réunissant l'EHESP, PSE, l'Inrae, l'Université Sorbonne Paris Nord et l'Université de Nantes n'a pas encore abouti à la date de rédaction de ce rapport 201 ( * ) . Toutefois, la Cour des comptes, dans son rapport de 2019, pointait déjà certains effets identifiés à savoir que « la progressivité du barème a déjà conduit certains opérateurs à réduire la teneur en sucres de leurs boissons » ou bien à réduire la taille des bouteilles de boisson afin de compenser l'augmentation des prix.
Dans l'attente d'une évaluation plus détaillée de la taxe nutritionnelle sur les boissons sucrées, les rapporteures n'ont pas souhaité formuler de recommandations. Plusieurs éléments seront probablement à prendre en considération.
D'abord, les taux actuels de la taxe ne sont pas très élevés . Ainsi que le note l'Adeic dans sa réponse au questionnaire adressé par les rapporteures, « une fiscalité qui fait évoluer les prix de quelques centimes d'euros n'est pas assez remarquable ». Le risque est donc que l'effet soit assez minime pour les consommateurs qui ne perçoivent pas la taxe. Cette intuition est d'ailleurs confirmée par la littérature scientifique. L'économiste Fabrice Etilé, entendu en audition, rappelle dans ses travaux qu' une augmentation du prix des boissons inférieure à 20 % n'induit que des effets faibles 202 ( * ) . Une autre revue de littérature fait apparaître le seuil de 10 % comme seuil à partir duquel un effet sur la consommation peut être significatif 203 ( * ) . Ces seuils sont donc bien supérieurs à la traduction dans les prix de la taxe française - de l'ordre de 4 centimes d'euros pour une bouteille de soda selon l'Adeic.
Ensuite, la fiscalité en vigueur s'applique à un périmètre assez restreint au regard des aliments pouvant être impliqués dans la dynamique de l'obésité en France. C'est la raison pour laquelle l'UFC-Que Choisir, entendue en audition par les rapporteurs, plaide en faveur d'un élargissement de l'assiette fiscale.
La taxe actuelle comporte en outre un barème en escalier relativement lisse (voir graphique infra ) qui limite les incitations. Si ce barème permet de réduire les effets de seuil, l'incitation à la reformulation semble moindre que pour la taxe britannique dont les paliers de taux davantage marqués incitent fortement à ne pas dépasser les seuils. L'exemple britannique est en effet inspirant au regard des résultats positifs obtenus selon les évaluations convergentes qui ont été menées. Une étude montre ainsi que la taxe mise en place en 2016 a été à l'origine d'une réduction de l'ordre de 30 % (soit 4,6 g par personne et par jour) du volume de sucre vendu dans les boissons sans alcool au Royaume-Uni 204 ( * ) . La part des boissons sucrées dépassant le seuil de 5 g pour 100 ml, à partir duquel les boissons sont frappées de la taxe, a chuté de 49 % en 2015 à 15 % en 2019 205 ( * ) .
Comparaison des taxes sur les boissons
sucrées
française (initiale et post-réforme) et
britannique
selon leur taux par quantité de sucres
ajoutés
Source : Document transmis par l'Oqali aux rapporteures
Précisons enfin que l'instauration d'une telle taxe nécessite, pour plus d'efficacité, de donner aux industriels la visibilité utile à la reformulation des produits - dans l'absolu, et par rapport à leurs concurrents. Fabrice Etilé fait à cet égard observer que la taxe britannique entrée en vigueur en 2018 avait été annoncée en 2016, quand la taxe proportionnelle française a été votée en cours d'examen du projet de loi de financement de la sécurité sociale.
3. Envisager la fiscalité sur les aliments ultra-transformés
La part exacte jouée par l'ultra-transformation des aliments dans l'épidémie d'obésité frappant les pays occidentaux mérite d'être évaluée scientifiquement plus en détail ainsi qu'il a été mentionné plus haut. De ces enseignements devra découler une adaptation des politiques publiques comme l'étiquetage des aliments les plus obésogènes au moyen d'un encadré noir accompagnant le Nutri-Score (voir supra ). Les rapporteures estiment que cet étiquetage des produits ultra-transformés doit être complété d'une taxation .
Plusieurs raisons justifient cette taxe. Tout d'abord, les produits transformés et ultra-transformés bénéficient d'un avantage en prix par rapport aux produits bruts aux qualités nutritionnelles pourtant bien meilleures. Fabrice Etilé indique ainsi que « le progrès technologique a non seulement contribué à une baisse du prix absolu des produits transformés, d'autant plus importante qu'ils sont plus élaborés, mais aussi à une baisse de leurs prix relativement à ceux des produits bruts ». Une taxe sur les produits ultra-transformés permettrait donc de réduire leur compétitivité procurée par l'innovation technologique et ainsi de réorienter une partie de la demande vers les produits bruts .
Un tel mécanisme variera toutefois selon l'élasticité de la demande à l'effet-prix et les comportements de substitution des consommateurs qui dépendent de nombreux autres facteurs (habitudes alimentaires, capacité ou préférence à consacrer davantage de temps à cuisiner, etc .). La théorie économique a identifié qu'une taxe comportementale est d'autant plus efficace qu'elle est saillante, c'est-à-dire transmise aux consommateurs mais également perçue par ces derniers. L'étiquetage spécifique des produits ultra-transformés et l'éducation des consommateurs à ce nouveau pictogramme pourra assurer une visibilité à cette fiscalité.
Cette taxation pourrait être progressive suivant une échelle de l'ultra-transformation, si cette dernière peut être établie par consensus scientifique. Un tel régime fiscal pourrait donc agir comme une pression à réduire les marqueurs d'ultra-transformation à la manière de la taxe sur les boissons sucrées incitant les industriels à réduire le sucre. Il s'agirait donc d'un outil de transformation de l'offre alimentaire.
Les rapporteures sont toutefois pleinement conscientes qu' une telle taxe serait régressive et accroîtrait les inégalités sociales déjà à l'oeuvre dans l'obésité. L'acceptation sociale de cette nouvelle imposition englobant une grande partie de l'offre alimentaire, qui plus est dans un contexte d'inflation des prix n'épargnant pas les produits bruts, serait donc difficile.
Dès lors, les rapporteures considèrent que cette taxation ne peut être envisagée que comme corollaire à la mise en place d'un chèque alimentaire sur les produits frais à destination des ménages aux revenus modestes comme il est proposé (voir supra ). Il est désormais admis que l'emploi cohérent des recettes générées par une taxation de santé publique conditionne fortement son efficacité et son acceptation ainsi que le rappelle l'OMS Europe dans une récente publication sur la fiscalité nutritionnelle 206 ( * ) .
Proposition n° 15 : envisager l'instauration d'une taxe sur les aliments ultra-transformés comme corollaire à la subvention des produits bruts à destination des ménages aux revenus modestes. (Parlement)
C. PLANIFIER UNE TRANSFORMATION LOCALE DE L'OFFRE ALIMENTAIRE
1. Faire des collectivités territoriales, des éléments moteurs d'une offre alimentaire saine
Les collectivités territoriales ont un rôle majeur dans la prévention nutritionnelle de l'obésité. Le programme Vivons en Forme (VIF) de l'association Fédérons les Villes pour la Santé (FLVS) a été précurseur pour mobiliser les communes ainsi que les établissements publics de coopération intercommunale (EPCI) et leur apporter un soutien dans leur politique de promotion de la santé. Les villes qui adhèrent au programme reçoivent des formations pour les agents et les élus ainsi que des outils clefs en main pédagogiques à destination des enfants et de leurs familles. Thibault Deschamps, président de l'association, et Flora Demory, responsable des partenariats et du développement, ont indiqué aux rapporteures en audition que des études ont pu montrer la diminution de l'obésité dans les communes engagées dans le programme 207 ( * ) .
Les collectivités territoriales disposent d'autres moyens de mettre en place une réponse collective à l'épidémie d'obésité sans nécessairement décliner à l'échelon local une politique descendante.
a) Se saisir des projets alimentaires territoriaux
La loi du 13 octobre 2014 d'avenir pour l'agriculture, l'alimentation et la forêt 208 ( * ) a créé les projets alimentaires territoriaux (PAT) dont l'objectif est de « rapprocher les producteurs, les transformateurs, les distributeurs, les collectivités territoriales et les consommateurs et [de] développer l'agriculture sur les territoires et la qualité de l'alimentation » 209 ( * ) .
Les projets alimentaires territoriaux
Prévus à l'article L. 111-2-2 du code rural et de la pêche maritime, les PAT sont « élaborés de manière concertée avec l'ensemble des acteurs d'un territoire et répondent à l'objectif de structuration de l'économie agricole et de mise en oeuvre d'un système alimentaire territorial ». Peuvent ainsi être à l'initiative de ces PAT des collectivités publiques (État, collectivités territoriales, établissements publics...) ou privées (associations, agriculteurs) qui formalisent leur partenariat par un contrat.
Les objectifs des PAT sont multiples : consolider les filières territorialisées et favoriser leur résilience économique et environnementale, participer à la lutte contre le gaspillage alimentaire et la précarité alimentaire, et au développement des circuits courts, en particulier relevant de la production biologique. Elles cherchent ainsi à organiser une alimentation locale, « saine, durable et accessible » .
Les PAT peuvent mobiliser des ressources publiques - crédits budgétaires des collectivités, crédits du fonds européen agricole pour le développement rural (Feader) ou du fonds européen de développement régional (Feder) - comme privées ou même générer leurs propres recettes.
Pour faire reconnaître comme PAT leur projet, les parties prenantes doivent répondre à un appel à labellisation du ministère de l'agriculture et de l'alimentation. En pratique, les porteurs de projet de ces PAT sont largement des collectivités territoriales qui bénéficient de l'appui du réseau national des projets alimentaires territoriaux chargé par la loi du 22 août 2021 dite « Climat et résilience » 210 ( * ) de construire des outils méthodologiques à leur service et de suivre le déploiement des PAT.
Dans le cadre du PNAN (2019-2023) a eu lieu en novembre 2021 le huitième appel à projets pour la labellisation de projets en PAT. Une enveloppe globale de 1,8 millions d'euros a ainsi été ouverte pour les lauréats réunissant des crédits du ministère de l'agriculture et de l'alimentation, de l'Ademe et du ministère des solidarités et de la santé. Les vingt-sept projets lauréats, qui peuvent bénéficier d'une subvention jusqu'à 100 000 euros, auront une durée de 36 mois. Au 1 er avril 2022, un total de 373 PAT était ainsi reconnu par le ministère de l'agriculture et de l'alimentation à différents degrés (niveau 1 ou de niveau 2) selon l'ambition du projet.
Si le cahier des charges présente de nombreuses
exigences
- à commencer par une adéquation du projet avec
le PNA3, les rapporteures constatent que les enjeux de lutte contre
l'obésité ne sont présents qu'indirectement que ce soit
à travers les enjeux d'éducation alimentaire
évoqués ou de promotion des légumineuses.
L'objectif de qualité des aliments au regard de leurs
compositions nutritionnelles ou de leur degré d'ultra-transformation
n'est ainsi pas explicité dans les critères de reconnaissance de
PAT
. Les rapporteures recommandent donc d'enrichir les prochains
cahiers des charges des appels à labellisation des PAT de ces
éléments. De même, la question de l'offre de restauration
rapide disponible sur un territoire pourrait être intégrée
à un PAT, pour peu que les collectivités locales disposent de
marge de manoeuvre à ce sujet (voir
infra
).
Proposition n° 16 : intégrer plus explicitement les leviers de la lutte contre l'obésité (qualité de la composition nutritionnelle des repas en restauration collective, réduction des offres de produits ultra-transformés) aux cahiers des charges pour la reconnaissance des projets alimentaires territoriaux. (Ministère chargé de l'alimentation)
L'enjeu de consommer des produits frais et bruts par rapport à une alimentation ultra-transformée peut pourtant être un axe structurant d'un PAT porté par une collectivité territoriale . Anthony Fardet a indiqué aux rapporteures avoir pu conseiller des porteurs de projets pour intégrer ces enjeux à leur plan d'action. Les rapporteures ne peuvent que saluer les démarches engagées par le PAT Grand Clermont-PNR Livradois-Forez ou celle du PAT de la Brest Métropole. Ce dernier projet a permis la mise en place d'une navette pédagogique sous la forme d'un jeu d'évasion (« escape game » ) afin de sensibiliser de manière divertissante les habitants de la métropole à une alimentation saine et durable favorisant les aliments bruts (voir encadré ci-dessous).
Le PAT de Brest Métropole
Porté par Brest Métropole, le service promotion de la santé de la ville de Brest et par le centre communal d'action sociale (CCAS), le projet alimentaire métropolitain (PAM) a été labellisé comme PAT en janvier 2019. Il présente, entre autres, comme objectif de « renouveler et renforcer l'aide alimentaire et l'accessibilité pour tous à une alimentation de qualité et mettre en oeuvre un système diversifié d'information et de sensibilisation à l'alimentation durable ».
À cette fin, la « nutrinavette » est une action originale de sensibilisation des populations à l'approche développée par Anthony Fardet. Son caractère mobile lui permet d'aller à la rencontre des habitants notamment dans les quartiers prioritaires de la ville. Le jeu a été mis en service en novembre 2019 et permet, sans jauge liée au covid, de toucher 20 à 30 personnes par demi-journée pour un coût de 150 à 200 €.
Source : Commission des affaires sociales du Sénat d'après la fiche du RnPAt de juillet 2021 sur l'escape game « Nutrinavette Subsistance »
b) Améliorer la restauration à destination des enfants et adolescents
(1) Le rôle primordial de la restauration scolaire
La restauration scolaire joue un rôle primordial dans la lutte contre l'obésité en tant qu'instrument collectif capable de corriger des inégalités sociales et de toucher des publics éloignés des préoccupations nutritionnelles . Elle intervient aussi pour un jeune public dont les habitudes alimentaires sont encore en construction. La DGOM a par exemple indiqué aux rapporteures avoir mis en place un groupe de travail spécifique sur la restauration scolaire à Mayotte, département spécifiquement précaire, afin d'améliorer quantitativement et qualitativement les collations et repas servis aux élèves.
Les PAT peuvent d'ailleurs être des outils à la main des collectivités territoriales pour fixer des objectifs en matière de qualité nutritionnelle des repas servis dans la restauration scolaire et organiser un approvisionnement local en produits bruts. Toutefois, les efforts doivent être menés même en l'absence de projets reconnus. Les collectivités territoriales peuvent se saisir des politiques d'achat, d'organisation et d'élaboration des menus et fixer des clauses ambitieuses dans les cahiers des charges établis pour les prestataires . Les exigences de qualité nutritionnelle portées par les collectivités peuvent être plus ambitieuses que les normes réglementaires et ne pas attendre les actualisations des textes prévues (voir supra ).
Les rapporteures ne peuvent que déplorer, comme il a été indiqué lors de plusieurs auditions, que la fréquentation de la restauration scolaire soit en baisse dans certains territoires ( cf . infra ) en raison d'une offre alimentaire extérieure plus attractive. Le syndicat de la restauration collective a ainsi regretté que les élèves trouvent facilement à l'extérieur les sucreries et boissons sucrées autrefois vendues dans les distributeurs des établissements scolaires et désormais interdites 211 ( * ) . Les efforts menés à l'intérieur des établissements scolaires risquent de se trouver neutralisés .
(2) Les effets délétères d'une offre de restauration rapide omniprésente
Parmi les nombreuses causes de la dynamique de l'obésité, la restauration rapide (« fast-food ») ne saurait devenir le bouc-émissaire de la lutte contre cette épidémie. Il convient toutefois de ne pas négliger sa part de responsabilité, que des travaux scientifiques étayent et objectivent.
La question de la régulation des offres de restauration rapide a déjà été portée dans le débat public. Prenant exemple sur la réglementation s'appliquant aux enseignes de sex-shop , un amendement des députés Philippe Folliot et Jean Dionis du Séjour au projet de loi de modernisation de l'agriculture et de la pêche 212 ( * ) proposait d'interdire l'implantation des fast-foods à moins de 200 mètres d'une école.
Cet amendement avait suscité une forme d'étonnement à l'Assemblée nationale et avait été rejeté 213 ( * ) . Pourtant, une étude de 2009, actualisée en 2010, montre qu'en Californie, la proximité d'un fast-food à moins de 0,1 mile (161 mètres) d'une école augmente l'incidence de l'obésité chez les enfants de 14-15 ans de 5,2 % en comparaison de ceux dont l'école est située à 0,25 mile (402 mètres) d'un tel restaurant 214 ( * ) . Une autre étude plus récente menée à New York prouve que la probabilité d'être obèse des élèves de tous âges diminue de près de 0,6 % à chaque dixième de mile supplémentaire séparant une résidence scolaire d'un restaurant fast-food 215 ( * ) .
Ces relations statistiques interviennent certes dans le contexte étatsunien aux habitudes alimentaires éloignées du modèle alimentaire français. Cet argument avait d'ailleurs été soulevé en 2009 lors des débats à l'Assemblée nationale. La situation a toutefois beaucoup évolué en une décennie. Il ressort des auditions menées par les rapporteures que ne sont plus exceptionnels les cas de lycéens voire de collégiens déjeunant régulièrement dans des établissements de restauration rapide de faible qualité nutritionnelle (enseignes bien connues de « fast-food », restaurants kebab, friteries...) au lieu de la cantine scolaire.
Lors de son audition, le Dr Patrick Houssel a ainsi souligné l'importance de réfléchir aux moyens de limiter à proximité des écoles l'offre de restauration rapide devenue pléthorique. Les rapporteures estiment en effet comme nécessaire de mettre un frein à l'installation de nouveaux restaurants proches des collèges et lycées . Une interdiction à la main des collectivités territoriales semblable à celle défendue par l'amendement de 2009 déjà mentionné pourrait être une première étape.
Proposition n° 17 : réguler l'installation des nouveaux restaurants de restauration rapide (« fast-foods ») à proximité des écoles, collèges et lycées. (Parlement)
Le Réseau des Villes-Santé de l'OMS entendu en audition soutient ainsi que « la réglementation sur l'implantation des débits d'alcool et de tabac à proximité des établissements scolaires pourrait s'étendre aux commerces proposant une alimentation non saine ( junk-food ). Les villes et intercommunalités auraient alors la capacité de réguler l'offre alimentaire. »
Les rapporteures sont cependant bien conscientes que les marges de manoeuvre du législateur sont en la matière restreintes. D'une part, le seul encadrement des nouvelles installations ne saurait préserver tous les environnements scolaires, un stock important de points de vente étant déjà implanté. D'autre part, une réglementation plus ambitieuse, justifiée certes par l'intérêt général et répondant à un objectif de valeur constitutionnelle de protection de la santé, ne devrait pas porter atteinte de manière disproportionnée à liberté d'entreprendre également reconnue par le Conseil constitutionnel.
2. Prendre en compte la spécificité de l'offre alimentaire en outre-mer
La surexposition des populations ultra-marines à l'obésité trouve ses racines dans plusieurs éléments dont une précarité socio-économique plus importante. Les bouleversements rapides des habitudes alimentaires traditionnelles sont également un des déterminants de cette épidémie. La direction générale des outre-mer (DGOM) pointe ainsi « une surconsommation en produits gras et sucrés et une consommation en fruits et légumes et produits laitiers très inférieure aux recommandations (faible apport en fibres et en calcium) ». Enfin, l'offre alimentaire disponible n'est pas exemptée de toute responsabilité.
a) La teneur en sucre des aliments ultra-marins
(1) L'enjeu du sucre dans l'offre alimentaire ultra-marine
Motivée par des suspicions de produits beaucoup plus sucrés en outre-mer que dans l'Hexagone pour s'adapter aux préférences locales, la loi dite « Lurel » de 2013 216 ( * ) a mis sur le devant de la scène l'enjeu des teneurs en sucres des produits transformés sur les marchés ultra-marins. Le dispositif de la loi garantit que les produits vendus en outre-mer ne soient pas plus sucrés que les produits similaires vendus dans l'Hexagone. Elle limite ainsi le seuil maximal de sucre dans les produits non commercialisés en métropole à la teneur « la plus élevée constatée dans les denrées alimentaires assimilables de la même famille les plus distribuées en France hexagonale ».
La DGCCRF a réalisé une enquête en 2020 pour évaluer l'application de la loi Lurel. Le rapport, présenté aux rapporteures par la direction lors de son audition, ne constate globalement pas de mauvaise application de la loi s'agissant des boissons rafraîchissantes sans alcool (voir encadré ci-dessous).
Évaluation de l'application de la loi du 3 juin
2013 par la DGCCRF
pour les boissons rafraîchissantes sans
alcool
Pour les produits identiques à ceux de l'Hexagone, aucune non-conformité n'a été décelée concernant les produits contrôlés. S'agissant des produits spécifiques aux outre-mer, sur treize références de boissons examinées, la DGCCRF a décelé comme non conforme une boisson énergisante commercialisée à Mayotte et a considéré deux boissons commercialisées en Guyane comme susceptibles d'être non conformes.
Source : Rapport de la DGCCRF communiqué à la commission des affaires sociales
Si la même conclusion est dressée par l'Inrae sur les secteurs des boissons, des biscuits et des produits laitiers frais, dont l'offre « ne se démarque pas de façon importante de celle observée sur le marché hexagonal », quelques exceptions peuvent toutefois être relevées. Un écart plus important est tout d'abord constaté pour les produits laitiers frais, lesquels sont en moyenne 13 % plus sucrés aux Antilles qu'en France hexagonale . En outre, au sein de ces secteurs, certaines familles de produits bien précises comme les boissons aux fruits gazeuses et plates, les limonades, les crèmes-desserts, les fromages frais et les yaourts sucrés ont des teneurs en sucres plus élevées aux Antilles. Or, ces produits peuvent être davantage consommés en France ultra-marine que dans l'Hexagone.
Commandé par la DGS, un rapport de l'Institut de recherche pour le développement note que « les consommations journalières moyennes de boissons sucrées en Guadeloupe et Martinique sont presque trois fois plus élevées que celles de la France hexagonale. La Guyane est presque au double. » 217 ( * ) De même, un Réunionnais sur cinq consomme des boissons sucrées tous les jours. Dans ce contexte, les effets obésogènes de certains produits populaires présentant une teneur moyenne en sucres légèrement supérieure en outre-mer que dans l'Hexagone sont démultipliés par une fréquence moyenne de consommation plus élevée.
(2) La loi Lurel : une réponse à compléter
La loi Lurel constitue une avancée majeure pour la qualité nutritionnelle de l'offre alimentaire en outre-mer. Les débats qui l'ont précédée et son adoption ont mis en évidence les inégalités de composition des denrées alimentaires. Elle a eu pour mérite de sensibiliser les opérateurs économiques à l'enjeu des teneurs nutritionnelles de leurs produits. La DGOM a confirmé que certains producteurs avaient mené des reformulations sans que l'ampleur de ces reformulations ne soit néanmoins connue. Il convient également de noter, comme l'ARS Martinique s'en inquiète, que ces reformulations correspondent souvent à une substitution du sucre par des édulcorants, ce qui ne peut être satisfaisant en soi.
S'agissant du dispositif lui-même de la loi, la DGCCRF a néanmoins exposé aux rapporteures un bilan assez mitigé tenant à plusieurs raisons. Premièrement, la loi et les textes d'application ne seraient pas suffisamment clairs sur la notion ciblée de « teneur en sucres ajoutés ». De nombreuses boissons commercialisées en outre-mer contiennent des jus de fruit, qui sont naturellement sucrés, en sus de sucres ajoutés. La teneur globale en sucre peut donc être très élevée sans entrer dans le dispositif de la loi. Deuxièmement, la notion de « denrées alimentaires assimilables de la même famille » retenue par la loi pour la comparaison n'est pas toujours adaptée pour certains produits locaux sans équivalent dans l'Hexagone . Troisièmement, il existe une véritable difficulté pour les petits producteurs locaux à connaître les teneurs dans l'Hexagone pour s'y conformer. Les rapporteures notent également que la loi ne prévoit pas de mécanisme de sanction. Dans le cas de denrées produites à l'étranger et importées, il n'existe pas de levier pour rendre la loi applicable. La DGCCRF constate donc que le mécanisme retenu par la loi n'est pas des plus opérants.
À elle seule, la loi Lurel semble insuffisante à assurer aux territoires ultra-marins une offre de produits sucrés n'accroissant pas les inégalités de santé entre les populations ultra-marines et hexagonales. C'est pourquoi les rapporteures considèrent que la fixation par voie législative et réglementaire de seuils maximaux de teneurs en sucre, en matière grasse et en édulcorant, comme il a été proposé plus haut, répondrait aux difficultés constatées. Ces seuils pourront s'appliquer aux produits spécifiques aux outre-mer dont les équivalents n'existent pas dans l'Hexagone grâce à une déclinaison prenant en compte leur particularité. De même, ces seuils pourront être définis pour la teneur globale en glucide et non pas se restreindre aux seuls sucres ajoutés.
Proposition n° 18 : au sein des travaux de définition de seuils nutritionnels maximaux pour les denrées alimentaires, fixer des teneurs limites aux produits spécifiques aux outre-mer sans équivalent dans l'Hexagone en prenant en compte leur spécificité et leur responsabilité dans l'excès d'apport en sucres constaté localement. (Parlement, Gouvernement)
b) Les produits frais : une solution rendue difficile par la pollution au chlordécone
La question du chlordécone, substance toxique abondamment utilisée comme pesticide, complique davantage la lutte contre l'obésité aux Antilles. Cette pollution concerne 20 % des surfaces agricoles en Guadeloupe et 30 % en Martinique. D'une part, ainsi que l'indique l'ARS Martinique dans sa réponse au questionnaire des rapporteures, « la pollution par la chlordécone a engendré une défiance d'une partie de la population vis-à-vis de l'État. La vaccination anti-covid l'a accentuée, se traduisant, fin 2021, par une crise sociale, s'ajoutant à la crise sanitaire. » Dans ce contexte, l'adhésion des populations aux messages sanitaires pourrait en être amoindrie.
D'autre part, la substance persiste dans les sols et les milieux aquatiques et contamine les aliments notamment les oeufs, la viande, les poissons côtiers mais aussi les légumes racines ou les écrevisses précisément constitutifs des mets traditionnels. Cette pollution empêche donc les populations de favoriser les produits frais locaux et ainsi de mettre en oeuvre les schémas de consommation généralement conseillés pour lutter contre l'obésité . En réponse, le programme Jardins familiaux (JAFA) porté par l'Ireps de la Martinique et relayé par la préfecture permet de tester les terrains privés afin d'y détecter le taux de chlordécone mais aussi de prodiguer des conseils aux particuliers pour adapter leurs cultures en cas d'exposition à la molécule.
3. À l'échelle des territoires, lutter contre un environnement incitant à la sédentarité
Les collectivités territoriales peuvent être motrices d'une promotion de l'activité physique et sportive sur leur territoire et ont à ce titre plusieurs options. Leur engagement peut d'ailleurs être reconnu par le ministère des solidarités et de la santé et l'association des maires de France et des présidents d'intercommunalités, à travers le logo « Villes actives du PNNS ». Cette labellisation, demandée au directeur général de l'ARS, est octroyée depuis 2004 aux communes et EPCI signataires d'une charte formalisant leurs efforts.
a) Lever les freins à l'activité physique sportive
Prévu par la stratégie nationale sport santé 2019-2024, le déploiement des maisons sport-santé (MSS) doit permettre de rapprocher les professionnels de la santé et du sport pour accompagner l'activité physique d'un public ciblé. Ce dernier se compose tant des personnes souffrant d'une affection de longue durée (ALD) ou d'une maladie chronique pour laquelle une activité physique adaptée (APA) a été prescrite par un professionnel de santé que des personnes en bonne santé souhaitant être accompagnées dans leur pratique d'une activité physique et sportive. Elles répondent donc à une logique de prise en charge ou de prévention primaire de maladie comme l'obésité.
Lors de la table ronde sur le sport-santé du 20 janvier 2021 devant la commission des affaires sociales et la commission de la culture, de l'éducation et de la communication, Christèle Gautier, cheffe du projet Stratégie nationale sport-santé au ministère des sports, a présenté la démarche devant aboutir à la reconnaissance de 500 maisons sport-santé en 2022. Quatre appels à projets ont été lancés à la date de rédaction de ce présent rapport et trois ont déjà abouti à une labellisation par les ministères chargés de la santé et du sport de 436 structures sur le fondement d'un cahier des charges précis.
Par la reconnaissance en MSS des structures dont elles sont porteuses ou qu'elles soutiennent à divers titres (centres hospitaliers, maisons de santé, associations sportives, cabinets médicaux...), les collectivités disposent d'un instrument à même de structurer et de promouvoir l'activité physique adaptée sur leur territoire . Les rapporteures ne peuvent donc que recommander l'engagement des collectivités dans cette orientation afin d'obtenir une couverture uniforme en MSS dans l'Hexagone et en outre-mer.
En outre, les collectivités territoriales compétentes ont une responsabilité importante dans l'offre sportive ouverte à leurs concitoyens. Le développement d'équipements sportifs publics est un axe important qui doit être renforcé d'un effort d'accessibilité au plus grand nombre. Les contrats de santé locaux entre les ARS et les collectivités territoriales, lesquels peuvent être des outils efficaces de lutte contre l'obésité (voir encadré infra ), pourraient intégrer des actions dans cette optique. Pourraient ainsi être contractualisés des engagements à construire de nouveaux aménagements dans des territoires défavorisés (quartiers prioritaires de la ville) ou à ouvrir les équipements sportifs sur des plages horaires plus importantes.
Les contrats locaux de santé
Les contrats locaux de santé (CLS) introduits à l'article L. 1434-10 du code de la santé publique par la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé. Conclus entre l'agence régionale de santé et les collectivités territoriales pour mettre en oeuvre le projet régional de santé, ils peuvent porter sur « sur la promotion de la santé, la prévention, les politiques de soins et l'accompagnement médico-social et social ».
La lutte contre l'obésité fait partie des objectifs de certains contrats locaux de santé. C'est ainsi le cas du contrat entre la ville de Clermont-Ferrand et l'ARS Auvergne-Rhône-Alpes qui identifie l'obésité comme l'une des maladies chroniques pour lesquelles des actions sont mises en oeuvre sur le territoire de la commune. La commune s'engage à être une « ville facilitatrice d'un milieu de vie favorable » mentionnant le rôle de l'aménagement du territoire en faveur des mobilités douces notamment ou bien des équipements sportifs.
De même, l'adhésion à un club sportif peut s'avérer onéreuse et empêcher la pratique de certains sports par les publics les plus précaires. À l'échelle nationale, le Pass'Sport permet d'attribuer aux jeunes de six à dix-huit ans une subvention de 50 euros sous condition de ressources pour financer l'obtention d'une licence sportive. Lorsqu'il est possible, les publics les plus précaires pourraient bénéficier de complément de la part des collectivités pour les aider à financer une adhésion au club ou même pour financer les cours de sport suivis.
Proposition n° 19 : rendre accessible l'activité physique et sportive sur tout le territoire par des engagements au sein des contrats locaux de santé (horaires d'ouverture des équipements élargis, aides financières pour les licences sportives, etc .). (Collectivités territoriales, agences régionales de santé)
b) Encourager par l'aménagement urbain
Il ressort des auditions menées par les rapporteures que les leviers à la disposition des communes sont nombreux. L'urbanisme en soi est un puissant vecteur de la promotion de l'activité physique . En premier lieu, il s'agit de favoriser les mobilités actives ou douces . L'aménagement de pistes cyclables mais également d'espaces réservés et sécurisés pour les piétons (trottoirs larges, éclairage public) sont des éléments cruciaux. Parmi les multiples déterminants de l'obésité en Martinique, l'ARS a ainsi pointé un aménagement urbain défavorable avec une absence de voies cyclables ainsi qu'une offre peu satisfaisante de transports en commun. Par conséquent, la voiture devient indispensable pour se déplacer au détriment des trajets multimodaux incitant à l'activité physique.
Dans une vision holistique, la lutte contre l'obésité intègre des actions publiques à première vue éloignées de la prévention de la maladie. Par exemple, selon le réseau des Villes-Santé de l'OMS, la mise en place du mobilier urbain (bancs, assises, toilettes publiques) ou la gestion des trottoirs (encombrement par des déchets, des poubelles, etc .) sont autant d'éléments pouvant avoir une incidence sur l'activité physique des populations. De même, le réseau recommande la création de parcours urbains et la mise en place de signalétique piétonne indiquant le temps de trajet en minutes.
Les collectivités territoriales doivent participer enfin à l'effort de la lutte contre la sédentarité en proposant des équipements publics qui ne soient pas uniquement réservés à une seule catégorie de la population (enfants, sportifs). Les terrains de jeux et les parcs doivent se multiplier à destination des plus jeunes mais pourraient par exemple accueillir des agrès pour les adultes. Comme le mentionne le réseau des Villes-Santé de l'OMS, « créer des environnements favorables à la pratique d'activité physique nécessite de considérer tout type d'activité physique [...] et pas uniquement proposer des aménagements pour les sportifs ». Enfin, l'association Fédérons les Villes pour la Santé insiste sur l' importance des espaces naturels en milieu urbain qui sont un des « moyens de faire de la promotion de la santé et de diminuer le stress par une augmentation de la pratique physique à tous les âges (marche, vélo, etc .) ».
EXAMEN EN COMMISSION
Réunie le mercredi 29 juin 2022 sous la présidence de Mme Catherine Deroche, présidente, la commission examine le rapport d'information de Mmes Chantal Deseyne, Michelle Meunier et Brigitte Devésa sur la lutte contre l'obésité.
Mme Catherine Deroche , présidente . - Nous en venons à l'examen du rapport d'information sur la lutte contre l'obésité, qui nous est présenté par Mmes Chantal Deseyne, Brigitte Devésa et Michelle Meunier.
Mme Chantal Deseyne , rapporteur . - À chaque chose malheur est bon : l'épidémie de covid-19 aura au moins eu le mérite de rappeler l'importance du surpoids et de l'obésité, qui figurent parmi les premières comorbidités associées au virus.
Du fait que le phénomène nous touche relativement moins que d'autres et qu'il semble se stabiliser, nous pourrions être tentés de nous en accommoder. Or l'Organisation mondiale de la santé (OMS) n'a pas tort de renouveler ses alertes, car les conséquences sanitaires, sociales et économiques de la surcharge pondérale se payent cher, et pendant longtemps. À ce propos, et s'il faut vraiment les chiffrer, rappelons que le ministère de l'économie, en 2012, avait estimé à 20 milliards d'euros le coût social du surpoids, comparable à celui du tabac ou de l'alcool.
Le dernier rapport spécifiquement consacré à la question par le Sénat datant de 2005, nous avons souhaité faire un nouvel état des lieux du problème. Depuis janvier dernier, nous nous sommes donc attelées à réunir des éléments permettant de dresser un constat de la situation aussi complet que possible, de produire une analyse de ses causes et de dégager des solutions. Notre travail appelle trois observations préalables.
Tout d'abord, nous avons choisi d'aborder ce sujet, très vaste, sous l'angle prioritaire de l'alimentation, donc de la prévention du surpoids et de l'obésité par la politique nutritionnelle. Nous n'avons pas abordé avec le même souci de précision tous les aspects du problème : ainsi, la prise en charge sanitaire, l'activité physique ou la lutte contre les discriminations mériteraient sans doute des développements spécifiques.
Ensuite, le phénomène étant mondial, nous avons voulu examiner de plus près un certain nombre d'expériences étrangères. C'est la raison pour laquelle nous avons souhaité attirer votre attention sur le dernier rapport de l'OMS relatif à l'obésité en Europe. Nous avons en outre examiné les dispositifs britanniques de fiscalité progressive sur les boissons sucrées ou d'encadrement réglementaire des quantités achetées ou du positionnement des produits dans les magasins.
Nous avons enfin regardé avec intérêt l'exemple chilien, en auditionnant M. Guido Girardi, médecin, ancien président du Sénat chilien et auteur de la proposition de loi d'opposition devenue depuis 2016 le dispositif modèle en Amérique du Sud. Parlementaire d'un pays où un tiers des enfants sont en surpoids avant d'entrer à l'école primaire, M. Girardi a dû mener ce qui s'apparente à un véritable bras de fer contre l'industrie agroalimentaire au Chili.
Enfin, nous avons retiré de nos auditions une conviction transversale : l'autonomie des individus dans le changement de leurs comportements alimentaires est limitée ; la lutte contre le surpoids et l'obésité implique par conséquent moins de responsabiliser nos concitoyens que de réunir pour eux les conditions d'un environnement plus sain.
Mme Michelle Meunier , rapporteure . - L'Organisation mondiale de la santé a repéré le danger en mentionnant dès 1997 une « épidémie d'obésité ». L'institution évoquait alors la « première épidémie non infectieuse de l'histoire de l'humanité [...], reflet des problèmes sociaux, économiques et culturels majeurs auxquels sont actuellement confrontés les pays en développement et les pays nouvellement industrialisés ».
Le terme d'« épidémie » pour qualifier la dynamique de l'obésité n'est pas galvaudé. En 2016, près de 2 milliards d'adultes, soit 39 % de la population mondiale, étaient en surpoids et, sur ce total, plus de 650 millions étaient obèses, soit 13 % de la population mondiale. Les prévalences sont néanmoins très diverses en fonction des régions du globe : 40 % de la population des États-Unis sont obèses, mais seulement 4,2 % des Japonais sont touchés.
Si l'on adopte un point de vue comparatif, la position française en Europe et dans le monde est plutôt rassurante en matière de surcharge pondérale. Elle ne saurait néanmoins être un motif de fierté nationale, car le phénomène, bien qu'assez mal mesuré, reste préoccupant : un adulte sur deux est en surpoids, et 17 % des adultes sont obèses, ce qui est à peu près stable sur la brève période, mais en augmentation depuis vingt ans.
Ces chiffres globaux dissimulent une certaine hétérogénéité dans la distribution sociale de la maladie : l'obésité est systématiquement plus fréquente en bas de l'échelle sociale. Et ces inégalités s'accroissent en France depuis les années 1990 : selon l'enquête Obépi-Roche de 2020, en vingt-trois ans, le taux d'obésité s'est en effet accru de quatre points chez les cadres, mais de plus de neuf points chez les ouvriers et de dix points chez les employés. Les enfants d'ouvriers sont quatre fois plus touchés par l'obésité que les enfants de cadres.
En outre, le phénomène n'est pas homogène géographiquement : le taux national d'obésité est de 17 %, mais il atteint 22 % dans les Hauts-de-France, 20 % dans le Grand Est et 14,4 % en Pays de la Loire. Il est surtout très élevé dans certains territoires d'outre-mer : 31 % dans les Antilles, et 47 % à Mayotte.
Enfin, nos travaux interviennent alors que la pandémie de covid-19 a laissé des traces. Une étude réalisée par Santé publique France dans le Val-de-Marne en avril 2021 souligne le rôle délétère des mesures prises pour freiner l'épidémie. La part des enfants obèses a presque doublé entre la période de 2018 à 2019 et celle de 2020 à 2021, pour atteindre 4,6 % des élèves. Ce constat est partagé en Europe, ainsi que nous l'ont dit les représentants du bureau Europe de l'OMS.
Pis encore, selon l'organisation, pas un seul État de la région ne serait en voie d'atteindre l'objectif de diminuer l'augmentation de cette prévalence d'ici à 2025.
Quoi qu'il en soit, la mesure du phénomène en France reste beaucoup trop imprécise. Notre rapport formule donc une première recommandation consistant à financer des suivis de cohortes réguliers.
Les auditions de notre mission d'information nous ont permis d'établir l'extraordinaire complexité de notre objet d'étude, qui tient à son caractère multifactoriel.
Le premier élément d'explication se résume dans l'idée d'un déséquilibre de la balance énergétique, c'est-à-dire un apport excessif de calories au regard d'une dépense calorique insuffisante. D'après les études INCA, nous consommons chaque jour 2 200 kilocalories, soit un tiers de plus qu'en 1970, d'une alimentation probablement trop grasse - de 80 % plus grasse qu'en 1970 - et, surtout, trop sucrée. Par parenthèse, l'histoire de la place croissante du sucre dans nos régimes alimentaires est déjà bien exploitée par les historiens et les anthropologues, qui y voient une conséquence de la révolution industrielle et de la nécessité de recharger la force de travail toujours plus efficacement.
Ce déséquilibre est ainsi, en quelque sorte, déterminé par un environnement que l'on peut qualifier d'obésogène. Le temps destiné à la préparation des repas ayant été réduit de 25 % en un quart de siècle, l'industrie n'a cessé d'enrichir l'offre alimentaire pour répondre à la demande d'une alimentation à moindre coût et à moindre perte de temps. On estime par exemple que 46 % des calories ingérées par les enfants proviennent d'aliments ultra-transformés, c'est-à-dire dont la matrice alimentaire a été affectée par des procédés industriels ou qui contiennent des substances d'origine industrielle.
Or les produits ultra-transformés sont en moyenne plus denses énergétiquement - c'est ce que l'on attend d'eux - et contiennent des additifs nocifs ; ils agissent sur la biodisponibilité des nutriments, la mastication, la satiété, la réaction hormonale, ou encore la vitesse de prise alimentaire. Modifiant notre manière de nous alimenter, ils sont en outre fortement soupçonnés d'entraîner des risques plus élevés de surpoids et d'obésité, ainsi que d'autres pathologies chroniques.
Notre rapport examine encore d'autres causes, tels les pesticides et les perturbateurs endocriniens, et plaide pour un soutien plus franc à la recherche sur ces dimensions.
Sur l'autre plateau de la balance énergétique repose l'insuffisance de la dépense calorique, par le double effet d'un défaut d'activité physique et d'une sédentarité excessive. Mesurée généralement d'après le temps passé quotidiennement devant un écran, cette dernière a considérablement augmenté et, chez les enfants, concerne là encore davantage les enfants d'ouvriers que les enfants de cadres. L'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses) estime que seuls 5 % des adultes ont une activité physique suffisante pour être protectrice.
Nous ne devons enfin pas négliger d'autres facteurs individuels, tels que les déterminants génétiques - certains chercheurs estimant l'héritabilité de l'obésité à 70 % -, le rôle du microbiote, ainsi que les facteurs psychologiques traumatiques, au premier rang desquels les violences sexuelles. Ces dernières pourraient porter les victimes à la prise de poids, selon différentes hypothèses, soit par souci de protection, soit à la suite d'un état dissociatif à l'instar de celui provoquant des conduites addictives, ou bien encore par le jeu de mécanismes neurobiologiques déterminant le métabolisme.
La complexité de l'objet se répercute sur l'action des pouvoirs publics : d'abord, parce que le caractère multifactoriel du phénomène invite plutôt à une action globale sur les déterminants environnementaux du surpoids plutôt que sur la responsabilisation des individus ; ensuite, parce que lire l'état du consensus scientifique à travers le brouillard des conflits d'intérêts entretenus par l'industrie agroalimentaire reste une tâche difficile.
Malgré tout, la France a structuré assez rapidement une action contre le surpoids et l'obésité qui repose essentiellement sur le programme national nutrition santé (PNNS), lancé en 2001 pour cinq ans, puis reconduit trois fois. Le quatrième PNNS, lancé pour la période 2019-2024, prévoit 55 mesures pour, notamment, « diminuer de 15 % l'obésité et stabiliser le surpoids chez les adultes » et « diminuer de 20 % le surpoids et l'obésité chez les enfants et les adolescents ».
Les évaluateurs des premiers plans ont déploré le foisonnement des mesures, la mauvaise articulation avec les autres politiques publiques, la difficile déclinaison sur le terrain des actions menées et, surtout, la difficulté à mesurer les résultats obtenus d'actions qui consistent à diminuer d'un facteur précis la consommation de tel ou tel nutriment. Compte tenu de la complexité énoncée, nous pouvons douter que la mise en oeuvre du dernier plan s'écarte franchement de ces constats. Surtout, il nous a semblé que les politiques menées minoraient la dimension sociétale de la maladie et qu'il fallait au contraire engager des mesures systémiques ambitieuses.
Il faudra certainement faire mieux pour améliorer la prise en charge de la maladie. Le covid l'a suffisamment rappelé : l'obésité est une maladie grave, à laquelle sont associées de nombreuses pathologies et qui réduit singulièrement l'espérance de vie. Or les médecins généralistes sont encore insuffisamment formés, la réforme des études de santé n'a guère renforcé la place de la nutrition et les structures de repérage existantes ne sont pas assez soutenues par les pouvoirs publics. Surtout, nous proposons de renforcer la prise en charge par l'assurance maladie des soins des personnes en situation d'obésité, par exemple en en faisant une affection de longue durée.
Enfin, l'intervention des industriels dans l'orientation des politiques publiques est l'une des questions épineuses que nous soulevons dans notre rapport. Sans avoir encore de recommandations à formuler pour prévenir les conflits d'intérêts dans le domaine de la nutrition, il conviendra de garder à l'esprit la grande habileté du secteur agro-alimentaire pour organiser à son profit le débat public par le financement de recherches choisies, la création de fondations ou, plus simplement, un lobbying intense.
Mme Chantal Deseyne , rapporteur . - Notre fil conducteur a donc été celui du rééquilibrage des efforts : nous pensons que ceux qui sont demandés aux individus sont excessifs et que la lutte contre le surpoids et l'obésité passe d'abord par la promotion de préférences favorables à la santé, sans culpabiliser les individus.
Le Nutri-Score est devenu l'emblème des politiques nutritionnelles en France. Sa mise en place n'a été possible qu'au terme d'une bataille de six ans ayant opposé les concepteurs du dispositif à l'industrie agroalimentaire. Sa généralisation obligatoire à l'échelle européenne est l'une des mesures prioritaires du dernier PNNS. Il est donc devenu très difficile d'en faire la moindre critique sans risquer de prêter le flanc à l'accusation de défaitisme, d'hostilité à la science ou de capitulation devant les intérêts industriels.
Il y a pourtant beaucoup à dire. D'abord, il est vrai que le Nutri-Score est un outil simple, qui a prouvé son efficacité en conditions expérimentales par rapport à d'autres dispositifs d'étiquetage, bien connu des utilisateurs et adopté de plus en plus largement par les industriels, sur la base du volontariat, et dans un nombre croissant de pays.
Son objectif est double : encourager les consommateurs à faire des choix plus sains et inciter les industriels de l'agroalimentaire à reformuler leurs produits. Les résultats sur ces deux aspects sont encore imprécisément mesurés. On sait, en revanche, que les fabricants de produits bien notés sont les plus enclins, en régime facultatif, à apposer le Nutri-Score sur leurs emballages...
Cela étant, que faut-il en attendre ? Sans doute pas de miracle : le Nutri-Score agit comme un nudge , c'est-à-dire un dispositif de guidage des comportements, qui ne touche guère aux préférences. Il ne modifiera donc probablement pas le panier des personnes qui achètent, par réconfort, des produits mal notés, ou qui arbitrent sur les prix, c'est-à-dire les plus pauvres et les plus touchés par le surpoids.
Ce dispositif se heurte surtout à une critique de fond : le Nutri-Score étant fondé sur l'analyse des nutriments, il fait peu de cas du caractère naturel, peu transformé, bio ou de la provenance des produits, bref de l'insertion de l'aliment dans un usage. Les scientifiques critiques du « nutritionnisme », c'est-à-dire de la réduction de la science de l'alimentation aux aspects quantitatifs des nutriments contenus dans les aliments, y voient un outil superflu en ce qu'il permet de présenter comme sains des produits qui ne méritent leur score « A » qu'à la faveur de procédés industriels peu appétissants, qui leur ont ajouté ceci ou retiré cela.
Dernière critique qui nous semble recevable : au fond, ne vaut-il pas mieux éduquer les plus jeunes à s'alimenter correctement et à refaire du repas une activité sociale, plutôt qu'à décrypter des étiquettes ?
Pour autant, le Nutri-Score n'est pas sans vertu et mérite de figurer dans l'arsenal de lutte contre les mauvaises habitudes. De plus, il peut être remédié à la critique de fond : comme l'a admis le Pr Serge Hercberg, concepteur du dispositif, il suffirait, pour la bonne information des consommateurs, de compléter l'algorithme et d'entourer d'un bandeau noir le Nutri-Score des produits ultra-transformés, ce que nous proposons également, à l'instar du dispositif retenu au Chili, qui a préféré miser sur la stigmatisation des mauvais produits plutôt que sur la distribution de bons et de mauvais points, en imposant un logo noir de bonne taille sur les produits trop riches.
Nous pensons qu'il faut éduquer les enfants à l'alimentation dès le plus jeune âge. Un tel rôle doit être aussi celui de l'école obligatoire, afin de mieux connaître les aliments et de pouvoir reconnaître ceux qui ont été ultra-transformés. Songez, chers collègues, qu'en 2013, quelque 87 % des 910 enfants interrogés en région PACA par un réseau de 2 500 médecins ignoraient ce qu'est une betterave, un tiers ce que sont les poireaux, artichauts et courgettes, et que seuls 28 % d'entre eux avaient une idée de la composition des pâtes. Je rappelle que le repas français et ses rituels ont été classés au patrimoine immatériel de l'Unesco voilà douze ans...
Nous songeons également à un enseignement pratique obligatoire, qui inclurait une initiation à la cuisine. Qu'on l'appelle « atelier culinaire », « enseignement ménager » ou « économie domestique », peu importe, du moment qu'il enseigne sur le plan pratique la fonction alimentaire, presque aussi sociale que biologique. Ceux qui voient d'un mauvais oeil le retour d'une classe ayant autrefois servi à cantonner les filles dans la sphère privée seraient peut-être surpris d'apprendre que certains pays, comme la Finlande, l'ont rétabli avec l'objectif de promouvoir l'égalité des rôles dès le plus jeune âge. C'est en outre un vecteur de créativité et de lutte contre les inégalités de santé.
Éduquer au goût imposera également de protéger les enfants des séductions de l'industrie agroalimentaire. Le modèle en la matière est également chilien : là-bas, le marketing destiné aux enfants est largement interdit, ce qui inclut, par exemple, la publicité à la télévision et l'association à un produit alimentaire d'une vaste gamme de dispositifs de captation de l'attention.
Vous connaissez sans doute, chers collègues, le grand tigre sportif qui sert de mascotte à cette variété répandue de céréales du petit-déjeuner, ou avez déjà peiné, vous aussi, à assembler le jouet qui garnit les oeufs en chocolat d'une célèbre marque italienne... Il n'est pas question d'interdire de manger des céréales ou des oeufs en chocolat, mais de limiter le conditionnement psychologique qui, en dernière instance, nuit à la santé des très jeunes consommateurs. Les petits Chiliens ne s'en portent que mieux : n'attendons pas d'atteindre leur niveau d'obésité infantile pour nous y résoudre. Les propositions d'encadrement ont déjà été faites par le Haut Conseil de la santé publique, en complément de la loi Gattolin sur la publicité à la télévision : il reste à nous en saisir.
Nous nous sommes également penchées sur les dispositifs de soutien aux ménages modestes. Créé en 2012, le « programme Malin » vise à favoriser l'accès des enfants en bas âge, issus de familles en situation de fragilité socio-économique, à une alimentation équilibrée et de qualité, grâce à des conseils, recettes et astuces au quotidien, mais aussi grâce à des bons de réduction pour des produits choisis par des pédiatres. De tels dispositifs doivent être généralisés, notamment par l'expérimentation de la distribution de chèques alimentaires ciblés sur les ménages les plus précaires, afin de les aider à acheter des produits frais et sains. C'est un sujet d'actualité dont les aspects pratiques sont encore en discussion, mais qui mériterait d'être considéré aussi sous le rapport de la lutte contre le surpoids et l'obésité.
Enfin, après les dispositifs destinés aux enfants et aux consommateurs, nous avons examiné les dispositifs de prévention généralistes destinés à tous les citoyens, tels que les recommandations nutritionnelles. Aujourd'hui assez bien connues, ces dernières sont perçues différemment selon les milieux sociaux et les latitudes. Le fait qu'elles soient actualisées et précisées ne contribue pas à améliorer leur appropriation par la population. Elles gagneraient à être mieux adaptées localement, pour être plus efficaces.
Mme Brigitte Devésa , rapporteure . - Nos premières recommandations ont porté sur la demande alimentaire, avec, comme fil conducteur, la volonté de munir les citoyens et les consommateurs d'outils de défense appropriés pour faire des choix éclairés. Toutefois, cette approche ne saurait suffire si nous ne tentons pas d'agir sur l'environnement en transformant l'offre alimentaire de manière plus déterminée.
Les premières politiques nutrition-santé négligeaient l'offre alimentaire. Il faut attendre le second volet du PNNS pour que des mesures visent à rendre les produits alimentaires moins riches en sucres ajoutés, en matières grasses et en sel. La voie retenue a été celle d'une incitation des industriels à s'engager. Deux instruments ont été utilisés à cette fin : les chartes d'engagement volontaire formalisent les efforts d'une entreprise, tandis que les accords collectifs doivent entraîner tout un secteur vers une reformulation des produits.
Douze ans après son amorce, notre rapport dresse un bilan très mitigé de la méthode choisie. Après une vague de contractualisation entre les entreprises et les pouvoirs publics, le mouvement s'est essoufflé. Les résultats obtenus en termes de reformulation des produits alimentaires ont été limités par le manque d'ambition des objectifs originels et par un nombre trop faible d'entreprises concernées pour représenter des parts de marché significatives. En outre, l'évaluation des accords collectifs, pourtant confiée à l'Observatoire de la qualité de l'alimentation, a été quasiment inexistante.
Les nouveaux PNNS et le programme national de l'alimentation (PNA) ambitionnent de mettre en place une nouvelle génération d'accords collectifs avec une approche plus volontariste. Un premier accord a été signé sur la réduction du sel dans le secteur de la boulangerie après trois ans de négociations. Nous nous en réjouissons, mais que de temps perdu !
Nous demeurons sceptiques quant à la capacité des industriels à jouer le jeu de la recomposition nutritionnelle de leurs produits. L'autorégulation de l'offre alimentaire nous paraît être une chimère. Il convient de mener des politiques publiques plus contraignantes pour les industriels.
Plutôt que des encouragements à l'autorégulation, nous recommandons de fixer par voie législative et réglementaire des teneurs maximales en acides gras saturés et en sucres ajoutés pour obliger aux reformulations. Cette définition pourra se fonder sur l'expertise de l'Anses, qui a produit des recommandations de consommations maximales et des scénarios intégrant les différentes options de seuils nutritionnels.
Ensuite, notre rapport formule des recommandations sur l'environnement marketing qui biaise la rationalité des consommateurs, même sensibilisés, par des stratégies commerciales agressives. Nous estimons que la France pourrait s'inspirer de l'exemple anglais en la matière. Le plan du gouvernement de Boris Johnson prévoit de restreindre fortement les promotions alimentaires et les stratégies marketing mises en oeuvre par la grande distribution pour inciter les consommateurs à acheter des produits trop gras ou trop sucrés.
Sur leur exemple, nous proposons d'interdire la vente de produits malsains aux abords des caisses de paiement, qui incitent aux achats impulsifs, et d'interdire les promotions commerciales comme « un paquet acheté, un paquet gratuit » sur les produits trop gras et trop sucrés - je pense aux confiseries industrielles, aux chips ou aux sodas. Un rapport montre que ces offres de réduction sont à l'origine en Angleterre d'une hausse de 6 % de la consommation de sucres par des produits trop sucrés. Ces offres commerciales devraient au contraire être réorientées vers les produits de bonne qualité nutritionnelle.
Nous avons également évalué le recours à l'outil fiscal pour transformer l'offre alimentaire, dans le sillage des travaux menés par la mission d'évaluation et de contrôle de la sécurité sociale (Mecss) de notre commission en 2014. Dans leur rapport sur la fiscalité comportementale, la présidente Catherine Deroche et notre ancien collègue Yves Daudigny dressaient des constats et formulaient des propositions qui conservent toute leur pertinence. Nous déplorons que certaines des recommandations, pourtant prioritaires, soient toujours inappliquées aujourd'hui. Je pense notamment au régime de la TVA, qui offre des avantages fiscaux à des produits malsains : les boissons trop sucrées bénéficient d'un taux réduit à 5,5 %, alors même qu'elles sont frappées d'une taxe nutritionnelle depuis 2012. Cette incohérence perdure depuis trop longtemps.
D'autres innovations fiscales pourraient voir le jour. Si la responsabilité de l'ultra-transformation, pointée lors de nos auditions, se confirme par les travaux de recherche que nous appelons de nos voeux, il conviendra d'envisager une taxe sur les aliments ultra-transformés qui soit progressive selon les marqueurs présents de l'ultra-transformation.
Cette taxe aurait deux bénéfices et serait soumise à une condition. Les économistes que nous avons entendus nous ont expliqué que les aliments ultra-transformés bénéficient d'un avantage prix, acquis grâce à l'innovation, en comparaison des aliments peu transformés. Cette taxe permettrait de rééquilibrer les prix en faveur des aliments bruts. Par ailleurs, son caractère progressif inciterait les industriels à une reformulation des produits en réduisant les marqueurs de l'ultra-transformation. Dans un contexte inflationniste, cette taxe ne pourrait être mise en place que comme corollaire à un chèque en faveur des aliments bruts, comme nous proposons de l'expérimenter.
Notre rapport appelle enfin à une transformation locale de l'environnement obésogène. Les collectivités territoriales ont un rôle majeur dans la prévention nutritionnelle de l'obésité. Je pense tout d'abord aux projets alimentaires territoriaux, à travers lesquels les collectivités peuvent organiser un approvisionnement local de produits bruts dans la restauration scolaire. Toutefois, il ressort de nos travaux que ne sont plus exceptionnels les cas de lycéens, voire de collégiens, déjeunant régulièrement à l'extérieur dans des fast-foods, au lieu du restaurant scolaire. Les efforts menés à l'intérieur des établissements risquent de se trouver neutralisés par la baisse de la fréquentation scolaire si une réflexion n'est pas menée pour réguler l'offre de fast-foods à proximité des écoles.
De même, l'aménagement urbain doit prendre toute sa part pour inciter les populations à l'activité physique et sportive. L'aménagement de pistes cyclables, mais également d'espaces réservés et sécurisés pour les piétons - trottoirs larges, éclairage public... - est primordial.
Nous nous penchons spécifiquement sur la situation en outre mer, où l'offre alimentaire est particulièrement dégradée. La loi Lurel de 2013 a mis sur le devant de la scène l'enjeu des teneurs en sucre des produits transformés sur les marchés ultra-marins. Elle garantit que les produits vendus en outre-mer ne soient pas plus sucrés que les produits similaires vendus dans l'Hexagone.
Aux produits disponibles s'ajoutent des préférences locales plus marquées pour certains produits sucrés. Ainsi, les consommations journalières moyennes de boissons sucrées en Martinique et en Guadeloupe sont près de trois fois supérieures à celles de la France hexagonale.
À elle seule, la loi Lurel ne garantit pas aux territoires ultra-marins une offre de produits sucrés n'accroissant pas les inégalités de santé entre les populations ultra-marines et hexagonales. La DGCCRF, qui a évalué la législation sur les boissons sucrées sans constater d'inapplication de la loi, a souligné plusieurs difficultés. D'une part, la loi se fonde sur une comparaison entre les produits commercialisés en outre-mer et ceux mis en vente dans l'Hexagone. Or un bon nombre de produits spécifiques aux outre-mer ne trouvent pas d'équivalent dans l'Hexagone. D'autre part, la notion de sucres ajoutés n'est pas nécessairement la plus pertinente pour limiter le taux de sucre global des boissons sucrées, qui contiennent souvent des jus de fruits naturellement fort sucrés.
Comme nous l'avons déjà indiqué, la fixation par voie législative et réglementaire de seuils maximaux de teneur en sucre et en matières grasses, sans possibilité de les substituer par des additifs, serait beaucoup plus efficace et appropriée.
Mes chers collègues, notre rapport n'est pas des plus optimistes, ni sur les constats de la maladie ni sur le bilan des politiques menées jusqu'à présent - qui ont tout de même le mérite d'exister. Il sera, nous l'espérons, une alerte prise au sérieux par les citoyens, les pouvoirs publics, les professionnels de santé et les industriels de l'agroalimentaire. Les cris d'alarme se multiplient sur l'obésité : nous devons changer radicalement notre méthode.
Mme Corinne Imbert . - Alain Milon, qui a dû quitter notre réunion, m'a demandé de rappeler qu'il avait travaillé, en 2005, avec Sylvie Desmarescaux, ancienne sénatrice du Nord, à la mise en place d'un plan nutrition-santé qui avait permis à des collectivités locales de financer des postes de nutritionnistes dans les cantines centrales. Ce dispositif avait permis d'obtenir de très bons résultats. Ces postes ont aujourd'hui disparu. Vous avez évoqué le rôle des collectivités dans le choix et l'achat des produits, mais l'élaboration des menus est tout aussi essentielle.
L'obésité est une maladie chronique face à laquelle il ne faut pas baisser les bras. Comme vous le rappelez, d'autres maladies en découlent : hypertension artérielle, diabète, apnée du sommeil, maladie du foie gras... Nous avons rencontré hier, avec Catherine Deroche, des chercheurs du centre de recherche des cordeliers travaillant sur la stéatose hépatique ou maladie du fois gras. Ils ont souligné que la « malbouffe » était l'une des premières causes de l'apparition de cette pathologie gravissime. Il faut éduquer nos concitoyens au bien manger et au bien bouger.
L'allaitement maternel est parfois présenté comme un facteur de prévention du surpoids et de l'obésité. Vos travaux confirment-ils cette affirmation ?
M. Martin Lévrier . - Que pensez-vous d'une taxe dont le taux varierait en fonction du Nutri-Score ?
Par ailleurs, vous avez évoqué le marketing et la publicité de certaines marques de produits, mais pas de certaines chaînes de restauration, qui ont également recours aux jouets pour attirer les enfants. Est-il envisageable de réguler ces publicités ?
M. Philippe Mouiller . - Vos préconisations sont percutantes et constituent assurément des pistes intéressantes pour améliorer le système. Toutefois, je m'interroge, et ce de manière générale, sur l'efficacité des taxes et des contraintes : d'une part, je ne pense pas que le produit de la taxe permettrait de changer grand-chose au problème ; d'autre part, en termes de marketing, les entreprises sont de grands spécialistes pour contourner les sujets.
Par contre, les enjeux d'éducation sont fondamentaux : c'est là que tout se joue et qu'il faut engager des moyens. Peut-être faut-il mener un dialogue avec le Gouvernement pour traduire concrètement vos préconisations et aller encore plus loin.
M. Bernard Jomier . - La question de l'épidémie de surpoids et d'obésité, qui ne concerne pas que la France, est d'une grande complexité.
Quelle est votre analyse des causes des perturbations endocriniennes ? Le sujet est aujourd'hui bien documenté, même s'il est toujours compliqué de pondérer précisément la place de chaque facteur dans l'obésité.
En ce qui concerne le Nutri-Score, on attribue souvent trop d'honneur ou trop d'indignité à un dispositif qui n'est qu'un outil parmi d'autres. La polémique entourant le Nutri-Score est entretenue par des industriels qui n'en veulent pas. Plus fondamentalement, il s'agit de déterminer la place de l'information dans la nutrition. Il ne faut pas prendre les consommateurs pour des idiots : ce n'est pas parce que le roquefort est moins bien classé qu'un autre fromage que nos concitoyens ne vont plus en manger.
Certes, le Nutri-Score ne dit rien du caractère bio des produits ou de leur transformation, mais telle n'est pas sa vocation. On peut trouver des aliments issus de l'agriculture biologique mais très gras ou produits à l'autre bout de la planète : aucun outil ne reflète la diversité et la complexité de la problématique que nous évoquons. Je souhaitais donc savoir si vous partagiez cette analyse et si finalement vous pensiez que le Nutri-Score est un bon outil.
Vous avez eu raison de souligner à plusieurs reprises l'importance de responsabiliser les industriels de l'alimentation transformée. L'approche comportementale individuelle ne peut, à elle seule, constituer une réponse à l'épidémie d'obésité. Nous vivons dans une société du trop-plein où l'on trouve partout de quoi manger. Il suffit d'ailleurs que les pots de moutarde viennent à manquer pour traumatiser tout le monde ! Comment peut-on réguler une telle société sans s'appuyer sur les industriels ? Pensez-vous profiter de la prochaine séquence budgétaire pour faire des propositions concrètes ?
Mme Frédérique Puissat . - Une question brève pour ma part sur un dossier que nous avons suivi ces dernières années. Vous êtes-vous penchées sur la question du transport bariatrique ?
M. Alain Duffourg . - Merci aux rapporteures pour ce travail très intéressant et très dense. Comme vous l'avez indiqué, un tiers des enfants sont obèses dans certains pays en développement mais les pays industrialisés souffrent aussi désormais de ce phénomène. Quelle réponse faut-il apporter ? Alors que la France est plutôt exemplaire s'agissant des campagnes de promotion d'une alimentation saine, je ne pensais pas qu'autant de nos enfants puissent ne pas connaître les fruits et légumes que vous avez cités.
Je suis tout à fait d'accord pour dire qu'il y a un manque d'encadrement législatif des industriels. Il faudrait mener un travail pour les contraindre à respecter certaines normes à commencer par le Nutri-Score.
Enfin, je partage votre avis ; les collectivités locales peuvent mener une action tout à fait intéressante. Dans les cantines du Gers, nous nous efforçons de faire consommer aux enfants des produits locaux et bio.
Mme Catherine Deroche , présidente . - Les chercheurs du centre de recherche des cordeliers nous ont montré hier une carte des parties du monde les plus touchées par l'obésité : on y retrouvait bien évidemment le continent américain, mais aussi toute l'Europe et toute l'Asie. En Chine ou au Vietnam, on constate aujourd'hui énormément d'obésité infantile en raison d'habitudes de vie comparables à celles des Américains.
Mme Brigitte Devésa , rapporteure . - Notre rapport met en exergue un vrai danger en termes de santé publique. Nous sommes tous conscients de l'importance de cet enjeu.
Aujourd'hui, rien ne semble en mesure d'inverser la dynamique du surpoids et de l'obésité. Il va falloir redoubler d'efforts et infléchir la logique à l'oeuvre davantage par l'éducation qu'en culpabilisant les individus, même si les parents sont toujours les premiers éducateurs. Il faudra aussi rendre l'environnement urbain moins propice au développement de l'obésité.
Pour répondre à Madame Imbert, l'allaitement maternel est bien soutenu par l'OMS, qui cite de nombreuses études soulignant la corrélation entre durée de l'allaitement et surpoids ultérieur. L'encouragement à l'allaitement est l'une des mesures du PNNS dont la mise en oeuvre pourrait être accélérée, même s'il s'agit d'un choix éminemment personnel.
Nous partageons les interrogations de Monsieur Mouiller sur le recours à l'outil fiscal. C'est la raison pour laquelle nous ne formulons pas de proposition sur la taxe touchant les boissons sucrées, qui fait actuellement l'objet d'une évaluation. Il convient d'attendre ces éléments pour ne pas faire de recommandations à la légère. En ce qui concerne la fiscalité sur les produits ultra-transformés, notre proposition est conditionnée à des recherches supplémentaires sur la responsabilité de ces aliments dans l'épidémie d'obésité. Enfin, pour ce qui est de notre préconisation sur la TVA, il s'agit simplement de mettre fin à un régime incohérent que la commission avait déjà eu l'occasion de souligner.
Monsieur Duffourg, tout le sens de notre rapport est de compléter l'approche incitative par des mesures obligatoires. Le Nutri-Score a le mérite d'exister en dépit des critiques que nous avons soulignées. Rendre cet étiquetage obligatoire relève du droit de l'Union européenne et la France soutient cette mesure. Il faudra en tout cas monter d'un cran pour obliger les industriels à jouer le jeu sur beaucoup d'autres aspects.
Mme Michelle Meunier , rapporteure . - Sur la question de Monsieur Jomier de savoir si, en définitive, le Nutri-Score est un bon outil, notre conviction est que, face à l'aspect multifactoriel et multidimensionnel de la maladie, il ne peut y avoir une seule réponse. Nous n'avons pas écarté le Nutri-Score car il commence à entrer dans les habitudes d'achat d'une certaine catégorie de consommateurs bien avertis. Les enfants s'y intéressent aussi, grâce aux enseignements qu'ils peuvent suivre à l'école. Ce dispositif peut sans doute être amélioré, notamment pour ce qui est du dosage et des fréquences de consommation. Le Nutri-Score d'un paquet de gâteaux peut être satisfaisant, mais rien n'indique qu'il faut éviter d'en manger cinq à la suite... Encore une fois, il n'est qu'un outil parmi d'autres, et ne pourra pas accomplir de miracle à lui-seul.
En ce qui concerne les perturbateurs endocriniens, certains spécialistes ont souligné qu'ils agissaient parfois sur l'effet de satiété, ce qui pouvait pousser au grignotage.
Vous avez raison Madame Imbert d'insister sur les nombreuses pathologies associées à l'obésité. On en dénombre près d'une vingtaine.
Il me semble également essentiel de déstigmatiser la personne obèse en cessant de la culpabiliser. Elle doit bien évidemment repenser ses habitudes alimentaires, mais il faut surtout agir sur l'environnement au sens large - politiques commerciales, publicité...
Il faut également améliorer la prise en charge de cette maladie, dont on ne reconnaît toujours pas le caractère de longue durée, ce qui pose problème pour le remboursement de certains soins ou de certains conseils en nutrition et évince, de facto , une grande partie de la population.
Monsieur Duffourg, tout concourt à l'amélioration de la situation, y compris l'aménagement du territoire. Les collectivités peuvent agir non seulement sur les équipements - pistes cyclables... -, mais aussi sur la conception des bâtiments : ne faudrait-il pas placer l'escalier avant l'ascenseur dans les halls, par exemple ?
Mme Chantal Deseyne , rapporteur . - Nous reconnaissons tous que l'obésité est une maladie. Il ne s'agit pas de stigmatiser les personnes qui en sont atteintes. Il me semble toutefois qu'il est possible de considérer le surpoids et l'obésité comme une forme d'addiction et en particulier au sucre. L'histoire nous enseigne que la consommation de sucre est concomitante de l'essor industriel anglais, les ouvriers y trouvant une manière efficace de se rassasier, voire de se doper. Sans prise de conscience ni réelle détermination pour changer les comportements alimentaires, aucun dispositif ne pourra fonctionner.
Je rejoins les propos de Monsieur Mouiller sur les doutes légitimes que l'on peut avoir sur l'efficacité des taxes. Nous rappelons dans le rapport qu'elles touchent les plus précaires, sans pour autant modifier forcément leurs habitudes de consommation. Les fabricants ou distributeurs de sodas, par exemple, peuvent aussi choisir d'imputer le surcoût à leurs marges pour conserver leur part de marché.
Par ailleurs, dans les milieux précaires, qui ne sont pas autant sensibilisés aux questions de nutrition, pouvoir offrir à ses enfants un soda ou une viennoiserie constitue aussi une forme de satisfaction.
Notre rapport retient donc une approche équilibrée sur les questions de fiscalité. Taxer les industries agroalimentaires pour les inciter à reformuler les recettes de leurs produits ultra-transformés me semblerait par exemple très pertinent. Le produit de cette fiscalité pourrait servir à financer d'autres dispositifs, comme les chèques alimentation, et diriger ainsi les consommateurs vers des produits sains.
Madame Puissat, le transport bariatrique ne fait pas du tout l'objet de notre rapport. Mme la présidente me dit que les choses n'ont en revanche pas bougé sur ce sujet...
Au-delà de la vingtaine de maladies chroniques induites par le surpoids et l'obésité, cette pathologie entraîne aussi des retards de dépistage de cancer, notamment chez la femme, qui souffre de l'image dévalorisante de son corps... Il faut aussi tenir compte de nombreux aspects psychologiques.
Mme Catherine Deroche , présidente . - Bravo pour le travail très complet que vous avez mené. Je vais maintenant demander à la commission de se prononcer sur l'ensemble des recommandations et d'autoriser la publication de ce rapport d'information, dont je précise le titre : « Surpoids et obésité, l'autre pandémie ».
La commission approuve les recommandations et autorise la publication du rapport.
LISTE DES PERSONNES ENTENDUES
ET CONTRIBUTIONS
ÉCRITES
Santé publique France (SpF)
Mounia El Yamani , responsable de l'unité cardio-métabolique et respiratoire à la direction des maladies non transmissibles et traumatismes
Pierre Arwidson , responsable de la cellule scientifique à la direction de la prévention et de la promotion de la santé
Alima Marie-Malikité , directrice de cabinet à la direction générale
Anne-Juliette Serry , responsable de l'unité alimentation et activités physiques à la Direction de la prévention et de la promotion de la santé
Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (ANSéS)
Aymeric Dopter , adjoint à la chef d'unité d'évaluation des risques liés à la nutrition
Sarah Aubertie , chargée des relations institutionnelles
Haut Conseil de la santé publique (HCSP)
Pr Serge Hercberg , auteur de rapports sur la prévention nutritionnelle et ancien président du programme national nutrition santé
Association française d'étude et de recherche sur l'obésité (Afero)
Pr Jean-Michel Oppert , chef du service Nutrition, hôpital Pitié-Salpêtrière
Dr Judith Aron-Wisnewsky , médecin nutritionniste, hôpital Pitié-Salpêtrière
Centre européen de nutrition pour la santé (CENS)
Pr Martine Laville , coordinatrice Réseau FORCE, responsable du Centre intégré de l'Obésité HCL
Pr Philippe Froguel , généticien, professeur à l'université de Lille et directeur de recherche au CNRS
Pr Daniel Nizri , président du comité de suivi du programme national nutrition santé 2019-2023
Association des maires de France et des présidents d'intercommunalité (AMF)
Gilles Pérole , co-président du groupe de travail alimentation, adjoint au maire de Mouans-Sartoux
Sébastien Ferriby , conseiller technique Action sociale, culturelle, éducative et sportive
Charlotte de Fontaines , chargée des relations avec le Parlement
Réseau français des « villes-santé » de l'OMS
Maude Luherne , directrice
Patricia Saraux-Salaun , directrice santé publique de la ville de Nice (ville vice-présidente du réseau)
Association « Fédérons les villes pour la santé » (FLVS) - programme VIF (« Vivons en forme »)
Thibault Deschamps , président de l'association
Flora Demory , responsable des partenariats et du développement
Fédération nationale d'éducation et de promotion de la santé (FNES)
Christine Ferron , déléguée générale
Dr Laurence Pallier , directrice du Comité départemental d'éducation pour la santé du Var
Société française de nutrition (SFN)
Pr Monique Romon , professeur émérite de nutrition à la Faculté de médecine de Lille, présidente de l'association Resto (Regroupement pour l'éducation, le suivi et le traitement de l'obésité)
Société française de santé publique (SFSP)
Pr Emmanuel Rusch , président, médecin de santé publique, professeur de santé publique à l'université François Rabelais de Tours, praticien hospitalier au CHU de Tours
Mathieu Vergnault , administrateur, enseignant en activité physique adaptée, président de la SFP-APA (Société française des professionnels de l'activité physique adaptée)
Pr Chantal Julia , adhérente, professeur de nutrition à l'université Sorbonne Paris Nord, praticien hospitalier à l'hôpital Avicenne de Bobigny, directrice de l'équipe de recherche en épidémiologie nutritionnelle
Société francophone de nutrition clinique et de métabolisme (SFNCM)
Pr Sébastien Czernichow , chef du service de nutrition à l'hôpital européen Georges Pompidou, Paris
Syndicat national des médecins nutritionnistes des établissements de santé (Synmnes)
Pr Antoine Avignon , président
Association française des diététiciens nutritionnistes (AFDN)
Thérèse Libert , vice-présidente, diététicienne nutritionniste libérale
Aurélie Lebrasseur , administrateur, diététicienne nutritionniste, hôpital de Gonesse et en secteur libéral
Nelly Levert , diététicienne nutritionniste libérale
Observatoire de la qualité de l'alimentation (Oqali)
Louis-Georges Soler , directeur scientifique adjoint Alimentation & Bioéconomie (Inrae)
Jean-Luc Volatier , adjoint au directeur de l'évaluation des risques en charge des observatoires, données et méthodes (ANSéS)
Julie Gauvreau-Béziat , chef de l'unité « observatoires des aliments » au sein de la direction de l'évaluation des risques (ANSéS)
UFC-Que choisir
Olivier Andrault , chargé de mission alimentation/agriculture
Marie-Christine Radenne , administratrice nationale
Association de défense, d'éducation et d'information du consommateur (ADEIC)
Julie Vanhille , secrétaire générale
Marie Fillon , responsable de l'information à l'Afripel
Syndicat national de la restauration collective (SNRC)
Esther Kalonji , déléguée générale
Carole Galissant , présidente de la commission nutrition
Répop Île-de-France (REPOP IdF)
Dr Armine Arsan , président et cofondateur
Claire Tetart , directrice administrative et financière
Laurence Guéry , coordinatrice santé
Répop Bourgogne Franche-Comté (RéPPOP-BFC)
Christelle Virot , présidente
Dr Stéphanie Pasteur , médecin coordinatrice
Julie Bugnon , coordinatrice administrative et parcours patient
Association de prévention et d'éducation sanitaire - actions locales (APESAL)
Gaëlle Chabas , directrice
Dr Frédéric Couttenier , référent scientifique pour la prévention du surpoids
Caisse primaire d'assurance maladie des Flandres
Nicolas Dromzée , responsable du pôle santé publique
Caisse primaire d'assurance maladie de Seine-Saint-Denis
Marie Lafage , directrice de la gestion des risques
Nathalie Tissier , responsable de la prévention
Caisse nationale de l'assurance maladie (CNAM) - Direction des assurés, département de la prévention et de la promotion de la santé (DPPS)
Isabelle Vincent , responsable adjointe du département
Cécile Doghmane , chargée de prévention et promotion de la santé
Direction générale de la santé (DGS) - Sous-direction prévention des risques liés à l'environnement et à l'alimentation
Isabelle de Guido , chef du bureau « Alimentation Nutrition »
Manon Egnell , conseillère experte chargée des dossiers nutrition
Direction générale de l'enseignement scolaire (DGESCO)
Thomas Leroux , sous-directeur de l'action éducative
Benoit Rogeon , chef du bureau de la santé et de l'action sociale
Direction générale de l'alimentation (DGAL)
Cédric Prévost , sous-directeur de l'accompagnement des transitions alimentaires et agroécologiques
Erwan de Gavelle , chargé de mission alimentation santé
Ligue contre l'obésité
Jean-Philippe Ursulet , directeur général
Mélanie Deloze , secrétaire générale
Pr Jean-Daniel Lalau , professeur de nutrition et philosophe, CHU d'Amiens
Collectif national des associations d'obèses (CNAO)
Anne-Sophie Joly , présidente fondatrice
SIGA
Aris Christodoulou , président fondateur
Anthony Fardet , chargé de recherche, UMR 1019, unité de nutrition humaine, Université de Clermont-Auvergne, Inrae, membre du comité d'experts SIGA
Association nationale des industries alimentaires (ANIA)
Timothée Arar-Jeantet , responsable nutrition
Victoire Perrin , responsable du pôle affaires publiques
Caisse nationale des allocations familiales (CNAF)
Jérôme Lepage , directeur adjoint des prestations légales et sociales
Pauline Domingo , responsable du département enfance et parentalité
Patricia Chantin , responsable des relations avec le Parlement
Association « Programme Malin »
Catherine Salinier , présidente
Benjamin Cavalli , directeur
Conseil départemental de la Loire-Atlantique
Claire Tramier , vice-présidente du conseil départemental de la Loire-Atlantique, en charge des familles et de la protection de l'enfance
Marion Lefeu , chargée de mission au cabinet du président
Faustine Régnier , sociologue, chargée de recherche à l'Inrae
Thibaut de Saint Pol , sociologue, secrétaire général du Conseil d'évaluation de l'École
Olivier Allais , économiste à l'Inrae-Université Paris-Saclay, unité de recherche 1303 Alimentation et sciences sociales (Aliss)
Fabrice Etilé , professeur à PSE (Paris School of Economics), directeur de recherche à l'Inrae
Guido Girardi , ancien président du Sénat chilien
Direction générale de la concurrence, de la consommation et de la répression des fraudes (DGCCRF)
Annick Biolley-Coornaert , sous-directrice Produits et marchés agroalimentaires
Claire Servoz , chef du bureau Valorisation nutritionnelle et information sur les denrées alimentaires
Alice Stengel , rédactrice au sein du bureau Valorisation nutritionnelle et information sur les denrées alimentaires
Direction générale des outre-mer (DGOM)
Mikaël Quimbert , sous-directeur adjoint aux politiques publiques
Dr Karen Sadlier , docteur en psychologie clinique et psychopathologique
Nathalie Dumet , professeure des universités Psychopathologie clinique du somatique, université Lyon 2
Agence régionale de santé Martinique
Dr Jérôme Viguier , directeur général
Laurence Deluge , directrice de cabinet
Julie Calvet-Coiffard , directrice déléguée au pilotage et à la coordination
Marie-Françoise Emonide , directrice déléguée à la santé environnementale et à la prévention
Camille Résid , responsable du département prévention
CONTRIBUTIONS ÉCRITES
Jean-Pierre Poulain , professeur de sociologie, université de Toulouse 2
Dre Muriel Salmona , psychiatre, présidente de l'association Mémoire traumatique et victimologie
Maison des eaux minérales naturelles
* 1 Rapport d'information n° 399 (2013-2014) de M. Yves Daudigny et Mme Catherine Deroche, fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, déposé le 26 février 2014.
* 2 Sidney Mintz, Sweetness and power. The place of sugar in modern history , London, Viking, 1985 ; trad. fr. La douceur et le pouvoir : la place du sucre dans l'histoire moderne, Bruxelles, éditions de l'université de Bruxelles, 2014.
* 3 Voir Robert Lustig, Fat Chance: Beating the Odds against Sugar, Processed Food, Obesity, and Disease , New York, Hudson Street Press, 2013; trad. fr. Sucre, l'amère vérité , éd. Thierry Souccar, 2017.
* 4 James Walvin, Sugar: the world corrupted: from slavery to obesity , London, Pegasus books, 2018 ; trad. fr. Histoire du sucre, histoire du monde, Paris, La Découverte, 2020.
* 5 Jean-Marie Le Guen, Obésité, le nouveau mal français, Paris, Armand Colin, 2005 .
* 6 Voir par exemple : rapport de l'OPEPS n° 8 (2005-2006) de M. Gérard Dériot, fait au nom de l'Office parlementaire d'évaluation des politiques de santé, déposé le 5 octobre 2005 ; rapport d'information n° 1131 de Mme Valérie Boyer déposé en conclusion des travaux de la mission d'information de l'Assemblée nationale sur la prévention de l'obésité, le 30 novembre 2008 ; Jean-Marie Le Guen, Obésité, le nouveau mal français , Paris, Armand Colin, 2005.
* 7 Décret du 20 mai 2022 relatif à la composition du Gouvernement.
* 8 Ainsi, par exemple, du rapport de l'IGAS de 2013, dont il sera question plus loin.
* 9 Véronique Boudou-Millot, « “Que ton alimentation soit ta meilleure médecine !” ou la fortune exceptionnelle d'un adage pseudo-hippocratique (De alimento 19) », dans Revue d'études grecques , n° 129-2, 2016, pp. 329-348.
* 10 Melina Arnold, Nirmala Pandeya et al ., « Global burden of cancer attributable to high body-mass index in 2012: a population-based study », The lancet oncology.
* 11 Lauby-Secretant et al ., « Obésité et cancer », Bulletin du cancer , 2019.
* 12 « Prevalence of obesity among adult inpatients with Covid-19 in France », The lancet , 18 mai 2020.
* 13 Étude Coronado.
* 14 Revue Obesity, décembre 2020.
* 15 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019.
* 16 « Body-mass index and all-cause mortality: individual-participant-data meta-analysis of 239 prospective studies in four continents », The lancet , août 2016.
* 17 Voir Jean-Pierre Poulain, Sociologie de l'obésité , Paris, Presses universitaires de France, 2009.
* 18 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019
* 19 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019
* 20 9 ème édition du Baromètre du Défenseur des droits et de l'OIT sur la perception des discriminations dans l'emploi, février 2016.
* 21 OMS, Obésité : prévention et prise en charge de l'épidémie mondiale , 1997.
* 22 JP Poulain, Sociologie de l'obésité, PUF, 2009.
* 23 Rapport sur l'obésité dans la Région européenne de l'OMS, 2022.
* 24 La région européenne de l'OMS comprend 53 pays dont la Russie, la Turquie, etc .
* 25 Barante ML, Azcona B, Goyenne P, Moutereau A, Buresi I, « Impact de la crise sanitaire due au SARS-CoV-2 sur le statut staturo-pondéral des enfants de quatre ans : comparaison des données des bilans de santé en école maternelle du Val-de-Marne, de 2018 à 2021 », Bulletin épidémiologique hebdomadaire 2022 , (8):154-60.
* 26 C. Delamaire, B Sarda et al ., « Comportements alimentaires et déterminants de la prise de poids des adultes en France pendant le confinement lié à la covid-19 : évolutions perçues », Santé publique France , mars 2021.
* 27 En France, ces données sont collectées par la Drees.
* 28 S. Czernichow et al , « Evolution of the prevalence of obesity in the adult population in France, 2013-2016 : the Constances study », Scientific Reports , juillet 2021.
* 29 Drees, « La santé des élèves de grande section de maternelle en 2013 : des inégalités sociales dès le plus jeune âge », Études & résultats , n° 0920, juin 2015.
* 30 Drees, « En 2017, des adolescents plutôt en meilleure santé physique mais plus souvent en surcharge pondérale », Études & résultats , n° 1122, août 2019.
* 31 OCDE, The Heavy Burden of Obesity : The Economics of Prevention , octobre 2019.
* 32 S. Czernichow et al , « Evolution of the prevalence of obesity in the adult population in France, 2013-2016: the Constances study », Scientific Reports , juillet 2021.
* 33 Enquête Obépi-Roche, 2020.
* 34 Drees, « La santé des élèves de grande section de maternelle en 2013 : des inégalités sociales dès le plus jeune âge », Études & résultats , n° 0920, juin 2015 et Drees, « En 2017, des adolescents plutôt en meilleure santé physique mais plus souvent en surcharge pondérale », Études & résultats , n° 1122, août 2019.
* 35 B. et J. Sanchez-Gonzalez, « Cinquante ans de consommation alimentaire : une croissance modérée, mais de profonds changements », Insee Première , n° 1568, 2015.
* 36 A. Ferret et E. Demoly, « Les comportements de consommation en 2017 », Insee Première , n° 1749, avril 2019.
* 37 Étude INCA 3, Évolution des habitudes et modes de consommation, de nouveaux enjeux en matière de sécurité sanitaire et de nutrition , 2017.
* 38 Enquête Kannari : Santé, nutrition et exposition au chlordécone aux Antilles, 2013.
* 39 Agence sanitaire et sociale de Nouvelle-Calédonie, enquête santé 2012-2013.
* 40 Étude INCA 3, Évolution des habitudes et modes de consommation, de nouveaux enjeux en matière de sécurité sanitaire et de nutrition , 2017.
* 41 Rapport de l'Anses relatif à l'actualisation des apports nutritionnels conseillés pour les acides gras, mai 2011.
* 42 OCDE, Profil de santé par pays, 2021.
* 43 D'après le Larousse, un élément palatable procure une sensation agréable lors de sa consommation.
* 44 C. Debras, B. Srour, E. Chazelas et al ., « Aliments ultra-transformés, maladies chroniques et mortalité : résultats de cohorte prospective NutriNet-santé », Cahiers de nutrition et de diététique , 2021.
* 45 Carlos A. Monteiro, Geoffrey Cannon, Renata Levy et Jean-Claude Moubarac, « NOVA : the star shines bright », World Nutrition , vol. 7, nos 1-3,ý 7 janvier 2016, pp. 28-38.
* 46 B. Srour, E. Chazelas et M. Touvier, « Aliments ultra-transformés : de la recherche aux recommandations », Revue du praticien , vol. 71, décembre 2021.
* 47 Anthony Fardet, « Prévention des maladies chroniques : pour une classification holistique des aliments selon leur degré de transformation », Nutritions & Endocrinologie , 2017, 15(83).
* 48 Op . cité.
* 49 « Metabolic Effects of a Chronic Dietary Exposure to a Low-Dose Pesticide Cocktail in Mice: Sexual Dimorphism and Role of the Constitutive Androstane Receptor », Environmental Health Perspectives , 25 juin 2018.
* 50 OCDE, Profil de santé par pays , 2021.
* 51 Étude INCA 3, Évolution des habitudes et modes de consommation, de nouveaux enjeux en matière de sécurité sanitaire et de nutrition , 2017.
* 52 Judith Aron-Wisnewsky, Karine Clément, « Microbiote et obésité : données cliniques et chirurgicales », Correspondances en Métabolismes Hormones Diabètes et Nutrition, Vol. XIX, n° 5-6, mai-juin 2015.
* 53 Joris Mathieu, C. Petit, C. Lombard et al ., « Obésité sévère, quelle prise en charge psychologique ? », Revue de psychologie clinique , 2021-2.
* 54 H. Hailes , R. Yu et al ., « Long-term outcomes of childhood sexual abuse: an umbrella review », Lancet psychiatrie , 2019.
* 55 Wiss, Brewerton, Tomalyama, (2021). « Limitations of the protective measure theory in explaining the role of childhood sexual abuse in eating disorders, addictions and obesity », Eating and Weight Disorders - Studies in Anorexia, Bulemia and Obesity , 27, 1249-1267.
* 56 Loïc Locatelli et al ., « Quand le poids influence la santé mentale... et réciproquement », La Revue médicale suisse , 2017.
* 57 Haut Conseil de la santé publique, « Pour une politique nutritionnelle de santé publique en France - Enjeux et propositions », juin 2000.
* 58 Éléments de bilan du PNNS (2001-2005) et Propositions de nouvelles stratégies pour le PNNS 2 (2006-2008) - Pour une grande mobilisation nationale de tous les acteurs pour la promotion de la nutrition en France, février 2006.
* 59 Voir le rapport de Valérie Boyer.
* 60 IGAS et Cgaeer, Évaluation du programme national nutrition santé PNNS 2 2006-2010 , avril 2010.
* 61 IGAS, Évaluation du programme national nutrition santé 2011-2015 et 2016 (PNNS 3) et du plan obésité 2010-2013 , juillet 2016.
* 62 Décret n° 2014-629 du 18 juin 2014 portant création du comité interministériel pour la santé.
* 63 Loi n° 2021-1104 du 22 août 2021 portant lutte contre le dérèglement climatique et renforcement de la résilience face à ses effets, article 265.
* 64 Article L. 1 du code rural et de la pêche maritime.
* 65 Rapport de l'Opeps n° 8 (2005-2006) de M. Gérard Dériot, fait au nom de l'Office parlementaire d'évaluation des politiques de santé, déposé le 5 octobre 2005.
* 66 Créé par l'article 112 de la loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.
* 67 Jean-Pierre Poulain, Sociologies de l'alimentation , Paris, PUF, 2013.
* 68 Claude Fischler (dir.), « La nourriture. Pour une anthropologie culturelle de l'alimentation », Communications , n° 31, 1979.
* 69 Thierry Lang et Louis-Georges Soler, « Inégalités sociales de santé et nutrition : vers une politique d'universalisme proportionné ? », Actualité et dossier en santé publique, n° 87, 2014/06/01, pp. 43-45.
* 70 Kearns C, Schmidt L, Apollonio D, Glantz S., « The sugar industry's influence on policy », Science , 2018, et Brownell KD, Warner KE. « The perils of ignoring history : Big Tobacco played dirty and millions died. How similar is Big Food ? ».
* 71 Voir Thierry Souccar, Lait, mensonges et propagande, Vergèze, éditions Thierry Souccar, 2008 .
* 72 IGAS, Évaluation du programme national nutrition santé 2011-2015 et 2016 (PNNS 3) et du plan obésité 2010-2013 , juillet 2016.
* 73 Daniel Benamouzig, Camille Boubal, « Réguler avec modération : le cas des recommandations nutritionnelles », Sociologie, 2022/2 (Vol. 14), pp. 125-141.
* 74 Voir II. B. 1.
* 75 Voir Olivier Lepiller, « Les critiques de l'alimentation industrielle et les réponses des acteurs de l'offre », Cahiers de nutrition et de diététique , volume 48 n° 6, décembre 2013, pp. 298-307.
* 76 Voir Daniel Benamouzig et Joan Cortinas Munoz, Des lobbys au menu, les entreprises agroalimentaires contre la santé publique, Paris, Raisons d'agir, 13 mai 2022 . Voir aussi Pierre Meneton , 2084. Pourquoi l'État joue avec votre santé, Paris, Humensciences, octobre 2021.
* 77 HAS, Surpoids et obésité de l'enfant et de l'adolescent (actualisation des recommandations 2003) , décembre 2011.
* 78 HAS, Guide du parcours de soins : surpoids et obésité de l'enfant et de l'adolescent(e) , validé par le collège le 3 février 2022.
* 79 Cour des comptes, La prévention et la prise en charge de l'obésité , rapport public thématique, 2019.
* 80 Voir par exemple Carine Curci, Prévalence du surpoids, de l'obésité infantile et du rebond d'adiposité précoce en écoles maternelles sur le territoire d'Aubagne/La Ciotat , thèse de médecine générale soutenue le 8 octobre 2018 à Marseille ; Marine Flavigny, Prévalence du surpoids, de l'obésité infantile et du rebond d'adiposité précoce dans les arrondissements du 13001, 13002 et 13003. Dépistage et prise en charge en médecine générale , thèse de médecine générale soutenue le 9 octobre 2018 à Marseille ; Virginie Courbe, Évaluation des modalités de prévention et de prise en charge du surpoids et de l'obésité infantile chez les médecins généralistes et les pédiatres de ville de Seine-Maritime , thèse de médecine générale soutenue le 3 juin 2020 à Rouen.
* 81 Arrêté du 20 août 2021 modifiant l'arrêté du 3 novembre 2015 relatif à la périodicité et au contenu des visites médicales et de dépistage obligatoires prévues à l'article L. 541-1 du code de l'éducation.
* 82 Cour des comptes, Les médecins et les personnels de santé scolaire , communication à la commission des finances de l'Assemblée nationale, avril 2020.
* 83 Pour sauver la PMI, agissons maintenant ! , rapport présenté par Madame Michèle Peyron, députée, au Premier ministre, mars 2019.
* 84 Voir notamment le commentaire de l'article 12 du projet de loi, dans le rapport n° 74 (2021-2022) de M. Bernard Bonne, fait au nom de la commission des affaires sociales, déposé le 20 octobre 2021.
* 85 Lesquelles sont pour l'heure : addictologie, médecine du sport, douleur, soins palliatifs, médecine scolaire et médecine légale et expertise médicale.
*
86
Feuille de route « Prise en charge
des personnes en situation d'obésité 2019-2022 »
DGOS-DGS-CNAM (contribution HAS), consultable à
l'adresse suivante :
https://solidarites-sante.gouv.fr/IMG/pdf/feuille_de_route_obesite_2019-2022.pdf
* 87 Caroline Carriere, Hélène Thibault, Pascal Barat, Fatiha Guemazi-Kheffi, Blandine Mellouet-Fort, Laurent Ancillon, Anne-Marie Bertrand, Sylvain Quinart, Sophie Guilmin-Crépon, Armine Arsan, Anne Lestournelle, Régine Brument, Camille Saison-Canaple, Lise Renel, Adeline Daussac, Béatrice Jouret, Véronique Negre, Maïthé Tauber, « Short-term and longterm positive outcomes of the multidisciplinary care implemented by the French health networks for the prevention and care of paediatric overweight and obesity », Pediatric obesity , 2019-04-16.
* 88 Décret n° 2021-1796 du 23 décembre 2021 relatif à la mise en cohérence des codes avec l'article 23 de la loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé et décret n° 2021-1797 relatif à la mise en cohérence des dispositions relatives aux dispositifs d'appui à la coordination et aux dispositifs spécifiques régionaux.
* 89 D'abord au titre de l'article 68 de la loi n° 2015-1702 du 21 décembre 2015 de financement de la sécurité sociale pour 2016, puis au titre de l'article 51 de la loi n° 2017-1836 de financement de la sécurité sociale pour 2018.
* 90 Évaluation de l'expérimentation « Mission : retrouve ton cap » , rapport final réalisé par Planète publique pour l'assurance maladie, juin 2021.
* 91 Article 77 de la loi n° 2021-1754 du 23 décembre 2021 de financement de la sécurité sociale pour 2022.
* 92 Arrêté du 1 er mars 2021 relatif à l'expérimentation « Gestion du parcours de santé dans l'obésité (GPSO) ».
* 93 Article L. 324-1 du code de la sécurité sociale.
* 94 Voir « Obésité : quelles conséquences pour l'économie et comment les limiter ? », la Lettre Trésor éco , n° 179, septembre 2016.
* 95 Audrey Richards, Hunger and work in a savage tribe: a functional study of nutrition among the Southern Bantu , London, Routledge & Kegan Paul, 1932, cité par Sidney Mintz, op . cit .
* 96 Sidney Mintz, op . cit ., p. 44.
* 97 OMS-Europe, rapport précité de 2022.
* 98 DGS, Bilan à mi-parcours du PNNS 2019-2023, mai 2021.
* 99 Article 312-17-3 du code de l'éducation. Cet article, créé par la loi n° 2014-1170 du 13 octobre 2014 d'avenir pour l'agriculture, l'alimentation et la forêt, n'a été modifié depuis que pour mentionner la lutte contre le gaspillage alimentaire et le PNA.
* 100 Article L. 551-1 du code de l'éducation.
* 101 Voir https://www.asef-asso.fr/notre-sante/mon-enfant/notre-enquete-sur-lalimentation-des-enfants-2013/
* 102 Voir notamment Construire la sécurité sociale écologique du 21 e siècle , rapport d'information n° 594 (2021-2022) de Mme Mélanie Vogel, fait au nom de la mission d'information sur la sécurité sociale écologique, déposé le 30 mars 2022.
* 103 Ibid ., p. 206.
* 104 Marie Berthoud, « L'éducation alimentaire dans les écoles : diffusion, circulation et réappropriation des normes nutritionnelles » , Les Enjeux de l'information et de la communication , 2020/S1 (N° 20/3A), pp. 131-143.
* 105 Didier Nourrisson, « Faire-savoir et savoir-faire à l'École : l'alimentation à l'écran » , Les Enjeux de l'information et de la communication , vol. 20/3a, no. S1, 2020, pp. 117-130.
* 106 Voir Claire Marchand, Le médecin et l'alimentation Principes de nutrition et recommandations alimentaires en France (1887-1940) , thèse d'histoire contemporaine soutenue à l'université François Rabelais de Tours le 3 février 2014.
* 107 Voir Joël Lebeaume, L'enseignement ménager en France. Sciences et techniques au féminin 1880-1980, Rennes, Presses universitaires de Rennes, 2014.
* 108 Voir par exemple « Cuisine, repassage, pliage de draps... : des cours d'économie domestique à l'école pour garçons et filles en Finlande », Francetvinfo , le 13 décembre 2020.
* 109 Voir Eric Bertin, « Pour une approche tridimensionnelle de l'éducation à l'alimentation », dans Cahiers de nutrition et de diététique vol. 55 n° 3, juin 2020, pp. 119-126.
* 110 Santé publique France, Exposition des enfants et des adolescents à la publicité pour des produits gras, sucrés, salés , 2020.
* 111 Voir UFC-Que choisir, « Pour une loi de moralisation du marketing alimentaire, étude du dispositif français d'encadrement des publicités alimentaires destinées aux enfants, à la télévision et sur Internet », septembre 2020.
* 112 Boyland EJ, Nolan S, Kelly B, Tudur-Smith C, Jones A, Halford JC et al ., « Advertising as a cue to consume: a systematic review and meta-analysis of the effects of acute exposure to unhealthy food and nonalcoholic beverage advertising on intake in children and adults », Am J Clin Nutr. 2016;103(2):519-33.
* 113 Kelly, Vandevijvere, Ng et alii ., « Global benchmarking of children's exposure to television advertising of unhealthy food and beverages across 22 countries », Obesity reviews 2019;20(S2), pp. 116-128.
* 114 Camila Corvalán, Marcela Reyes, María Luisa Garmendia, Ricardo Uauy, « Structural responses to the obesity and non-communicable diseases epidemic : Update on the Chilean law of food labelling and advertising », Obesity reviews 2019;20, pp. 367-374.
* 115 Voir notamment Francesca R Dillman Carpentier, Teresa Correa, Marcela Reyes et Lindsey Smith Taillie, « Evaluating the impact of Chile's marketing regulation of unhealthy foods and beverages : pre-school and adolescent children's changes in exposure to food advertising on television », Public Health Nutrition : 23(4), 747-755 ; Melissa L. Jensen, Francesca Dillman Carpentier, Linda Adair, Camila Corvalán, Barry M. Popkin, Lindsey Smith Taillie, « Examining Chile's unique food marketing policy : TV advertising and dietary intake in preschool children, a pre- and post- policy study », Pediatric Obesity 2021;16 ; Correa T, Reyes M, Taillie LS, Corvalán C, Dillman Carpentier FR. « Food Advertising on Television, Before and After a National Unhealthy Food Marketing Regulation in Chile », 2016-2017 in American Journal of Public Health . 2020(0) : e1-e6 ; Mediano Stoltze F, Barker JO, Kanter R, et al . « Prevalence of child-directed and general audience marketing strategies on the front of beverage packaging: the case of Chile », Public health nutrition , 2018;21(3):454-464 ; Mediano Stoltze F, Reyes M, Smith TL, Correa T, Corvalán C, Carpentier FRD, « Prevalence of Child-Directed Marketing on Breakfast Cereal Packages before and after Chile's Food Marketing Law : A Preand Post-Quantitative Content Analysis », International journal of environmental research and public health , 2019;16(22):4501.
* 116 Article 20 bis de la « Ley de los derechos de las niñas, niños y adolescentes », modifiée le 5 août 2020.
* 117 Article 87 de la « Ley de salud del Estado de Tabasco », modifiée le 21 août 2020.
* 118 Santé publique France, même étude, qui cite aussi : l'Inserm dans son rapport sur la réglementation, le marketing et l'influence des communications de santé en matière de comportements nutritionnels (Inserm, 2017), le Haut Conseil de santé publique dans son rapport sur le programme national nutrition santé 2017-2021 (HCSP, 2017), l'Inspection générale des affaires sociales dans son rapport sur l'évaluation du programme national nutrition santé 2011-2015 et 2016 et du plan obésité 2010-2013 et dans le récent rapport de la Cour des comptes sur la prévention et la prise en charge de l'obésité (Cour des comptes, 2019).
* 119 HCSP, Pour une Politique nationale nutrition santé en France PNNS 2017-2021, septembre 2017.
* 120 Loi n° 2016-1771 du 20 décembre 2016 relative à la suppression de la publicité commerciale dans les programmes jeunesse de la télévision publique.
* 121 Charte visant à promouvoir une alimentation et des comportements favorables à la santé dans les programmes audiovisuels et les publicités (2020-2024).
* 122 HCSP, Pour une Politique nationale nutrition santé en France PNNS 2017-2021, septembre 2017.
* 123 De manière aussi significative, François Bourdillon, ancien directeur général de Santé publique France, lui consacre la quasi-totalité du chapitre relatif à la politique nutritionnelle de son manuel de santé publique, paru en 2020 : voir François Bourdillon, Agir en santé publique, de la connaissance à l'action , Rennes, Presses de l'EHESP, 2020, ch. 4, pp. 73-100.
* 124 Voir Serge Hercberg, Arnaud Basdevant, Propositions pour un nouvel élan de la politique nutritionnelle française de santé publique , 15 novembre 2013.
* 125 Voir, entre mille exemples : « Nutri-Score : la longue bataille de l'étiquetage des aliments », Sud-Ouest , 31 octobre 2017, « Nutrition : la guerre de l'étiquetage continue », Le Monde , 5 décembre 2017 ; « La bataille perdue du Nutri-Score à la télévision », France inter , 28 mai 2018 ; le chapitre 4 du manuel de François Bourdillon précité s'intitule même « Améliorer la nutrition : une éternelle bataille ».
* 126 Voir par exemple Mélissa Mialon, Chantal Julia, Serge Hercberg, « The policy dystopia model adapted to the food industry : the example of the Nutri-Score saga in France », World Nutrition, 2018;9(2), pp. 109-120.
* 127 Voir l'enquête de Pascale Santi et Stéphane Horel : « Intoxication agroalimentaire au ministère de la santé », Le Monde, 8 juillet 2016, et « Critiques et démission autour de l'étude sur l'étiquetage alimentaire », Le Monde, 10 juillet 2016.
* 128 Arrêté du 31 octobre 2017 fixant la forme de présentation complémentaire à la déclaration nutritionnelle recommandée par l'État en application des articles L. 3232-8 et R. 3232-7 du code de la santé publique.
* 129 Santé publique France, Recommandations sur l'alimentation, l'activité physique & la sédentarité pour les adultes , janvier 2019.
* 130 Arrêté du 30 août 2019 modifiant l'arrêté du 31 octobre 2017.
* 131 DGS, Bilan à mi-parcours du PNNS 2019-2023, mai 2021.
* 132 EFSA Panel on Nutrition, Novel Foods and Food Allergens, « Scientific advice related to nutrient profiling for the development of harmonised mandatory front-of-pack nutrition labelling and the setting of nutrient profiles for restricting nutrition and health claims on foods » , EFSA Journal , 19 avril 2022.
* 133 Federalimentare, « comunicato di mercoledì 27 aprile 2022 » (nous traduisons). Consultable à l'adresse suivante : http://www.federalimentare.it/new2016/ms_comunicati_det.asp?ID=1087
* 134 Ainsi le ministre de l'agriculture Julien Denormandie a appelé, lors du congrès de l'Association Nationale des élus de la montagne au Grand-Bornand du 21 octobre 2021, à « revoir la méthodologie » du Nutri-Score.
* 135 Voir par exemple Gyorgy Scrinis, Nutritionism - the science and politics of dietary advice, New York, Columbia university press, 2013; trad. fr. Les dérives de la nutrition, Comment le réductionnisme a dévoyé la science de la nutrition et les recommandations alimentaires, Vergèze, éditions Thierry Souccar, juin 2022.
* 136 Voir Thierry Souccar, « Nestlé invente le parfait faux aliment », sur www.lanutrition.fr, le 26 mai 2021.
* 137 Voir « La protéine végétale, l'arme secrète du groupe Roquette », Les Échos, 15 janvier 2020.
* 138 Voir Richard Thaler et Cass Sunstein, Nudge : improving decisions about health, wealth and happiness , New Heaven, Yale University Press, 2008. Trad. fr. : Nudge, la méthode douce pour inspirer la bonne décision, Paris, Vuibert, 2010 .
* 139 Voir Henri Bergeron, Patrick Castel, Sophie Dubuisson-Quellier, Jeanne Lazarus, Étienne Nouguez, Olivier Pilmis, Le biais comportementaliste , Paris, Presses de Sciences Po, 2018.
* 140 Sidney Mintz, op . cit .
* 141 Anses, avis relatif à « l'analyse de la pertinence en matière de nutrition de systèmes d'information nutritionnelle destinés au consommateur », 31 janvier 2017.
* 142 Ainsi, sur le premier point : « Crosetto, Muller et al . 2016, Ducrot, Julia et al . 2016, Julia, Blanchet et al . 2016, Egnell, Kesse-Guyot et al . 2018, Crosetto, Lacroix et al . 2020, Dubois, Albuquerque et al . 2021, Egnell, Boutron et al . 2021, Song, Brown et al . 2021 », et sur le second point : « Donnenfeld, Julia et al . 2015, Julia, Ducrot et al . 2015, Julia, Fezeu et al . 2015, Adriouch, Julia et al . 2016, Adriouch, Julia et al . 2017, Deschasaux, Julia et al . 2017, Egnell, Crosetto et al . 2019 ».
* 143 Song, J., M. K. Brown, M. Tan, G. A. MacGregor, J. Webster, N. R. Campbell, K. Trieu, C. Ni Mhurchu, L. K. Cobb and F. J. He (2021), « Impact of color-coded and warning nutritionlabelling schemes: A systematic review and network meta-analysis », PLoS medicine , 18(10).
* 144 « Comparisons across label types suggested that colour-coded labels performed better in nudging consumers towards the purchase of more healthful products (NS versus NW: 1.51 [1.08, 2.11]), while warning labels have the advantage in discouraging unhealthful purchasing behavior ».
* 145 Voir par exemple Gastón Aresab, Fiorella Varela, Leandro Machin, Lucía Antúnez, Ana Giménez, María Rosa Curutchet, Jessica Aschemann-Witzel, « Comparative performance of three interpretative front-of-pack nutrition labelling schemes: Insights for policy making » , Food Quality and Preference , volume 68, septembre 2018, pp. 215-225.
* 146 Voir Romain Cadario et Pierre Chandon, « Which Healthy Eating Nudges Work Best ? A Meta-Analysis of Field Experiments », Marketing Science , vol. 39 n° 3, juillet 2019.
* 147 Nano Barahona, Cristobal Otero et Sebastian Otero, « Equilibrium Effects of Food Labeling Policies », 23 septembre 2020.
* 148 Voir la « Ley de etiquetado frontal de alimentos » entrée en vigueur en mars 2022.
* 149 Edward Mayow Hastings Lloyd, « Food supplies and consumption at different income levels », Journal of proceedings of the Agricultural Economics Society , avril 1936, cité par Sidney Mintz, op . cit .
* 150 Voir l'observatoire des prix 2021 tenu par l'association Familles rurales.
* 151 De 38 %, d'après l'observatoire E. Leclerc des nouvelles consommations, le 18 mai 2022.
* 152 Voir par exemple l'entretien donné le 23 mars 2022 par le président Emmanuel Macron, alors candidat à sa réélection, à France Bleu.
* 153 Voir les « Propositions de la convention citoyenne pour le climat », version du 29 janvier 2021.
* 154 Voir Rapport d'information n° 658 (2021-2022) de Mme Pascale Gruny, président de la délégation du Bureau en charge du travail parlementaire, du contrôle et du suivi des ordonnances, déposé le 9 juin 2022.
* 155 Haut Conseil de la santé publique, « relatif à l'évolution des messages sanitaires apposés sur les actions de promotion des acteurs économiques dans le cadre du PNNS 4 », 3 juillet 2018.
* 156 Arrêté du 27 février 2007 fixant les conditions relatives aux informations à caractère sanitaire devant accompagner les messages publicitaires ou promotionnels en faveur de certains aliments et boissons.
* 157 Cour des comptes, La prévention sanitaire , 2011.
* 158 Classement des secteurs annonceurs en télévision en France en 2018, par investissements publicitaires bruts, Statista 2020, cité par UFC-Que choisir, étude précitée.
* 159 Voir le rapport de Valérie Boyer précité.
* 160 Marie Berthoud, « L'éducation alimentaire dans les écoles : diffusion, circulation et réappropriation des normes nutritionnelles », Les Enjeux de l'information et de la communication, 2020/S1 (N° 20/3A), pp. 131 143.
* 161 Aurélie Maurice, « Des adolescents vecteurs de messages nutritionnels au sein de leur famille. L'éducation alimentaire au collège » , Revue des politiques sociales et familiales , n°129-130, 4 ème trimestre 2018 - 1 er trimestre 2019, pp. 51-62.
* 162 Kafia Ayadi et Pascale Ezan, « Pour bien grandir, mange au moins 5 fruits et légumes par jour !... Impact des bandeaux sanitaires sur les pratiques alimentaires des enfants », Management et avenir , 2011/8 n° 48, pp. 57-75.
* 163 Anses, avis du 18 janvier 2022 relatif à l'évaluation des risques liés aux niveaux d'activité physique et de sédentarité des adultes de 18 à 64 ans.
* 164 Cf . Partie III. C. 3. du présent rapport.
* 165 Circulaire du 12 janvier 2022 n° MENE2201330C relative à « 30 minutes d'activité physique quotidienne ».
* 166 Circulaire du 12 janvier 2022 n° MENE2201334C relative à « Une école - Un club ».
* 167 Oqali, Bilan de l'étude d'évolution du secteur des biscuits et gâteaux industriels : données 2008 , 2011 et 2018 , Édition 2021, p. 30.
* 168 Source : IGAS, Évaluation du programme national nutrition santé 2011-2015 et 2016 (PNNS 3) et du plan obésité 2010-2013 , juillet 2016, p. 42.
* 169 Loi n° 2010-874 du 27 juillet 2010 de modernisation de l'agriculture et de la pêche.
* 170 Article L. 230-4 du code rural et de la pêche maritime.
* 171 Aux termes de l'article R. 230-38 du code rural et de la pêche maritime.
* 172 https://agriculture.gouv.fr/sites/minagri/files/documents/alimentation//141009_Accord_co_BRSA_signe_cle02519a.pdf
* 173 Cour des comptes, rapport précité de 2019, p. 58.
* 174 Sont signataires la Confédération nationale de la boulangerie-pâtisserie française, la Fédération des entreprises de boulangerie, le Syndicat des biscuits, gâteaux et panifications de France et le Syndicat français de la nutrition spécialisée, la Fédération du commerce et de la distribution, E. Leclerc et Intermarché, l'Association nationale de la meunerie française et le Syndicat national des fabricants de produits intermédiaires pour boulangerie, pâtisserie et viennoiserie.
* 175 Ministère de l'agriculture, de l'agroalimentaire et de la forêt, Direction générale de l'alimentation, Reconnaissance des accords collectifs : référentiel et procédure , 28 novembre 2013, SA-SDPAL-BPPAL, p. 3.
* 176 Anses, rapport d'expertise collective Actualisation des repères du PNNS : établissement de recommandations d'apport de sucres, décembre 2016.
* 177 Décret n° 85-872 du 14 août 1985 portant application de la loi du 1 er août 1905 sur les fraudes et falsifications en matière de produits ou de services en ce qui concerne les confitures, gelées et marmelades de fruits et autres produits similaires.
* 178 Anses, rapport d'appui scientifique et technique, Simulation de seuils de reformulation par famille d'aliments transformés et impact sur les apports en sucres, acides gras saturés, sel et fibres de la population française , janvier 2021.
* 179 Chandon P, Wansink B., « When Are Stockpiled Products Consumed Faster? A Convenience-Salience Framework of Postpurchase Consumption Incidence and Quantity », J Marketing Res , 2002.
* 180 Chandon P. et André Q., « Les effets du marketing sur les comportements alimentaires », Cahiers de nutrition et diététique , 2015.
* 181 Ejlerskov KT, Sharp SJ, Stead M, Adamson AJ, White M, Adams J., « Supermarket policies on less-healthy food at checkouts: Natural experimental evaluation using interrupted time series analyses of purchases », PLoS Med , 2018.
* 182 Public Health England, Sugar Reduction : the evidence for action , octobre 2015.
* 183 https://www.gov.uk/government/publications/restricting-promotions-of-products-high-in-fat-sugar-or-salt-by-location-and-by-volume-price/restricting-promotions-of-products-high-in-fat-sugar-or-salt-by-location-and-by-volume-price-implementation-guidance
* 184 Des services de restauration des établissements d'accueil des enfants de moins de six ans, des établissements de santé, des établissements sociaux et médico-sociaux et des établissements pénitentiaires.
* 185 Décret n° 2011-1227 du 30 septembre 2011 relatif à la qualité nutritionnelle des repas servis dans le cadre de la restauration scolaire, décret n° 2012-143 du 30 janvier 2012 relatif à la qualité nutritionnelle des repas servis dans le cadre des services de restauration des établissements de santé, décret n° 2012-142 du 30 janvier 2012 relatif à la qualité nutritionnelle des repas servis dans le cadre des services de restauration des établissements pénitentiaires, etc .
* 186 Loi n° 2018-938 du 30 octobre 2018 pour l'équilibre des relations commerciales dans le secteur agricole et alimentaire et une alimentation saine, durable et accessible à tous.
* 187 Loi n° 2021-1104 du 22 août 2021 portant lutte contre le dérèglement climatique et renforcement de la résilience face à ses effets.
* 188 Article L. 230-5-6 du code rural et de la pêche maritime.
* 189 CGAAER, Évaluation de l'expérimentation du menu végétarien hebdomadaire en restauration collective scolaire , mars 2021.
* 190 Anses, Note d'appui scientifique et technique relatif aux recommandations nutritionnelles pour la mise en place d'une expérimentation en milieu scolaire de menus végétariens , 17 janvier 2020.
* 191 Arrêté du 30 septembre 2011 relatif à la qualité nutritionnelle des repas servis dans le cadre de la restauration scolaire.
* 192 OMS, Stratégie mondiale pour l'alimentation, l'exercice physique et la santé , mai 2004.
* 193 https://www.undp.org/sites/g/files/zskgke326/files/publications/Finance%20French.pdf
* 194 Fabrice Etilé, Obésité - Santé publique et populisme alimentaire , Rue d'Ulm, Cepremap, 2013.
* 195 Loi n° 2017-1836 du 30 décembre 2017 de financement de la sécurité sociale pour 2018.
* 196 B-H. Lin, TA. Smith, J-Y. Lee, KD. Hall, « Measuring weight outcomes for obesity intervention strategies : The case of a sugar-sweetened beverage tax », Economics & Human Biology , 2011.
* 197 F. Etilé, op . cit ., p. 92.
* 198 Rapport d'information n° 399 (2013-2014) de M. Yves Daudigny et Mme Catherine Deroche, fait au nom de la mission d'évaluation et de contrôle de la sécurité sociale et de la commission des affaires sociales, déposé le 26 février 2014.
* 199 Ibid ., p. 115.
* 200 Directive 2006/112/CE du conseil du 28 novembre 2006 relative au système commun de taxe sur la valeur ajoutée.
* 201 Voir le projet de recherche à l'adresse suivante : https://www.ehesp.fr/wp-content/uploads/2021/07/Brochure_Soda_Tax_2019_2023.pdf
* 202 F. Etilé, op . cit ., p. 89.
* 203 Inspq, « Les taxes et les subventions pour favoriser la saine alimentation », Topo , septembre 2017.
* 204 L.K. Bandy, P. Scarborough, R.A. Harrington et al ., « Reductions in sugar sales from soft drinks in the UK from 2015 to 2018 », BMC Medicine , 18, 2020.
* 205 P. Scarborough, V. Adhikari, R.A. Harrington, A. Elhussein, A. Briggs, et al ., « Impact of the announcement and implementation of the UK Soft Drinks Industry Levy on sugar content, price, product size and number of available soft drinks in the UK, 2015-19 : A controlled interrupted time series analysis », PLOS Medicine , 17, 2020.
* 206 WHO Regional Office for Europe, Sugar-sweetened beverage taxes in the WHO European Region : success through lessons learned and challenges faced , 2022.
* 207 A. Constant, G. Boulic, A. Lommez et al ., « Locally implemented prevention programs may reverse weight trajectories in half of children with overweight/obesity amid low child-staff ratios : results from a quasi-experimental study in France », BMC Public Health , 2020.
* 208 Loi n° 2014-1170 du 13 octobre 2014 d'avenir pour l'agriculture, l'alimentation et la forêt.
* 209 Article L. 1 du code rural et de la pêche maritime.
* 210 Loi n° 2021-1104 du 22 août 2021 portant lutte contre le dérèglement climatique et renforcement de la résilience face à ses effets.
* 211 Article 30 de la loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique.
* 212 Devenu la loi n° 2010-874 du 27 juillet 2010.
* 213 Compte rendu intégral, Session extraordinaire de 2009-2010, séances du jeudi 1 er juillet 2010 JORF, Assemblée nationale, XIII e Législature.
* 214 Janet Currie, Stefano DellaVigna, Enrico Moretti, and Vikram Pathania, « The Effect of Fast Food Restaurants on Obesity and Weight Gain », NBER Working Paper n o 14721, Février 2009.
* 215 Han, Jeehee et al . « Does Proximity to Fast Food Cause Childhood Obesity? Evidence from Public Housing », Regional science and urban economics , vol. 84, 2020.
* 216 Loi n° 2013-453 du 3 juin 2013 visant à garantir la qualité de l'offre alimentaire en outre-mer.
* 217 IRD, Alimentation et nutrition dans les départements et régions d'Outre-mer , 2020, p. 45.