C. ADAPTER LA CLAUSE DE SAUVEGARDE AUX ENJEUX D'APPROVISIONNEMENT
1. La place croissante de la clause de sauvegarde dans la régulation des dépenses de médicaments
a) Un dispositif fiscal de dernier recours, fréquemment modifié
· Troisième outil de régulation des dépenses de médicaments, la clause de sauvegarde a été créée par la LFSS pour 1999481(*) comme un dispositif fiscal de dernier recours destinée à permettre, dans le cas où la croissance des ventes de médicaments réalisées par des entreprises n'ayant pas conclu de convention avec le CEPS dépasserait celle de l'Ondam, le respect de l'objectif voté par le Parlement.
Le CEPS la décrit comme « une régulation supplémentaire et prudentielle en dehors du champ conventionnel activée dès lors que la croissance de la dépense excède les prévisions faites dans le cadre de la maitrise de l'Ondam, une fois appliquées l'ensemble des mesures conventionnelles (remises et baisses de prix). Son déclenchement témoigne soit d'une insuffisance de la régulation, si par exemple les objectifs des économies ne sont pas atteints, soit d'une dynamique des dépenses supérieure aux hypothèses faites pour la construction de l'Ondam. »482(*)
Le dispositif a, depuis, été modifié à de très nombreuses reprises par les LFSS successives, qui ont tour à tour revu le périmètre du chiffre d'affaires considéré, les conditions de déclenchement de la clause, les modalités de calcul et de répartition de la contribution entre les entreprises assujetties.
· Le périmètre de la clause de sauvegarde a été progressivement élargi.
Il prend désormais en compte l'ensemble des médicaments pris en charge, entièrement ou partiellement, par l'Assurance maladie. La LFSS pour 2023 y a encore ajouté, à compter de 2024, les médicaments répondant à des besoins non couverts de santé publique acquis par Santé publique France483(*).
· Depuis la LFSS pour 2019484(*), la clause est déclenchée lorsque le chiffre d'affaires hors taxes (CAHT) réalisé pour l'ensemble de ces spécialités au cours de l'année civile, minoré des remises conventionnelles concédées à l'Assurance maladie485(*), est supérieur à un montant M déterminé chaque année en LFSS486(*).
Dans ce cas, les entreprises du secteur sont assujetties à une contribution calculée par l'application d'un taux progressif au chiffre d'affaires en excès :
- la part inférieure à 1,005 fois le montant M est soumise à un taux de prélèvement de 50 % ;
- la part comprise entre 1,005 et 1,01 fois le montant M est soumise à un taux de 60 % ;
- la part supérieure à 1,01 fois le montant M, enfin, est soumise à un taux de 70 %.
· La contribution ainsi calculée est répartie entre les entreprises, jusqu'à 2022, au prorata de leur chiffre d'affaires, sans pouvoir toutefois excéder 10 % du CAHT de chaque entreprise au titre des médicaments.
La LFSS pour 2023487(*) a introduit deux tempéraments à ces règles de répartition :
- la contribution sera désormais répartie, à concurrence de 30 %, en fonction de la croissance du chiffre d'affaires, et demeurera répartie au prorata du chiffre d'affaires à hauteur de 70 % ;
- le plafond est, pour l'année 2023 seulement, fixé à 10 % du CAHT de chaque entreprise réduit du montant des remises, soit un niveau inférieur à celui du plafond habituel.
· Enfin, un dispositif d'abattement permet aux entreprises ayant conclu avec le CEPS une convention en cours de validité au 31 décembre de l'année au titre de laquelle la contribution est due, portant sur 90 % au moins de leur chiffre d'affaires, de verser tout ou partie de leur contribution sous forme de remises.
Dans ce cas, les entreprises bénéficient d'un abattement compris entre 5 % et 20 % de la contribution due, dont le niveau dépend des baisses de prix net concédées par convention avec le CEPS et entrées en vigueur pendant la même année.
b) Un dispositif désormais systématiquement déclenché, dont le rendement explose
La clause de sauvegarde est longtemps demeurée ce pourquoi elle avait été établie, c'est-à-dire un dispositif de dernier recours, destiné à inciter les entreprises du secteur à maintenir leur chiffre d'affaires collectif en-dessous du seuil voté par le Parlement et à accepter, pour cela, de négocier avec le CEPS remises conventionnelles et baisses de prix.
Le déclenchement de la clause de sauvegarde n'était, jusqu'à récemment et pour cette raison, pas anticipé par le Gouvernement dans les annexes accompagnant les PLFSS successifs. Le dispositif apparaît toutefois, depuis quelques années, avoir changé de nature.
· D'une part, la clause de sauvegarde est désormais presque systématiquement déclenchée. Depuis 2015, le dynamisme du marché, réduit des mesures de régulation conventionnelle négociées par le CEPS, a presque systématiquement488(*) conduit au dépassement du seuil fixé en LFSS et, en conséquence, à l'application de la clause de sauvegarde.
L'atteinte, par le CEPS, des objectifs fixés par le Gouvernement en matière de baisses de prix et la forte croissance des remises conventionnelles, décrites supra, n'ont pas empêché de tels déclenchements, de toute évidence causés par un dynamisme du marché supérieur aux anticipations.
Depuis 2022, le Gouvernement prend d'ailleurs en compte cette évolution en prévoyant désormais, en annexe du PLFSS, le déclenchement de la clause de sauvegarde pour l'année suivante.
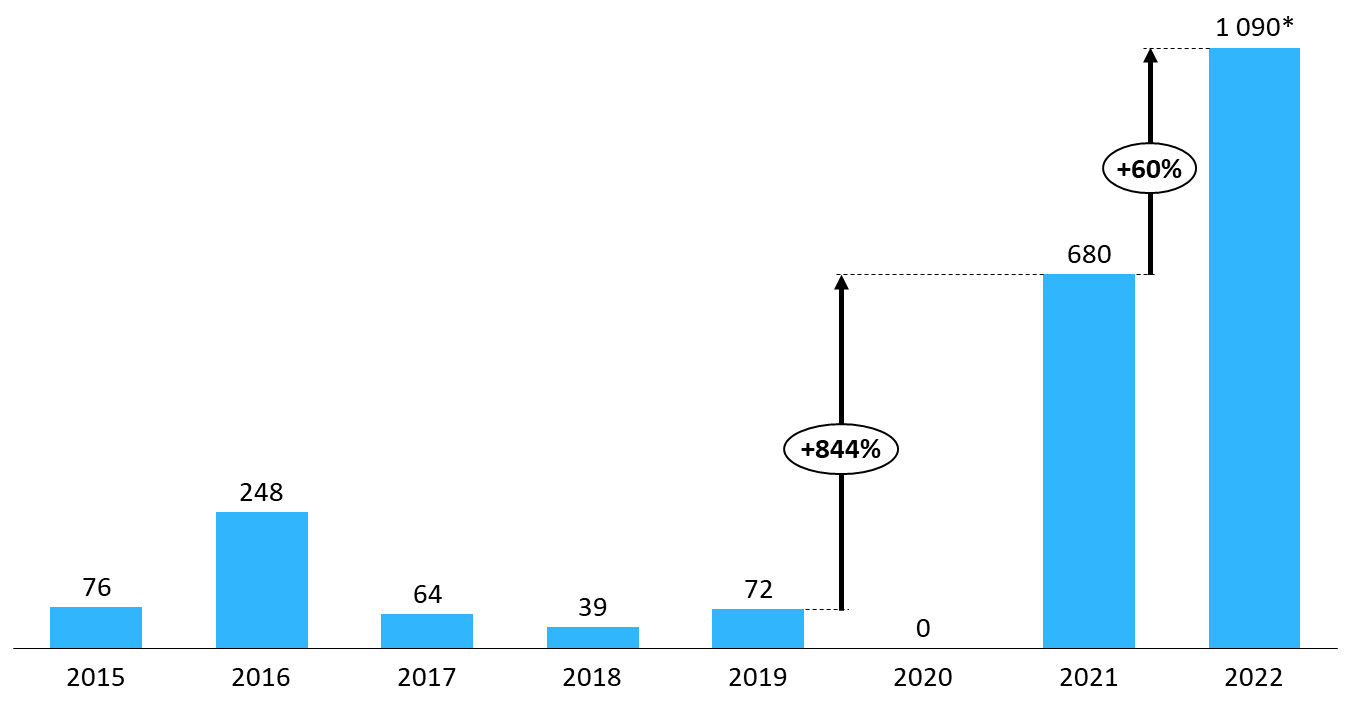
· D'autre part, le rendement de la clause de sauvegarde a crû très fortement sur la même période, particulièrement depuis deux ans. Alors qu'il n'avait pas dépassé, depuis 2015, 250 millions d'euros, il s'est établi à 680 millions d'euros en 2021 et devrait, en 2022, franchir le seuil d'un milliard d'euros.
Rendement de la clause de sauvegarde (2015-2022)
(en millions d'euros)
Source : Commission d'enquête, d'après des données DSS
* Le montant pour 2022 demeure, à ce stade, estimatif.
La clause de sauvegarde a donc fondamentalement changé de nature : si elle faisait traditionnellement figure de mécanisme subsidiaire destiné à « rattraper » l'éventuelle défaillance des outils conventionnels de maîtrise des dépenses de médicaments (baisses de prix, remises), elle dépasse désormais son rôle d'outil de régulation. En 2021, le rendement de la clause de sauvegarde a même excédé les économies permises par les baisses de prix du CEPS, qui s'élevaient à 640 millions d'euros !489(*) Il en sera sans doute de même pour l'exercice 2022.
2. Mieux tenir compte de la criticité thérapeutique et industrielle des médicaments dans la répartition de la clause de sauvegarde
a) Un dispositif de régulation comportant de nombreuses lacunes
La place désormais prise par la clause de sauvegarde dans la régulation des dépenses aggrave plusieurs difficultés inhérentes au dispositif.
· D'abord, la clause de sauvegarde apparaît relativement imprévisible et, de ce fait, mal acceptée des entreprises du secteur.
La clause de sauvegarde ne pouvant être calculée que lorsque le chiffre d'affaires du secteur et les remises consenties au CEPS sont définitivement établies, son montant n'est, en effet, définitivement connu des entreprises qu'à la fin de l'année suivant celle au titre de laquelle elle est due490(*). « La difficulté que nous avons dans le contexte actuel, en France, réside dans l'impossibilité ou la quasi-impossibilité d'établir une prévisibilité, que ce soit en matière de clause de sauvegarde ou de niveau des prix. Concernant la clause de sauvegarde, l'information sur le montant à payer est extrêmement tardive, de l'ordre de quelques mois. »491(*)
À l'inverse, le CEPS vise à assurer la prévisibilité de ses plans de baisse de prix en identifiant et communiquant, dès l'été précédent, les aires thérapeutiques concernées.
Par son imprévisibilité et sa croissance soutenue, la clause de sauvegarde est susceptible d'affecter l'attractivité de la France pour les entreprises pharmaceutiques, et particulièrement celles commercialisant des produits à faible taux de marge. Elle apparaît, d'ailleurs, particulièrement dénoncée par les fabricants de médicaments génériques et matures. Le directeur général et pharmacien responsable du laboratoire Delbert, a ainsi décrit à la commission d'enquête : « C'est une réalité : nombre de médicaments offrent beaucoup moins de 20 % de marge brute. Lorsqu'on a retiré les coûts de fonctionnement, les taxes et l'impact de la clause de sauvegarde, on vend à perte, ce qui n'est pas acceptable pour ces produits qui, sans être des innovations de l'année, sont des produits de première ligne en termes de traitement. Les faire disparaître revient à les remplacer par des produits plus chers. Or personne n'en tient compte. »492(*)
En outre, la clause est assise sur le montant des ventes réalisées dans l'Hexagone et dans certains territoires d'outre-mer493(*). Indépendamment des autres facteurs qui entrent en jeu, en particulier les prix relatifs entre la France et l'étranger, elle pourrait donc constituer une incitation à privilégier les marchés extérieurs.
L'industrie pharmaceutique française est exportatrice, ce qui montre son dynamisme, mais la clause de sauvegarde pourrait donc être un facteur aggravant en cas de rupture ou de risque de rupture d'approvisionnement.
En outre, le dispositif complexifie et concurrence la régulation microéconomique des médicaments, négociée par le CEPS avec les entreprises du secteur.
Les laboratoires sont, en effet, susceptibles d'être moins disposés à négocier des remises ou des baisses de prix lorsqu'ils savent par ailleurs être exposés au déclenchement de la clause de sauvegarde et à une taxation croissante de leur chiffre d'affaires à ce titre. Le président du CEPS l'a ainsi expliqué à la commission d'enquête : « depuis un an ou deux, nous sommes en difficulté, car l'annonce d'un montant de 800 millions d'euros atteignable par la voie conventionnelle - c'est un simple exemple - n'a pas la même portée si ce montant correspond à la régulation globale ou s'il faut s'attendre, derrière, à l'application d'une clause de sauvegarde. L'existence de ce risque affaiblit la motivation des entreprises à négocier avec nous. »494(*)
· Surtout, la clause de sauvegarde apparaît faiblement discriminée. Contrairement aux autres outils de régulation, elle ne permet pas d'adapter l'effort demandé à l'entreprise à la nature des médicaments qu'elle commercialise, aux priorités de santé publique ou à la santé financière qu'elle met en avant.
Lors de son audition, le président de l'Académie nationale de pharmacie a souligné l'importance de tenir compte de l'apport thérapeutique des spécialités et de la situation économique des entreprises dans l'application des mécanismes de régulation : « Notre deuxième recommandation est d'analyser les enjeux économiques sur les produits indispensables. En dessous d'un certain prix, on voit apparaître des ruptures ; il faut prendre en compte cet aspect et examiner les problèmes économiques. Toutefois, les problèmes économiques, ce n'est pas que le prix, ce sont aussi l'investissement et les taxes ; je pense en particulier à la clause de sauvegarde inscrite dans la loi de financement de la sécurité sociale, qui pénalise aussi les produits anciens. »495(*)
Le président du CEPS a, lui, opposé la clause de sauvegarde aux autres mécanismes de régulation, appliqués par le comité après prise en compte des spécificités attachées à l'entreprise et aux spécialités qu'elle commercialise : « Il faut donc distinguer ces deux leviers et les logiques qui les sous-tendent : les baisses de prix, que nous décidons au cas par cas, et la clause de sauvegarde, qui relève de l'application de règles. »
b) Mieux protéger les petites et moyennes entreprises et les produits essentiels
· Les outils de régulation des dépenses de médicament apparaissent, compte tenu de ce qui précède, profondément bouleversés par la croissance de la clause de sauvegarde.
La grande majorité des acteurs interrogés - régulateurs, industriels, associations, analystes - ont souligné les failles de ce dispositif, conçu pour ne se déclencher qu'exceptionnellement. Il est particulièrement inquiétant que ce dispositif faiblement discriminé, insusceptible de prendre en compte les priorités de santé publique, rattrape voire supplante les dispositifs traditionnels de régulation au moment où, suite à la publication de la liste des médicaments essentiels, l'heure devrait être à la protection des spécialités les plus indispensables à la prise en charge des patients. Au total, le chevauchement de dispositifs aboutit à une lecture particulièrement brouillée de la régulation du prix des médicaments.
· L'installation, par la Première ministre, d'une mission chargée de réfléchir aux enjeux et à l'évolution de la régulation des dépenses de produits de santé496(*) fournit l'occasion de s'interroger sur la pertinence et l'évolution du dispositif.
En particulier, l'enjeu de sécurisation de l'approvisionnement des médicaments essentiels doit être pris en compte dans l'application des outils de maîtrise des dépenses, et singulièrement dans les mécanismes de la clause de sauvegarde.
Il est donc devenu indispensable d'évaluer l'opportunité :
- d'exclure de l'application de la clause de sauvegarde les médicaments essentiels, ou ceux d'entre eux qui présentent les plus forts risques d'approvisionnement ;
- à tout le moins, de permettre l'intégration dans la clause de sauvegarde d'objectifs de santé publique aussi essentiels que la lutte contre les pénuries de médicaments, en autorisant le CEPS à discriminer davantage les entreprises dans l'application de la taxe, par exemple au moyen d'abattements différenciés.
En outre, ces mesures devront faire l'objet d'un portage politique. Aussi les priorités de santé publique guidant l'action du CEPS devront-elles être précisément fixées dans les orientations ministérielles transmises par le Gouvernement.
Ce rôle accru du CEPS suppose, au préalable, que, comme on l'a vu, sa composition soit revue et ses moyens renforcés.
Recommandation n° 20 : Évaluer l'opportunité d'exclure les médicaments critiques de la clause de sauvegarde et mieux tenir compte des priorités de santé publique.
· Plus globalement, le seuil de déclenchement de la clause de sauvegarde a, ces dernières années, crû moins rapidement que l'Ondam497(*).
|
Année |
Seuil de déclenchement |
Produit de la clause de sauvegarde |
Évolution de l'Ondam initial |
|
2015 |
Si croissance CAHT net des remises dépasse - 1 % entre 2014 et 2015 |
76 M€ |
+ 1,79 % |
|
2016 |
Si croissance CAHT net des remises dépasse - 1 % entre 2014/2015 et 2015/2016 |
248 M€ |
+ 1,59 % |
|
2017 |
Si croissance CAHT net des remises dépasse 0 % (ville) ou 2 % (hôpital) entre 2016 et 2017 |
64 M€ |
+ 2,97 % |
|
2018 |
Si croissance CAHT net des remises dépasse 0 % (ville) ou 3 % (hôpital) entre 2017 et 2018 |
39 M€ |
+ 2,36 % |
|
2019 |
Si croissance CAHT net des remises dépasse 1 % entre 2018 et 2019 |
72 M€ |
+ 2,61 % |
|
2020 |
Si croissance CAHT net des remises dépasse 0,5 % entre 2019 et 2020 |
Non déclenchée |
+ 2,65 % |
|
2021 |
23,99 Md€ (soit 0,5 % de plus que le seuil 2020) |
680 M€ |
+ 9,63 % |
|
2022 |
24,50 Md€ (soit 2,1 % de plus que le seuil 2020) |
1 090 M€ |
+ 9,09 % |
|
2023498(*) |
24,6 Md€ (soit 0,4 % de plus que le seuil 2021) |
- |
- 0,73 % |
Source : commission d'enquête, d'après les LFSS pour 2015 à 2022, le PLFSS pour 2023, les rapports annuels du CEPS et des données DSS
Dès lors, de nombreuses personnes auditionnées ont pu décrire les médicaments comme la variable d'ajustement habituelle de l'Ondam. Ce fut le cas, notamment, de Roselyne Bachelot, ministre des solidarités et de la cohésion sociale de 2010 à 2012, : « Le prix du médicament est important dans notre pays. Nos gouvernements ont choisi de considérer ce prix comme la variable d'ajustement dans les comptes de la sécurité sociale, afin de contenir les dépenses. »499(*)
Dans le même temps, plusieurs facteurs inflationnistes tendent à alimenter le dynamisme des dépenses de produits de santé : une grappe d'innovations médicamenteuses récentes, des revendications tarifaires très élevées des laboratoires, le vieillissement de la population et le développement des maladies chroniques. Sécuriser l'approvisionnement de médicaments essentiels, notamment en favorisant leur relocalisation durable, constitue un besoin coûteux supplémentaire.
Recommandation n° 21 : Engager une trajectoire d'augmentation continue des enveloppes de l'Ondam consacrées aux médicaments, en ville comme à l'hôpital.
* 481 Article 31 de la loi n° 98-1194 du 23 décembre 1998 de financement de la sécurité sociale pour 1999.
* 482 Réponses écrites du CEPS aux questions transmises par la commission d'enquête.
* 483 Article 18 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 484 Article 21 de la loi n° 2018-1203 du 22 décembre 2018 de financement de la sécurité sociale pour 2019
* 485 Article L. 138-11 du code de la sécurité sociale.
* 486 Article 138-10 du code de la sécurité sociale.
* 487 Article 18 de la loi n° 2022-1616 du 23 décembre 2022 de financement de la sécurité sociale pour 2023.
* 488 Entre 2015 et 2022, la clause de sauvegarde a été déclenchée chaque année, à l'exception de l'année 2020 marquée par la crise sanitaire.
* 489 Données DSS, présentées supra.
* 490 Article L. 138-13 du code de la sécurité sociale : le montant dû au titre de l'année n est communiqué à chaque entreprise au plus tard le 1er octobre de l'année n+1.
* 491 Audition de MM. Michaël Danon, directeur du Market Access et des affaires institutionnelles, Marc Urbain, directeur industries et Vincent Guiraud Chaumeil, directeur de la filiale France Medical Care du groupe Pierre Fabre, le 10 mai 2023 : https://www.senat.fr/compte-rendu-commissions/20230508/ce_penurie.html#toc3
* 492 Audition de MM. Marc Childs, président-directeur général, et Thierry Hoffmann, directeur général et pharmacien responsable, du laboratoire Delbert, le 8 mai 2023 : https://www.senat.fr/compte-rendu-commissions/20230508/ce_penurie.html#toc2
* 493 En application de l'article L. 138-10 du code de la sécurité sociale, la clause de sauvegarde des médicaments s'applique lorsque le CAHT réalisé au cours de l'année civile en France métropolitaine, en Guadeloupe, en Guyane, en Martinique, à La Réunion, à Saint-Barthélemy et à Saint-Martin au titre des médicaments excède le montant M déterminé par la loi.
* 494 Audition de MM. Philippe Bouyoux, président, et Jean-Patrick Sales, vice-président pour le médicament, du Comité économique des produits de santé, le 28 février 2023 : https://www.senat.fr/compte-rendu-commissions/20230605/ce_penurie.html#toc2
* 495 Audition de M. Bruno Bonnemain, président de l'Académie nationale de pharmacie, Mme Carine Wolf-Thal, présidente du Conseil national de l'ordre des pharmaciens, M. Pierre-Olivier Variot, président de l'Union des syndicats de pharmaciens d'officine, M. Philippe Besset, président de la Fédération des pharmaciens de France, et des docteurs Philippe Meunier, président du Syndicat national des pharmaciens, praticiens hospitaliers et praticiens hospitaliers universitaires (SNPHPU) et Élise Remy, membre du conseil d'administration du Syndicat national des pharmaciens des hôpitaux (Synprefh), le 21 mars 2023 : https://www.senat.fr/compte-rendu-commissions/20230320/ce_penurie.html#toc2
* 496 Communiqué de presse des services de la Première ministre du 26 janvier 2023.
* 497 Voir, à ce propos, le rapport n° 99, tome II (2022-2023) de Mmes Élisabeth Doineau, rapporteure générale, Corinne Imbert, Pascale Gruny, MM. René-Paul Savary, Olivier Henno et Philippe Mouiller, déposé le 2 novembre 2022.
* 498 Les montants et évolutions retenus pour 2023 sont ceux du projet de loi de financement pour la même année déposé par le Gouvernement sur le bureau de l'Assemblée nationale.
* 499 Audition de Mme Roselyne Bachelot, ancienne ministre de la santé, le 2 mai 2023 : https://www.senat.fr/compte-rendu-commissions/20230501/ce_penurie.html#toc2