DIRECTION GÉNÉRALE DE L'OFFRE DE SOINS (DGOS)
Questions générales
1. Dans la mesure du possible, transmettre les données suivantes au rapporteur :
- nombre de mineurs pris en charge pour dysphorie de genre ou transition de genre ;
Les données disponibles côté DGOS, se limitent aux données hospitalières, c'est-à-dire le nombre de séjours en établissement de santé ayant pour motif la dysphorie ou la transition de genre.
- nombre de professions et spécialités des professionnels de santé impliqués dans ces parcours ;
Ces données ne sont pas disponibles.
- nombre de prescriptions de bloqueurs de puberté, chaque année, dans le cadre de la prise en charge d'une dysphorie de genre ;
- nombre de prescriptions d'hormones, chaque année, dans le cadre de la prise en charge d'une transition de genre ;
Les médicaments en lien avec ces prescriptions ont fait l'objet d'une identification par la DGOS. Il s'agit de médicaments principalement délivrés en ville. Toutefois, une partie des médicaments ainsi identifiés peuvent être prescrits pour d'autres motifs de prises en charge que la dysphorie de genre et la transition de genre. Aussi, nous ne sommes pas en capacité, à ce jour, de fournir précisément les données demandées.
- nombre de personnes reconnues atteintes d'une ALD au titre de la transidentité ou de la dysphorie de genre, par année depuis 2010 ;
Les données d'ALD sont fournies par la CNAM, (cf PJ qui comporte des données, assez détaillées, jusqu'en 2020).
Par ailleurs, la note de cadrage de la HAS « Parcours de transition des personnes transgenres » de septembre 2022 (Parcours de transition des personnes transgenres (has-sante.fr)) citant les données CNAM suivantes :
- Au total, 8 952 personnes sont titulaires d'une ALD pour « transidentité » en 2020 (dont 294 âgées de 17 ans et moins). Les mineurs représentent 3,3 % des titulaires d'une ALD et près de 70 % des bénéficiaires ont entre 18 et 35 ans.
- Le nombre de demandes (accord et refus) de prise en charge de chirurgie mammaire et pelvienne de réassignation ont été multipliées par quatre entre 2012 (n = 113) et 2020 (n = 462).
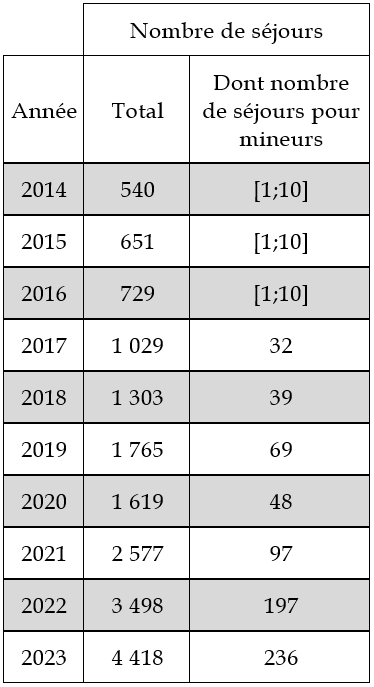
- nombre de séjours en établissements pour lesquels le code diagnostique est F64, par année depuis 2010.
Données extraites du PMSI - MCO, année 2023 :
Nombre de séjours en établissements (France entière, tous secteurs confondus) pour lesquels le code diagnostique est F64, par année depuis 2010.
Sélection des séjours codés en F64 en diagnostic principal ou relié
Ces chiffres sont à prendre avec prudence car des écarts pourraient exister entre les différents traitements réalisés à partir du PMSI, selon les choix méthodologiques appliqués.
2. À votre connaissance, dans quelles conditions les mineurs en questionnement de genre sont-ils aujourd'hui pris en charge (en établissement de santé ou en ambulatoire, spécialités médicales impliquées, thérapies prescrites, conditions d'accès aux soins, etc.) ?
Comme exposé dans le récent rapport « relatif à la santé et aux parcours de soins des personnes trans »136(*), les parcours de transition des mineurs sont adaptés à chaque situation :
. Pour les enfants « créatifs dans le genre », la priorité est d'abord de leur permettre d'explorer leur identité de genre dans un environnement de vie bienveillant (famille, école ...), avec un soutien psycho-social de l'enfant et de la famille permettant de réduire les risques de souffrance, de décrochage.
i. Des bloqueurs de puberté peuvent être prescrits en particulier au début de la puberté (stade Tanner 241). Ces traitements visent à suspendre le développement des caractères sexuels secondaires (poitrine, voix, pilosité) relevant du genre auquel le mineur ne s'identifie pas. Certes réversibles, ils ne sont toutefois pas anodins : il s'agit de vivre une adolescence sans les évolutions physiologiques, psychiques qui vont avec la puberté.; en cas de poursuite du parcours de transition, le recours éventuel à certaines chirurgies pelviennes de réassignation (vaginoplastie) à l'âge adulte peut se révéler plus complexe.
ii. Les traitements hormonaux permettant de développer des caractéristiques physiques secondaires en harmonie avec l'identité de genre du jeune sont le plus souvent prescrits autour de 15 ans, à l'âge d'entrée au lycée. Dans ce cas, il s'agit de traitements dont l'impact est en partie irréversible (pilosité, voix ...) et qui peuvent agir sur la fertilité.
iii. La chirurgie pelvienne d'affirmation n'est pas pratiquée avant 18 ans, compte-tenu de son caractère irréversible et de son impact sur la fertilité. Toutefois des interventions mammaires sont pratiquées, après une période d'hormonothérapie et souvent quelques mois avant la majorité, comme en témoignent les données du PMSI.
iv. Les actes du parcours de transition d'un mineur nécessitent le consentement éclairé de ce dernier et l'accord des deux parents.
3. L'Académie nationale de médecine appelait, en 2022, à une « grande prudence médicale » dans la prise en charge des enfants et adolescents, compte tenu de leur vulnérabilité psychologique et des effets indésirables importants des traitements disponibles.
Dans quelle mesure les conditions actuelles de prise en charge et de prescription vous paraissent-elles respecter ce principe de prudence ? Pourriez-vous détailler votre réponse ?
Dans le cadre de l'action 20 (« Améliorer le parcours de prise en charge des personnes Transgenres dans une démarche de santé globale ») de la feuille de route santé sexuelle 2021-2024, le ministère de la santé et de la prévention a saisi la Haute Autorité de santé (HAS) qui conduit actuellement des travaux sur les parcours de transition, en vue :
- D'évaluer les conséquences en termes de parcours de soins de la décision de l'OMS en 2018 ;
- De revoir la place de l'évaluation psychiatrique dans le processus de la réassignation sexuelle hormono-chirurgicale ;
- D'élaborer un nouveau protocole en lien avec les professionnels de santé et les associations communautaires dans le but d'améliorer l'organisation des soins afin d'assurer la qualité et la sécurité de la prise en charge de ce public ;
- De structurer la prise en charge médicale du parcours de transition, en promouvant une articulation entre médecin de premier recours et spécialités médicales (endocrinologie, chirurgie, psychiatrie) ;
- De statuer sur la place de la médecine de ville dans le parcours de soins et ses modalités (notamment place de l'hormonothérapie) ;
- De structurer la prise en charge de la transidentité pour les mineurs (médecine de premier recours, pédopsychiatrie et accompagnement psychologique) ;
- De répondre aux attentes des usagers, dont la place doit être centrale dans la définition des parcours et de l'offre de soins.
Le ministère se saisira de ces recommandations, afin de structurer le parcours de soins des personnes transgenres. Selon la HAS, le calendrier prévisionnel à date est une publication fin 2024 début 2025
4. La place de l'évaluation psychiatrique dans la prise en charge des personnes en questionnement de genre semble soulever des questions.
Alors que l'Académie recommande « un accompagnement psychologique aussi long que possible des enfants et adolescents exprimant un désir de transition », la Haute Autorité de santé (HAS) conduit actuellement des travaux destinés à « revoir la place de l'évaluation psychiatrique dans le processus de la réassignation sexuelle hormono-chirurgicale », pour tenir compte de sa « dépsychiatrisation ».
a. Quel regard portez-vous sur ces questions ?
Pour rappel, il y a une distinction entre l'évaluation et l'accompagnement psychiatrique versus psychologique. Les travaux de la HAS s'inscrivent dans un cadre conforme à la dernière classification de l'OMS, laquelle ne considère plus la dysphorie de genre comme une pathologie psychiatrique.
La HAS étudie donc la nécessité d'une évaluation psychiatrique pour amorcer un accompagnement psychologique de la transition de genre.
b. Une évaluation et un suivi psychologiques vous paraissent-ils devoir précéder toute transition médicale ? Leur importance vous semble-t-elle renforcée face à un patient mineur ?
La Haute autorité de santé est en cours de travail sur ces questions afin de proposer des recommandations de parcours de transition des personnes transgenres, incluant un volet concernant les mineurs. Il convient d'attendre ses conclusions avant de se positionner sur le suivi nécessaire.
5. Plusieurs pays occidentaux ont récemment limité l'accès à l'hormonothérapie pour les mineurs, à l'initiative de leurs autorités sanitaires (Finlande, Suède, Royaume-Uni...) ou du législateur (nombreux États américains).
La voie de l'encadrement législatif de la prise en charge de la dysphorie de genre chez les mineurs vous semble-t-elle souhaitable ?
Comme exposé ci-dessus, la Haute Autorité de santé (HAS) conduit actuellement des travaux sur les parcours de transition. Cette proposition d'encadrement par la loi nous parait donc prématurée.
6. Dans leur rapport sur la santé et le parcours de soins des personnes trans remis en janvier 2022 au ministre des affaires sociales et de la santé, le Dr Hervé Picard et Simon Jutant formulaient vingt propositions pour améliorer la prise en charge et l'accompagnement des personnes trans.
Certaines de ces propositions ont-elles déjà été mises en oeuvre ? Le Gouvernement a-t-il engagé des travaux ou des réflexions à la suite de la remise de ce rapport ?
La publication du rapport Jutant-Picard en janvier 2022 s'inscrit dans la dynamique de la feuille de route santé sexuelle 2021-2024 et notamment son action 20 : Améliorer le parcours de prise en charge des personnes Transgenres dans une démarche de santé globale.
La mise en oeuvre des différentes recommandations sera étudiée à la suite de la publication des futures recommandations de la HAS qui donneront un cadre scientifique rénové pour organiser la mise en oeuvre du parcours de soin des personnes trans. Cela devra être fait en associant sécurité de la prise en charge et respect des recommandations scientifiques internationales et nationales.
Sur l'interdiction de prescription des bloqueurs de puberté et traitements hormonaux (article 1er)
7. Vous semble-t-il pertinent d'interdire, dans le cadre de la prise en charge de la dysphorie de genre, la prescription aux patients de moins de 18 ans :
a. De bloqueurs de puberté ?
b. Des hormones du sexe opposé ?
Comme exposé ci-dessus, la Haute Autorité de santé (HAS) conduit actuellement des travaux sur les parcours de transition. Cette proposition d'encadrement par la loi nous parait donc prématurée.
Sur la base de ces recommandations, l'ANSM pourra élaborer, en lien avec les parties prenantes, les conditions pour sécuriser l'accès aux médicaments utilisés dans les parcours de transition.
8. À votre connaissance, dans quelles conditions ces traitements sont-ils prescrits aujourd'hui aux mineurs en questionnement de genre ?
Voir question 2
Selon le Rapport Jutant- Picard, des bloqueurs de puberté peuvent être prescrits en particulier au début de la puberté (stade Tanner 241). Ces traitements visent à suspendre le développement des caractères sexuels secondaires (poitrine, voie, pilosité) relevant du genre auquel le mineur ne s'identifie pas. Certes réversibles, ils ne sont toutefois pas anodins : il s'agit de vivre une adolescence sans les évolutions physiologiques, psychiques qui vont avec la puberté ; en cas de poursuite du parcours de transition, le recours éventuel à certaines chirurgies pelviennes de réassignation (vaginoplastie) à l'âge adulte peut se révéler plus complexe.
Les traitements hormonaux permettant de développer des caractéristiques physiques secondaires en harmonie avec l'identité de genre du jeune, sont le plus souvent prescrits autour de 15 ans, à l'âge d'entrée au lycée. Dans ce cas, il s'agit de traitements dont l'impact est en partie irréversible (pilosité, voix ...) et qui peuvent agir sur la fertilité.
9. Quels sont les principaux effets indésirables de chacun de ces traitements ? Dans quelle mesure leurs effets sont-ils réversibles ?
Comme exposé dans le rapport Jutant-Picard, ces traitements peuvent avoir pour effet d'éventuelles difficultés de chirurgie de réassignation ultérieurement pour ce qui concerne les bloqueurs de puberté. Les traitements hormonaux pourraient, quant à eux, comporter un risque sur la fertilité. Il est nécessaire d'attendre les recommandations de la HAS qui donneront des données plus précises sur ces sujets.
10. D'autres mesures législatives visant à encadrer la prescription de bloqueurs de puberté et de traitements hormonaux vous paraîtraient-elles souhaitables (âge minimal du patient différent de celui actuellement prévu par la proposition de loi, conditions tenant à l'existence de consultations ou de décisions collégiales préalables, etc.) ?
La Haute Autorité de santé (HAS) conduit actuellement des travaux sur les parcours de transition. Ce n'est qu'à l'issue de ces travaux et des recommandations qu'ils vont générer, qu'un éventuel encadrement de la prescription de ces traitements pourra être envisagé, le cas échéant.
Sur la base de ces recommandations, l'ANSM pourra élaborer, en lien avec les parties prenantes, les conditions pour sécuriser l'accès des médicaments utilisés dans les parcours de transition.
Sur l'interdiction des opérations chirurgicales de réassignation sexuelle (article 1er)
11. L'expression « opérations chirurgicales de réassignation sexuelle » vous paraît-t-elle suffisamment précise ? Selon vous, quelles interventions vise-t-elle ?
N.B : selon le rapport Jutant-Picard, les termes de « chirurgie d'affirmation de genre » sont à privilégier.
Les chirurgies ou le parcours chirurgical recouvrent des interventions différentes selon les objectifs de féminisation ou de masculinisation.
Pour les parcours féminisants : interventions de chirurgie pelvienne (création d'un néo-vagin : vaginoplastie), des interventions sur la poitrine (plasties d'augmentation mammaire), des interventions de féminisation du visage, du cou ou de la silhouette.
Pour les parcours masculinisant : interventions sur les organes génitaux (phalloplastie, métaiodioplastie, hystérectomie) ainsi que des mastectomies pour viriliser le torse.
NB : pour ces questions il faut considérer les limites liées à la fiabilité du codage dans les SI (PMSI).
12. Vous semble-t-il pertinent d'interdire, dans le cadre de la prise en charge de la dysphorie de genre, les opérations chirurgicales de réassignation sexuelle aux moins de 18 ans ?
Sous réserve d'actualisation des chiffres et en considérant les limites du cadrage évoquées à la Q11, l'interdiction ne concernerait de fait que les torsoplasties, les chirurgies pelviennes n'étant pas pratiquées avant 18 ans.
Comme pour les médicaments, une interdiction emporte des risques de contournement et ses conséquences. On peut citer en particulier les soins qui seront réalisés à l'étranger qui posent la question de leur suivi et de la nécessité de reprises chirurgicales ou des pratiques en dehors du cadre sanitaire (injections de silicone).
La réponse peut ne pas être univoque et considérer les différentes chirurgies :
· Torsoplasties
· Chirurgies de l'appareil génital
· Chirurgies de conservation de la fertilité (avec un questionnement différent pour les hommes et les femmes)
L'appréciation du caractère réversible est aussi un paramètre à considérer. Sur ce sujet, les différentes sociétés savantes impliquées pourraient utilement préciser le degré de réversibilité de chaque intervention ainsi que les réelles possibilités de préservation de la fertilité après chirurgie.
Par ailleurs, La Haute Autorité de santé (HAS) conduit actuellement des travaux sur les parcours de transition. Ce n'est qu'à l'issue de ces travaux et des recommandations qu'ils vont générer qu'un éventuel encadrement de la prescription de ces traitements pourra être envisagé, le cas échéant.
13. Dans les faits et à votre connaissance, ces opérations sont-elles aujourd'hui réalisées sur des mineurs en questionnement de genre ? Le cas échéant, dans quelles conditions le sont-elles ?
Avec les précautions sur les limites du codage déjà rappelées et selon l'ATIH, le nombre de séjours en MCO codés F64 (transsexualisme) durant lesquels au moins un acte de chirurgie pelvienne a été réalisé est passé de 210 en 2011 à 411 en 2020. La part des séjours effectués pour ce motif dans les établissements du secteur privé est passée de 7 % en 2011 à 35 % en 2020. Chez les moins de 18 ans, il n'y a eu aucun séjour comprenant des actes de chirurgie pelvienne.
La chirurgie pelvienne de réassignation n'est pas pratiquée avant 18 ans, compte-tenu de son caractère irréversible et de son impact sur la fertilité. Seules des interventions mammaires sont pratiquées, après une période d'hormonothérapie parfois avant la majorité.
14. Quels sont les principaux effets indésirables et risques attachés à ces interventions ? Dans quelle mesure sont-elles réversibles ?
Les principaux effets indésirables sont les risques liés à toute chirurgie, les risques de complications post opératoires, cicatrisation, insatisfaction esthétique ou fonctionnelle, les nécessités de reprise chirurgicale, l'inefficacité de la préservation de la fertilité. Ces effets indésirables concernent principalement les actes de chirurgie pelvienne.
15. D'autres mesures législatives visant à encadrer les opérations chirurgicales de réassignation sexuelle vous semblent-elles souhaitables (âge minimal du patient différent de celui actuellement prévu par la proposition de loi, conditions tenant à l'existence de consultations ou de décisions collégiales préalables, etc.) ?
La Haute Autorité de santé (HAS) conduit actuellement des travaux sur les parcours de transition.
D'autres mesures législatives visant à encadrer les opérations chirurgicales de réassignation sexuelle pourront être étudiées après publication de ce rapport et sur la base de ses recommandations.
Sur le régime de sanction associé à ces interdictions (article 2)
16. Les peines prévues en cas de violation des dispositions encadrant la prise en charge des mineurs s'élèvent à deux ans d'emprisonnement, 30 000 euros d'amende et, le cas échéant, une interdiction d'exercice de dix ans au plus.
Ces peines vous semblent-elles justement proportionnées ?
La question de la juste proportionnalité des peines prévues en cas de violation des dispositions encadrant la prise en charge des mineurs ne relève pas de la compétence de la DGS et de la DGOS.
17. L'insertion de ces peines dans le chapitre du code pénal relatif à l'éthique biomédicale vous semble-t-elle pertinente ?
Cette question ne relève pas de la compétence de la DGS et de la DGOS.
Sur la mise en place d'une stratégie nationale pour la pédopsychiatrie (article 3)
18. Alors que la dernière mise à jour de la classification internationale des maladies (CIM) exclut l'incongruence de genre des troubles mentaux et qu'un récent rapport de l'Igas sur la santé et le parcours des personnes trans préconisait une « dépsychiatrisation » de la prise en charge, l'insertion de cet article au sein de cette proposition de loi vous semble-t-elle pertinente ?
Dès lors que la dysphorie de genre n'est plus une pathologie psychiatrique conformément à la classification de l'OMS, il ne semble pas pertinent d'insérer des dispositions relatives à la pédo-psychiatrie dans une proposition de loi portant sur la transition des mineurs.
De plus, la pédopsychiatrie fait déjà l'objet de plans nationaux, notamment via la FDR santé mentale et la FDR issue des assises de la santé de l'enfant qui dispose d'un axe complet sur la pédopsychiatrie. :
« Améliorer plus spécifiquement la prise en charge et la réponse en matière de santé mentale des enfants et adolescents.
Dans quelle mesure la santé mentale des jeunes atteints de dysphorie de genre vous paraît-elle constituer un enjeu important ?
Comme l'ensemble des problématiques de santé relatives aux mineurs, la santé mentale est une priorité du Gouvernement, notamment les adolescents, en raison de leur particulière vulnérabilité. En outre, le questionnement autour de l'identité de genre représente un facteur de vulnérabilité supplémentaire. La DGOS, en lien avec les différents acteurs concernés travaille dans une perspective d'amélioration de la prise en charge des jeunes dans toutes ses composantes.
19. La mise en place d'une « stratégie nationale pour la pédopsychiatrie » vous parait-elle constituer une réponse adéquate dans le suivi des mineurs souffrant de dysphorie de genre ? Quel regard portez-vous aujourd'hui sur l'accompagnement et la prise en charge de ces mineurs ?
Si une prise en charge et un accompagnement de ces jeunes est nécessaire et doit être proposée, il convient, conformément à la classification OMS, de ne pas l'intégrer, à une stratégie pédopsychiatrique (enjeu de dé psychiatriser ce sujet) mais plutôt d'organiser un portage pluriprofessionnel de quelques unités spécialisées. En effet, l'accompagnement de la santé mentale ne se réduit pas à l'accompagnement psychiatrique.
20. La dysphorie de genre s'accompagne fréquemment de souffrances psychiques qui peuvent être liées à l'environnement social et aux difficultés associées à un processus de transition générateur de stress.
Dans ce cadre, quel accompagnement proposer aux mineurs dans cette situation ?
La Haute Autorité de santé (HAS) conduit actuellement des travaux sur les parcours de transition.
L'opportunité d'un accompagnement psychologique tout au long du parcours de transition, renforcé pour le cas des mineurs semble faire consensus et pourra être étudiée après publication de ce rapport, sur la base de ses recommandations.
21. Le Conseil national de l'ordre des médecins estime que le nombre de pédopsychiatres avait diminué de 34 % entre 2010 et 2022 passant ainsi de 3 113 à 2 039 sur tout le territoire. Dans un rapport de mars 2023, la Cour des comptes alertait sur les difficultés du secteur et les inégalités de prise en charge des mineurs sur le territoire.
Quelles réponses pourraient être, selon vous, apportées pour remédier à ces difficultés ?
De nombreux travaux et mesures ont déjà été prises ou sont en cours, et ceux dans le cadre de réformes générales de la formation des professionnels de santé ou bien dans le cadre de travaux spécifiques liés à divers plans de santé publique.
On pourra notamment citer les appels à projets annuels depuis 2018 pour l'attribution temporaire de postes de chefs de clinique des universités-assistants des hôpitaux (CCU-AH ou CCA) en psychiatrie de l'enfant et de l'adolescent. Ce sont ainsi 46 postes qui ont été financés auprès de 22 UFR différentes et qui ont permis aux équipes concernées de développer et de mieux structurer leur activité de recherche, de mettre en place de nouveaux outils et méthodes de travail et de sensibiliser les équipes soignantes à la recherche clinique.
Cet appel à projet est renouvelé pour l'année à venir avec le financement d'un poste de CCA (orienté sur la recherche des troubles autistiques et du neurodéveloppement) avec, en plus, la possibilité pour les lauréats des années précédente de demander le renouvellement de leur financement.
Depuis 2020, 13 nouveaux praticiens HU permanents ont été nommés - dont 8 PU-PH et 5 MCU-PH.
De plus, des travaux annuels sont menés avec l'ONDPS afin d'assurer l'augmentation du nombre de poste ouverts en psychiatrie au ECN chaque année. Si bien que ce sont 552 postes qui ont été ouverts pour l'année 2023 - 2024 contre 539 l'année précédente - soit une augmentation de 13 postes.
- Également, la réforme dite du « 2ème DES » a permis via son arrêté d'avril 2023 fixant au titre de l'année universitaire 2023-2024 d'ouvrir 20 postes au total pour le DES de psychiatrie, ce qui représente 18 % des postes ouverts sur un total de 111 postes en DES dont 4 en « psychiatrie de l'enfant et de l'adolescent ».
- Il convient enfin de souligner que, dans le cadre du dispositif de la prime d'engagement dans la carrière hospitalière (PECH) -visant à fidéliser et inciter les jeunes praticiens à s'inscrire dans une carrière hospitalière en tant que PH titulaire-, la psychiatrie a été inscrite parmi les spécialités identifiées au niveau national comme présentant des difficultés importantes de recrutement. Trois spécialités sont donc désormais identifiées comme tel : la psychiatrie, la radiologie et l'anesthésie-réanimation, ouvrant droit, sous réserve de leur indentification au niveau local également, à une prime d'un montant de 30 000€ bruts (versée en deux fois), pour le praticien.
- De façon plus générale, la pédopsychiatrie fait l'objet depuis 2019 d'une attention particulière du gouvernement, avec un AAP annuel doté de 20 M€ de crédits pérennes destinés à renforcer les moyens de ces équipes. Les Assises de la santé mentale et de la psychiatrie de septembre 2021 tout comme les Assises de la santé de l'enfant qui auront lieu fin mai ont conduit à proposer des mesures complémentaires pour permettre aux équipes de mieux prendre en charge les mineurs qui le nécessitent.
* 136 Rapport relatif à la santé et aux parcours de soins des personnes trans, Dr Hervé PICARD Simon JUTANT. Avec l'appui de Geneviève GUEYDAN de l'Inspection Générale des Affaires Sociales, 2021-081R